péče o hospitalizované pacienty vyžaduje, aby lékaři z různých oborů dynamicky posoudili a komunikovali stav pacienta během hospitalizace. Přestože je nutná optimální týmová práce, aby byla péče o pacienty poskytována spolehlivě a efektivně, péče v nemocnicích je obvykle poskytována roztříštěným způsobem.1 Model lůžka pro denní interdisciplinární kola (IDR)byl navržen jako metoda pro zajištění strukturovaného procesu a zapojení všech členů týmu do poskytování péče zaměřené na pacienta.2 specifické výhody svolání kol v přítomnosti pacienta zahrnují schopnost přímo posoudit péči (např. přítomnost potenciálně zbytečného močového katétru), zapojení pacienta do klíčových aspektů jejich péče a dispozice a větší příležitost pro členy týmu rozvíjet společné porozumění názorům a potřebám pacienta.
provádění dramatických změn v pracovním postupu více oborů bude vyžadovat přísné důkazy na podporu společného úsilí vedení a nákupu zúčastněných stran v první linii péče o pacienty. Navzdory naléhavosti důkazů došlo k malému zkoumání této strategie. Systematický přehled3 identifikoval 30 studií publikovaných v letech 1998 až 2013 zaměřených na interdisciplinární intervence na lékařských odděleních, z nichž žádná nezkoumala model IDR u postele. Ve studii provedené po období hodnoceném systematickým přezkumem popsali Stein et al4 restrukturalizaci zdravotnického oddělení jako jednotky odpovědné péče (ACU), která zahrnovala model lůžka pro kola interdisciplinárním týmem. Změna byla spojena se sníženou mortalitou a délkou pobytu( LOS), i když studie neizolovala dopad kol nebo nepoužila souběžnou kontrolní skupinu a prezentovala spíše souhrnné výsledky než výsledky na úrovni pacienta. Nedostatek přesvědčivých údajů může být důvodem, proč nemocnice nejsou široce využívány. Abychom poskytli vysoce kvalitní důkazy, provedli jsme velkou, prospektivní kontrolovanou studii porovnávající strukturovaný model postele (mobilní interdisciplinární kola péče) se standardními koly.
metody
tato studie proběhla v nemocnici Mount Sinai, která je 1171 lůžkovým akademickým lékařským centrem terciární péče v New Yorku v New Yorku. Neteaching jednotka nabídla možnost použít perspektivní řízený design. Pacienti byli přiděleni na severní a Jižní křídla jednotky kvazi-randomizovaným způsobem, spíše než na základě diagnózy nebo ostrosti. Transformovali jsme IDR na model lůžka na severní straně jednotky (MICRO group), zatímco jižní strana jednotky pokračovala pomocí standardního IDR v konferenční místnosti (control group). Severní a jižní strana jednotky obsahuje 17 a 14 lůžek. Během studijního období se sestry a hospitalisté starali o pacienty na obou stranách studijní jednotky, i když v kterýkoli daný den byli přiděleni pouze pacienti na 1 straně jednotky. Jednotka používá klinický mikrosystémový model, který byl definován jako „skupina lékařů a zaměstnanců spolupracujících se společným klinickým účelem na poskytování péče o populaci pacientů,“ a má definovaný soubor charakteristik spojených s vysokým výkonem.5,6 náš mikrosystémový model obsahuje funkce popsané Steinovým modelem ACU, 4 včetně společného vedení hospitalistou a vedoucím sestry, geografického přiřazení pacientů do týmů a datových zpráv na úrovni jednotek. Jeden hospitalista je geograficky přiřazen ke každé oblasti jednotky ve 2-na 4týdenní rotaci. Pokrytí jednotky nezahrnuje personál domu; pacienti jsou primárně přiděleni k hospitalizátorům pracujícím se zdravotními sestrami. Pacienti byli zařazeni prospektivně během jejich počátečního IDR koordinátorem výzkumu. Údaje a výsledky na úrovni pacientů byly prospektivně shromažďovány koordinátorem výzkumu, který se denně zúčastnil IDR na intervenční a kontrolní straně studijní jednotky.
kritéria pro zařazení
všichni pacienti přijatí do lékařské služby na studijní jednotce byli způsobilí. Pacienti byli starší než 18 let a byli přijati pro akutní zdravotní stav. Pacienti přijatí do jiné jednotky a později převedeni do studijní jednotky byli zařazeni v době převodu. Pacienti by mohli být zahrnuti více než jednou, pokud by byli hospitalizováni na studijní jednotce při více než 1 příležitosti. Většina pacientů byla pokryta hospitalisty, i když byli zahrnuti pacienti zahrnuti soukromými lékaři. Pacienti z jiných oddělení, včetně rodinné medicíny, jsou na jednotku přijímáni méně často a byli vyloučeni. Pacienti byli také vyloučeni, pokud byli přijati a propuštěni ve stejný víkend, protože MIKROKOLY se vyskytují ve všední dny a v sobotu a neděli nebyla možnost nabídnout zásah.
mikro intervence
interdisciplinární kola probíhala denně v 10:00 pro kontrolní skupinu a v 10:30 pro mikro skupinu a zúčastnili se jí hospitalisté pečující o většinu pacientů na jednotce, sestry zaměstnanců a lékařský ředitel jednotky, vedoucí sestry, sociální pracovník a vedoucí případů. Kola na řídicí jednotce se zaměřila na plán péče a dispozice, ale nesledovala žádnou nastavenou strukturu a obvykle trvala 25 až 30 minut.
mikrokuličky se objevily u lůžka a následovaly strukturovaný skript (Dodatek 1), který byl navržen tak, aby omezil diskusi každého pacienta na 3 minuty nebo méně, a zahrnoval mluvící role pro hospitalistu, zdravotní sestru a sociálního pracovníka. U soukromých lékařů vykonával Zdravotní sestra přidělená pacientovi roli hospitalisty. Očekávalo se, že kola budou trvat přibližně 50 minut. Pacienti byli dále zapojeni tím, že požádali o svůj hlavní cíl pro tento den. Byl přezkoumán kontrolní seznam bezpečnosti pacientů. Zpočátku byl tento úkol proveden vedoucím sestry, který položky verbalizoval, pokud nebyl zaznamenán nedostatek. Po 6 měsících zkušeností byla tato odpovědnost dána sestře personálu, která kontrolovala kontrolní seznam ústně jako součást skriptu u postele. Pacienti byli denně sledováni, včetně těch, kteří byli propuštěni později téhož dne.
vzdělávání zaměstnanců a lékařů
vyvinuli jsme a implementovali kurikulum založené na upravené verzi programu Teamstepps® agentury pro výzkum zdravotnictví a kvality, abychom zajistili, že všichni členové týmu budou mít základní principy komunikace v rámci zdravotnického prostředí. Učební plán se skládal z interaktivní didaktiky o základních prvcích týmové práce, včetně struktury týmu, komunikace, monitorování situace, a vzájemná podpora, stejně jako účel a struktura MIKROMODELU. Učební plán byl doručen sestrám na 3 měsíční schůzky zaměstnanců na studijní jednotce a hospitalizátorům během 3 velká kola nemocniční medicíny po dobu 3 měsíců. Zdravotní sestry a lékaři poskytující péči v obou geografických oblastech studijní jednotky obdrželi vzdělávací program, protože žádná skupina lékařů nebyla určena pouze 1 geografická oblast.
výsledky
primární a sekundární výsledky
primárním výsledkem bylo klinické zhoršení (CD) a délka pobytu. Klinické zhoršení bylo složeným výsledkem definovaným a priori jako smrt; přenos na jednotku intenzivní péče, jednotku střední péče nebo učební jednotku); nebo komplikace získané v nemocnici (tj. žilní tromboembolie, pád, tlakový vřed III.-IV. stupně, infekce močových cest spojená s katétrem, infekce krevního řečiště spojená s centrální linií nebo průjem spojený s Clostridium difficile). LOS byl vypočítán jako střední LOS s vyloučenými odlehlými hodnotami (odlehlé hodnoty definované jako Los 100 dní nebo déle nebo 2,5 nebo více směrodatných odchylek od očekávaných LOS).
nebyly shromážděny procesní metriky na IDR, jako je délka kol, účast členů interdisciplinárního týmu, procento diskutovaných pacientů nebo Účinnost komunikace. Hodnotili jsme spokojenost pacientů na základě průzkumu Nemocnice Consumer Assessment of Healthcare Providers and Systems (HCAHPS).
průzkum kultury bezpečnosti pacientů
abychom vyhodnotili dopad na vnímání bezpečnosti pacientů, provedli jsme nemocniční průzkum agentury pro výzkum a kvalitu zdravotnictví (AHRQ)o kultuře bezpečnosti pacientů všem zaměstnancům a lékařům pracujícím na obou stranách studijní jednotky bezprostředně před a 12 měsíců po implementaci MIKROMODELU. Výsledky jsou hlášeny pro rozměry AHRQ, které byly pro mikro intervenci nejrelevantnější: „týmová práce v rámci jednotek“, „celkové vnímání bezpečnosti“, „komunikace“, „otevřenost“, „celková úroveň bezpečnosti pacientů“ a “ předání a přechody.“Průzkum představuje pre-a post-srovnání. Všechny sestry a hospitalisté na mikro i kontrolní straně studijní jednotky obdrželi kurikulum TeamStepps a účastnili se mikro kol v době postintervenčního průzkumu. Přidali jsme 3 otázky konkrétně hodnotící vnímání účinnosti a účinnosti IDR. Postintervenční respondenti se odrazili na svém celkovém dojmu z IDR, který zahrnoval jejich zkušenosti na obou stranách jednotky, protože žádná skupina sester nebo hospitalistů nebyla vystavena pouze mikro straně nebo kontrolní straně jednotky. Odpovědi na dotazníkové otázky byly zaznamenány na 5bodové Likertově stupnici (od „silně nesouhlasí“ po „silně souhlasí“ s otázkami o názorech; a „nikdy“, zřídka „Někdy“, „Většinu času“ a „vždy“ pro frekvenční otázky) a dostali skóre od 1 do 5. Otázka požadující celkový stupeň bezpečnosti pacientů byla hodnocena od 1 do 5 bodů odpovídajících volbám stupně F, D, C, B, a.
Statistická analýza
velikost vzorku byla založena na odhadu základní rychlosti primárního výsledku CD a předpokládaném poklesu mikro intervencí. Studie s využitím nástroje Global Trigger vyvinutého Institutem pro zlepšení zdravotní péče poskytla nejlepší odhad 16% jako základní rychlost pro CD.7 bylo plánováno zahrnutí celkem 2000 hospitalizací, které mají sílu nejméně 80% k detekci 25% snížení ročního výskytu CD s chybovostí typu I 2 0, 05. Srovnání míry dichotomických událostí bylo provedeno pomocí testů chí kvadrát na úrovni 2 sledované pro významnost 0,05. LOS byl analyzován pomocí neparametrického mediánového testu a multivariabilní regresní analýzy. Pro všechny analýzy LOS jsme použili zobecněný lineární model s gama distribucí a logovou vazbou, kde LOS byl výslednou proměnnou, a intervence vs. typ řídící jednotky byl prediktorovou proměnnou. Stáří, sex, závod, plátce, case mix, a komorbidity definované algoritmem Elixhauser byly použity jako kovariáty.8 pro analýzu CD jsme použili vícerozměrnou logistickou regresi, kde závislá proměnná byla CD. Prediktorové proměnné zahrnovaly intervenci, věk pacienta, pohlaví, rasu, plátce, kombinaci případů a komorbidity. Údaje o spokojenosti pacientů byly porovnány pomocí testu chí kvadrát. Student t test pro závislé prostředky byl použit k analýze údajů z průzkumu kultury bezpečnosti pacientů.
protokol studie byl předložen institucionální revizní Radě Icahn Mount Sinai School of Medicine a rozhodl se, že bude osvobozen od úplného přezkumu.
výsledky
během 12měsíčního studijního období bylo zahrnuto celkem 2005 hospitalizací, které se skládaly z 1089 hospitalizací v MIKROSKUPINĚ a 916 v kontrolní skupině. Noční a standardní IDR byly dokončeny denně, od pondělí do pátku bez výjimky. Demografické charakteristiky a komorbidity byly podobné pro 2 skupiny (tabulka). Hospitalizace pacientů, kteří byli původně přijati na jinou jednotku a následně převedeni na studijní jednotku, představovaly 11,1% hospitalizací.
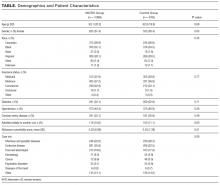
tabulka
risk-adjusted LOS byl podobný pro skupiny (6, 6 vs 7, 0 dny, P = 0, 17, pro mikro a kontrolní skupiny, v uvedeném pořadí). Při analýze podskupin bylo zaznamenáno snížení LOS u pacientů převedených do studijní jednotky (10, 4 vs. 14, 0 dne, P = 0.02, pro mikro a kontrolní skupiny). LOS se nezměnil u pacientů přijatých přímo do studijní jednotky (6, 0 vs. 5, 8 dne, P = 0, 93). Nebyl zjištěn žádný rozdíl v incidenci klinického zhoršení u mikro nebo kontrolních skupin(7,7% vs. 9,3%, poměr šancí, 0,89; 95% interval spolehlivosti, 0,61-1,22, P = 0,46).
zjištění přínosu LOS pro MIKROSKUPINU omezenou na pacienty převedené do studijní jednotky vedlo ke srovnání pacientů převedených do studijní jednotky a pacientů přímo přijatých do studijní jednotky z pohotovostního oddělení (Dodatek 2). Ve srovnání s pacienty přijatými přímo do studijní jednotky měli pacienti převedení do studijní jednotky větší pravděpodobnost, že budou mít Medicaid nebo žádné pojištění, s větší pravděpodobností budou propuštěni do zařízení, měli delší LOS a častěji se u nich vyskytla CD.
spokojenost pacientů
v průzkumu HCAHPS pro mikro a kontrolní skupiny bylo 175 a 140 odpovědí. Pacienti v MIKROSKUPINĚ častěji uváděli, že „lékaři, zdravotní sestry nebo jiný personál nemocnice s vámi mluví o tom, zda byste měli potřebnou pomoc, když jste opustili nemocnici“ (88% vs. 78%, P = 0, 01). Odpovědi na všechny ostatní položky HCAHPS byly podobné pro 2 skupiny.
klinický/personální průzkum
míra odpovědi byla 96% (30 zdravotních sester a 17 hospitalistů) před intervencí a 100% (30 zdravotních sester a 22 hospitalistů) po intervenci. Hospitalisté a zdravotní sestry dali výrazně vyšší skóre pro rozměry „týmová práce v jednotkách“, „celkové vnímání bezpečnosti pacientů“ a „stupeň bezpečnosti pacientů“ v postintervenčním průzkumu ve srovnání s průzkumem před intervencí (Obrázek 1). Hospitalisté a zdravotní sestry hodnotili účinnost IDR a schopnost IDR identifikovat bezpečnostní problémy vyšší v postintervenčním průzkumu ve srovnání s průzkumem před intervencí (Obrázek 2).
Obrázek 2
diskuse
transformovali jsme denní IDR ze standardního modelu konferenční místnosti na strukturovaný model postele se skriptovanými rolemi a provedli jsme přísné srovnání pomocí údajů na úrovni pacienta. Naše zjištění, že transformace denního IDR ze standardního modelu konferenční místnosti na model postele významně nesnížila LOS, naznačuje, že model je neúčinný nebo musí být začleněn do komplexnějšího úsilí o zlepšení klinických výsledků. Studie naznačují, že zaokrouhlování postele může zlepšit výsledky, pokud je implementováno v souvislosti s komplexní restrukturalizací péče o pacienty.4,9 Stein et al.4 popsali reorganizaci zdravotnického oddělení jako “ odpovědnou jednotku péče.“Model ACU zahrnoval denní IDR u lůžka, stejně jako geografické týmy, společné vedení hospitalistou a vedoucím sestry a hlášení na úrovni jednotek. Ačkoli na základě jejich popisné zprávy nelze vyvodit žádné definitivní závěry, transformace jednotky byla spojena se sníženou LOS a úmrtností. Podobně, Kara a kol.9 zjistil, že počet prvků modelu „odpovědného týmu péče“ implementovaného každou jednotkou byl spojen s větším snížením LOS a nákladů. V porovnání, naše zjištění o nedostatku účinku jsou v souladu s nedávnou klastrovou randomizovanou studií O “ Leary et al,10 který zjistil, že implementace kol na lůžku zaměřených na pacienta nezlepšila spokojenost pacientů ani vnímání sdíleného rozhodování ve srovnání s jednotkami používajícími model strukturovaných IDR v prostředí konferenční místnosti. Je pozoruhodné, že kontrolní skupiny jak v O ‚ Leary trial10, tak v této studii nepředstavovaly obvyklou péči, protože tyto skupiny představovaly lokalizaci klinických týmů a vysoce kvalitní IDR. V naší studii je pravděpodobné, že kontrolní strana jednotky fungovala na vysoké úrovni, což by snížilo naši schopnost dále zlepšovat výsledky. Není známo, zda procesy restrukturalizace jednotek, včetně implementace IDR u postele, zlepšují péči ve srovnání s běžnou péčí bez těchto procesů.
zjistili jsme, že mikro intervence významně snížila LOS ve srovnání s kontrolní skupinou u pacientů převedených do studijní jednotky. Tato analýza byla průzkumná a zjištění bylo neočekávané. Pacienti byli převedeni do studijní jednotky z jednotek s vyšší ostrostí, a bylo pravděpodobnější, že budou mít Medicaid nebo žádné pojištění a budou propuštěni do zařízení spíše než domů, což naznačuje, že tito pacienti měli značné problémy s dispozicí. Je pravděpodobné, že se jedná o populaci, pro kterou mohou mít IDR na lůžku největší dopad. Jednalo se však o sekundární analýzu a měla by být považována za generování hypotéz pro budoucí vyšetřování.
přestože dopad na výsledky IDR u postele je nejistý, byly zkoumány potenciální přínosy a praktické překážky. Gonzalo et al.11 dotazovaných lůžkových lékařů a zdravotních sester v nemocnici využívající IDR u postele a zjistili, že přínosy, které byly nejvyšší, byly komunikace, koordinace a týmová práce a nejnižší přínosy souvisely s efektivitou a výsledky. The 6 největší překážky se týkaly doby potřebné k dokončení IDR u postele. Tyto výsledky naznačují, že časová investice zaměstnanců může být překážkou širokého přijetí. Mírnější změny, jako je zvýšení struktury standardních kol konferenčních místností, může zlepšit péči, i když jsou data smíšená. O ‚ Leary a kol.12 posoudil hodnotu strukturovaného přístupu v prostředí konferenční místnosti, což primárně znamenalo implementaci kontrolního seznamu pro nově přijaté pacienty, a nenalezl žádný rozdíl v LOS. Následné studie těchto vyšetřovatelů zjistily smíšené výsledky o schopnosti strukturovaného IDR snížit výskyt nežádoucích účinků.13,14
výsledky našeho průzkumu AHRQ o kultuře bezpečnosti pacientů zjistily, že intervencí bylo vnímáno několik důležitých aspektů týmové práce a bezpečnosti, včetně „celkového hodnocení bezpečnosti pacientů.“Jiné studie podobně ukázaly zvýšení týmové práce a hodnocení bezpečnosti prostřednictvím redesignu IDR. O ‚ Leary a kol.12 dotazovaných obyvatel a zdravotních sester na jednotce, která implementovala strukturovaný IDR založený na konferenční místnosti a zjistila, že poskytovatelé na intervenční jednotce hodnotili klima týmové práce vyšší než poskytovatelé na řídicí jednotce. Naše zjištění, že hospitalisté a zdravotní sestry dali vyšší hodnocení za to, že IDR je „efektivní“ a „dobré využití mého času“ v postintervenčním průzkumu, než průzkum před intervencí naznačuje, že počáteční obavy z dodatečného časového závazku mohou být kompenzovány zisky v celkové efektivitě a ve vývoji prostředí vylepšené komunikace, týmová práce, a bezpečnost.
tato studie má několik omezení. Za prvé, soud mohl být poddimenzován, aby zjistil malé rozdíly mezi skupinami. Trendy pro snížení LOS a klinické zhoršení v MIKROSKUPINĚ mohou naznačovat, že IDR u postele může poskytnout malý, ale klinicky významný přínos, který by byl statisticky významný pouze ve větší studii. Za druhé, pacienti nebyli randomizováni do 2 skupin. Dopad je však snížen, protože rutinní nemocniční proces přiřazování pacientů do 2 oblastí, ve kterých byly skupiny umístěny, je náhodný a je založen pouze na dostupnosti lůžka. Třetí, sestry a hospitalisté pečující o pacienty v kontrolní skupině pravděpodobně zažili zlepšené komunikační postupy z jednotkového vzdělávání TeamStepps a z účasti na mikro protokolu při péči o pacienty na intervenční straně jednotky. Začtvrté, neshromažďovali jsme údaje o efektivitě komunikace a nejsme schopni posoudit věrnost, s jakou byl strukturovaný protokol dodržován, nebo zda byla meziprofesionální komunikace podporována nebo bráněna. Konečně, studie byla provedena na nonteaching jednotce v jednom akademickém zdravotním středisku. Protokol a výsledky nemusí být zobecnitelné pro jiné nemocnice nebo jednotky, které zahrnují zaměstnance domu.
Závěrem lze říci, že přeměna IDR z modelu konferenční místnosti na model u postele nesnížila celkovou ztrátu nebo klinické zhoršení na jednotce pomocí vlastností struktury ACU. Ačkoli bylo zaznamenáno několik příznivých účinků, včetně snížení LOS u pacientů převedených do studijní jednotky a vyššího hodnocení bezpečnostního prostředí pacienta a účinnosti IDR, implementace IDR u lůžka v tomto prostředí má okrajový přínos. Budoucí studie by měly posoudit, zda komplexní transformace lůžkového modelu péče, včetně IDR na lůžku zaměřeného na pacienta, geografická kohortace týmů, a společné vedení, zlepšuje výsledky ve srovnání s modely bez těchto funkcí.
zveřejnění
tato studie byla financována grantovým programem Medline pro prevenci nad všemi objevy. Autoři nehlásí žádný finanční střet zájmů.