introduktion
akut junctional ektopisk takykardi (JET) kan forekomme efter operation for medfødte hjertefejl. Selvom det er selvbegrænsende inden for 48-72 timer, er dødeligheden i fravær af hurtig behandling 40% 1 på grund af forhøjet hjerterytme (HR) og atrioventrikulær dissociation (AVD). Den dårlige reaktion på farmakologisk behandling har ført til en søgning efter andre behandlingsmuligheder, herunder moderat hypotermi.2 Denne behandling, der først blev beskrevet i 1987,3, er sjældent rapporteret i litteraturen, og alle rapporter involverer et lavt antal patienter.
patienter og metode
patienter
vi gennemgik de kliniske optegnelser over patienter, der blev opereret for medfødte hjertefejl mellem September 1999 og oktober 2001 på Kurrrea Infantil del Coras. Standard elektrokardiogrammer blev undersøgt, ligesom atriale elektrogrammer blev registreret under episoder med arytmi med atriale elektroder placeret under operation eller med esophageal elektroder. Kun patienter med bekræftet eller sandsynlig JET, der blev behandlet med hypotermi, blev inkluderet i denne undersøgelse.
diagnostiske kriterier
– bekræftet JET: a) takykardi med et KRS-kompleks svarende til basalsporing eller til en sporing opnået ved atriel stimulering sammen med b) AVD med langsommere atrialhastighed end ventrikulær hastighed.
– sandsynlig JET: registreret, når kriterium 1 som nævnt ovenfor var opfyldt, men det var ikke muligt at demonstrere AVD, eller når der var 1:1 retrograd ledning og arytmi reagerede ikke på elektrisk kardioversion eller atriel overstimulering.
behandling
behandling af JET var baseret på: a) grundlæggende foranstaltninger (nedsat brug af inotrope midler, sedation, korrektion af elektrolytubalance); B) pacemaker (for at genoprette atrioventrikulær synkronisering ved at etablere en HR hurtigere end den forårsaget af JET); C) hypotermi og d) antiarytmiske lægemidler. Digoksin blev anvendt til inotrop og diuretisk støtte hos nogle patienter.
hypotermi blev påbegyndt, når hæmodynamisk status forværredes på trods af grundlæggende mål, eller når det ikke var muligt at opretholde en pacemakerhastighed hurtigere end JETHASTIGHEDEN. Alle patienter blev bedøvet og anbragt på mekanisk ventilation med muskelafslappende midler. Fans, kolde pakker placeret på huden og skylning med kold fysiologisk saltvand via et nasogastrisk rør blev anvendt. Temperaturen blev sænket, indtil JETHASTIGHEDEN faldt, men aldrig til under 33 liter som målt med et rektalt termometer. Patienterne blev langsomt genopvarmet (1 liter / 8 timer) efter mindst 36 timer hæmodynamisk stabilitet (tilstrækkeligt centralt venetryk, arterielt tryk og diurese) ved at øge eksterne varmekilder under konstant elektrokardiografisk overvågning. Hos patienter behandlet med en pacemaker blev denne behandling afbrudt, når normal sinusrytme optrådte, eller når JETHASTIGHEDEN faldt til under den 75.percentil af normalitet i henhold til alder.
statistisk analyse
kvantitative variabler udtrykkes som den gennemsnitlige standardafvigelse for kursen, og medianen rapporteres også for variabler, hvis fordeling var markant asymmetrisk. Kategoriske variabler udtrykkes som absolutte værdier (procentdele). Ændringer i hæmodynamiske værdier opnået ved 1, 2, 4, 8, 12 y 24 timer fra starten af hypotermi blev analyseret med Manova for lineære tendenser til gentagne målinger; normal fordeling af dataene blev på forhånd verificeret med Shapiro-Vilks-testen. Forskelle blev betragtet som signifikante ved P
resultater
i alt 138 patienter gennemgik pædiatrisk hjertekirurgi med kardiopulmonal bypass; 21 (15,2%) udviklede bekræftet eller sandsynlig JET, og hypotermi blev anvendt hos 12 patienter analyseret her (9 piger, gennemsnitsalder 2,1 til 2,0 måneder) (tabel 1). Begyndelsen af JET blev registreret 6,3-11,9 h efter operationen (median, 2 h). I det øjeblik var temperaturen 37,0 liter 0,7 liter C (tabel 2). Hypotermi blev startet 1,5 liter 0,5 timer efter starten af JET (median, 1,0 timer) og varede 74 liter 42 timer (interval, 36-144 timer). Under hypotermi digoksin blev anvendt i 6 patienter, og 4 af disse amiodaron blev også givet til støtte under hypotermi. En pacemaker blev anvendt hos 10 patienter: i 9 blev epikardiale elektroder anbragt i operationsstuen, og i 1 blev der anvendt en esophageal elektrode.
ændringer i central temperatur og hæmodynamisk status i løbet af de første 24 timer er vist i Figur 1. De største forbedringer blev opnået i løbet af de første 4 timer af hypotermi, hvorefter patienterne forblev stabile.
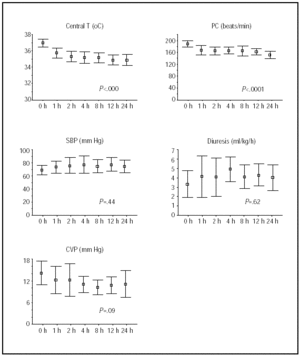
Fig. 1. Kursus i løbet af de første 24 timer af hypotermi. Linjer illustrerer midler og 95% konfidensintervaller. P-værdier henviser til Manova lineære tendenser test for gentagne målinger. Minut; t, temperatur; SBP, systolisk blodtryk; CVP, centralt venetryk.
alle patienter undtagen en overlevede. Spædbarnet, der døde, havde lav outputstatus sekundært til JET, som var ildfast mod behandling. Der var ingen komplikationer, der direkte kunne henføres til hypotermi. På tidspunktet for genopvarmning fortsatte 5 patienter med JET; en krævede recooling på grund af en signifikant stigning i HR. overvejende sinusrytme dukkede op igen 65 liter 38 timer efter starten af hypotermi. To af de 6 patienter, der genvandt en normal sinusrytme under hypotermi, krævede rekolering, fordi JET og rapid HR dukkede op igen.
de 11 patienter, der blev udskrevet, forblev i LIVE og havde ingen neurologiske følger efter en gennemsnitlig opfølgningsperiode på 15 til 12 måneder (interval, 2-36 måneder). Sinusrytme blev opretholdt uden arytmi under opfølgning.
diskussion
postoperativ stråle stammer fra et ektopisk fokus placeret i nodalvævet eller bundtet af His og induceres af mekanisk irritation under operationen.2 Dens ektopiske natur gør den følsom over for sympatisk-vagal balance og modstandsdygtig over for atriel overstimulering eller elektrisk kardioversion. Den høje HR og AVD reducerer hjerteproduktionen, og dette accelererer igen arytmi på grund af øget adrenerg tone, hvilket skaber en ond cirkel.1,2 fordi processen er selvbegrænsende inden for 48-72 h,2 er hovedmålet med behandlingen vedligeholdelse af passende hjerteudgang, indtil arytmen forsvinder spontant.
behandlingen bør omfatte1,2,4,5 korrektion af elektrolytubalance og syre-base ubalance, fjernelse af de adrenerge stimuli (smerte, irritation, angst), passende sedation og nedsatte niveauer af inotrope og vasodilaterende midler, som fremskynder HR og JET.2 reaktionen på antiarytmiske lægemidler er dårlig, 2 og digoksin er ikke effektiv.5 propafenon ser ud til at have en vis fordel,6 på trods af at det er et negativt inotrop middel. Amiodaron er nyttig7, 8 selvom det efter vores erfaring kan kræve volumenudvidelse på grund af udseendet af hypotension. Procainamid er kun effektivt i kombination med hypotermi, når hypotermi alene er utilstrækkelig.5 betablokkerernes rolle er kontroversiel,2 og calciumantagonister anbefales ikke. Andre behandlingsmuligheder er forskellige former for stimulering med pacemakere og hurtig ablation af bundtet af His i ildfaste tilfælde.1,2
tidlig diagnose er grundlæggende. Når der er mistanke om JET, skal der udføres et 12-bly elektrokardiogram og atrialt elektrogram.9 i vores serie af patienter gjorde atriel elektrografi det muligt at afmaske AVD hos 2 patienter og bekræfte mistanken hos 6 patienter, hvor overfladeelektrokardiogrammet antydede AVD (figur 2).
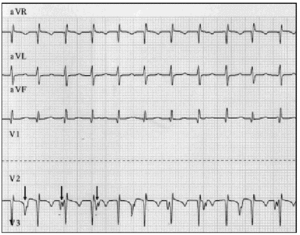
Fig. 2. Elektrokardiografisk sporing af JET, herunder AVR -, aVL-og aVF-ledninger. Den nedre sporing viser det atriale elektrogram og blev opnået ved at forbinde ledningen, der normalt anvendes til V2-elektroden, til den atriale epikardiale elektrode. Denne sporing viser øget atriel aktivitet (pile); atrioventrikulær dissociation fremgår af den langsommere atriefrekvens sammenlignet med den ventrikulære hastighed.
behandling med hypotermi er baseret på observationen, at nedsat central temperatur reducerer automatikken af pacemakerceller. Siden den første rapport om denne behandling blev offentliggjort af Bash et al., i 1987,3 spredte rapporter har vist sig om den vellykkede anvendelse af hypotermi hos et lille antal patienter.9,10 formålet med disse interventioner var at opnå en central temperatur på 32-35 liter C. Vores mål var at reducere HR, indtil passende pacemakerbehandling blev mulig, og dermed undgå dyb hypotermi og dens mulige bivirkninger. Hos 2 patienter blev pacemakere ikke brugt, fordi atriale epikardiale elektroder ikke var tilgængelige. I betragtning af deres gode kliniske forløb besluttede vi ikke at bruge en esophageal elektrode. På grund af vores undersøgelsesdesign var det ikke muligt at bedømme den relative anvendelighed af digoksin og amiodaron givet under hypotermi til kontrol af HR.
i denne serie af patienter var hypotermi forbundet med brugen af en pacemaker en effektiv, sikker mulighed. Hæmodynamiske ændringer forekom inden for få timer, og der blev ikke set nogen bivirkninger, der direkte kunne henføres til hypotermi. Selvom det lille antal patienter, vi studerede, ikke tillader os at generalisere, var dødeligheden i vores serie på 8, 3% klart lavere end 40% – tallet rapporteret til konservativ behandling.1 spædbarnet, der døde, var en af de første patienter i serien og havde meget hurtig takykardi, hvilket kunne forklare svigt i hypotermi.
genopvarmning blev påbegyndt efter mindst 36 h hæmodynamisk stabilitet uden at afvente genopretning af en stabil sinusrytme. Sandsynligheden for, at rekolering ville være nødvendig (27%), var ikke relateret til sinusrytmen eller strålen, og vi føler derfor, at genopvarmning kan tidsindstilles på baggrund af hæmodynamiske kriterier alene.
begrænsningerne i vores undersøgelse er dem, der er forbundet med enhver retrospektiv observationsanalyse baseret på et lille antal patienter uden kontrolgruppe. Ikke desto mindre mener vi, at vores resultater sammen med andre offentliggjorte rapporter understøtter brugen af hypotermi som en effektiv og sikker behandling til styring af postoperativ JET.