juvenil åbenvinklet glaukom kan være en udfordrende sygdom at fange tidligt og behandle ordentligt på grund af selve sygdommens art såvel som egenskaberne hos nogle af dens yngre syge. Hvis du imidlertid ved, hvad du skal kigge efter, og reagerer med hurtig, effektiv behandling, kan du hjælpe med at redde joag-patientens vision. I denne artikel deler vi vores tip til diagnosticering af JOAG og hvordan man udfører en kirurgisk procedure, der giver patienter den bedste chance for et vellykket resultat.
JOAG: Hvad vi ved
juvenil åbenvinklet glaukom betragtes som en delmængde af primær åbenvinklet glaukom, der påvirker omkring 1 ud af 50.000 personer (mænd og kvinder lige). Definitionen har været kontroversiel, men tager generelt hensyn til begyndelsesalderen. European Glaucoma Society definerer JOAG som åbenvinklet glaukom med begyndelse mellem 10 og 35 år.
JOAG demonstrerer et autosomalt dominerende arvemønster, og forskning har fundet sammenhænge mellem JOAG og genmutationer på kromosom 1-1k21-23.kvartal. Dette locus er kendt som GLC1A og indeholder genet TIGR (trabekulært meshværk induceret glukokortikoidrespons) eller MYOC, 1,2,som koder for myocilinproteinet. Den nøjagtige funktion af dette protein og dets involvering i glaukom er i øjeblikket ukendt. Fyrre mutationer af TIGR / MYOC-genet er blevet identificeret i både juvenil og voksen åbenvinklet glaukom, og genetiske analyser har afsløret, at 8 til 63 procent af joag-patienterne har en TIGR/MYOC-mutation. Almindelige fund blandt joag-patienter inkluderer tidlig sygdomsudbrud, meget høj IOP og en stærk familiehistorie med glaukom.3,4 histopatologisk undersøgelse af det trabekulære mesharbejde hos joag-patienter af Kyushu Universitets Akihito Tavara, MD og Hajime Inomata, MD, afslørede et unormalt kompakt trabekulært mesharbejde med en ophobning af ekstracellulært materiale i de trabekulære rum.5
kliniske fund
juvenil åbenvinklet glaukom er generelt asymptomatisk i sine tidlige stadier. I modsætning til primær infantil glaukom er tegn som forstørrelse af hornhinden og kloden, brud i Descemets membran, hornhindeødem, epiphora og fotofobi ikke til stede hos patienter med begyndelsen af åbenvinklet glaukom i senere barndom eller ungdomsår. Symptomerne er sjældne, men kan omfatte sløret syn og okulær smerte fra forhøjet intraokulært tryk. Visuelt tab ledsager de senere stadier af sygdommen og fører ofte til patienter, der søger oftalmisk evaluering. Aksial myopi har været forbundet med JOAG. Kliniske tegn inkluderer svær IOP-forhøjelse, ofte i området 40 til 50 mmHg. I betragtning af manglen på tidlige symptomer er præsentationen ofte sent, og avanceret cupping af synsnerven bemærkes ofte ved indledende evaluering. Gonioskopiske funktioner inkluderer en åben forreste kammervinkel med høj irisindsættelse og fremtrædende irisprocesser.1 normalt forekommende optiske diske og vinkler udelukker dog ikke diagnosen JOAG.
diagnosen af JOAG kan være ligetil i indstillingen af en markant forhøjet IOP og glaucomatous cupping af den optiske disk. De mere udfordrende tilfælde er de teenagere, der præsenterer med en beskeden IOP-højde og en sund udseende disk. For at hjælpe med at diagnosticere disse hårdere tilfælde, bemærk, at risikofaktorer for JOAG inkluderer mandligt køn, nærsynethed og en familiehistorie med glaukom.1 Overvåg teenagere med okulær hypertension nøje med periodisk vurdering af IOP, optiske diske og synsfelter. På tidspunktet for den indledende evaluering skal du opnå visuelle felter ved baseline, stereofotografier af den optiske disk og en vurdering af nethindefiberlagstykkelse med optisk kohærens tomografi. På trods af begrænsede normative data, OLT-målinger er gavnlige for langsgående vurdering og identifikation af tidlig progression.
Ekskluder sekundære årsager til åbenvinklet glaukom ved evaluering af unge patienter med mistanke om JOAG. Bemærk, at pigmentdispersionssyndrom, uveitis, okulært traume og steroidbrug alle kan resultere i forhøjet IOP og glaukom, og en god klinisk undersøgelse og gennemgang af systemer er vigtig for at udelukke ethvert bevis for disse tilstande.
behandling
selvom op til 83 procent af joag-patienterne i sidste ende kræver kirurgisk indgreb,kan 7 medicinsk terapi fungere som en bro til mere endelig kirurgisk behandling. Topisk terapi på første linje inkluderer betablokkere, prostaglandinanaloger og kulsyreanhydrasehæmmere. Brug alfa-agonister med forsigtighed, eller undgå dem helt, hos unge patienter med JOAG, da der er rapporteret om potentielle bivirkninger hos spædbørn og småbørn, herunder bradykardi, hypotension, hypotermi, hypotoni, apnø og sløvhed.8
når medicin ikke kontrollerer IOP, skal lægen henvende sig til kirurgi. Her er et kig på dine muligheder:
• Vinkelprocedurer. Vinkelbaserede kirurgiske procedurer udføres generelt først og er ofte effektive til at reducere IOP og minimere potentielle komplikationer på kort og lang sigt. Valget mellem goniotomi og trabekulotomi afhænger af kirurgens præference og erfaring.
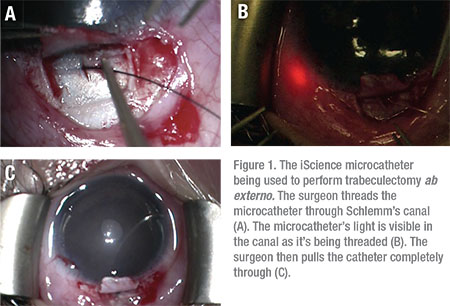
Trabeculotomy, via en ab ekstern tilgang, er blevet rapporteret at have en succesrate på op til 86 procent i behandling af JOAG, hvor 14 procent af patienterne kræver yderligere kirurgisk indgreb for at kontrollere IOP.9 Trabeculotomy ab eksterno kan bruges til at skære det trabekulære meshværk over 360 grader ved hjælp af en sutur eller iScience-mikrokateteret. (Se figur 1)
nyere kirurgiske teknikker, såsom gonioskopi-assisteret transluminal trabekulotomi, er blevet udviklet og fundet at være nyttige i denne patientpopulation. Ved udførelse af GATT-proceduren laver kirurgen en lille, indledende 1 til 2 mm nasal goniotomi og fremmer et mikrokateter periferisk gennem Schlemms kanal. Kateteret trækkes igennem for at skabe en 360 graders kløft. Den største fordel ved AB interno procedurer såsom goniotomi, GATT og Trabectome er, at de udføres helt gennem en hornhinde snit, undgå konjunktival og scleral indsnit—og efterfølgende ardannelse—helt.
i tilfælde, hvor vinkelkirurgi ikke kontrollerer IOP, inkluderer yderligere kirurgiske muligheder eksterne dræningsprocedurer såsom trabekulektomi med mitomycin-C og glaukom-dræningsimplantatkirurgi samt cyclodestruktive procedurer.
* Trabekulektomi. Forskere har rapporteret succesrater med trabekulektomi, der spænder fra 50 til 87 procent hos joag-patienter.11-14 det kan være vanskeligt at opnå og derefter opretholde en velfungerende filtreringsbleb hos et barn, da yngre patienter har et mere robust helingsrespons, hvilket ofte resulterer i progressiv subkonjunktiv og episcleral fibrose. Postop-styring, herunder overholdelse af øjendråberegimer og manipulationer såsom laserlyse af klapsuturer, er kompliceret hos meget små børn på grund af deres manglende evne til fuldt ud at samarbejde.
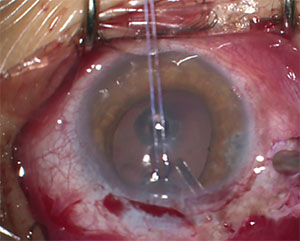
figur 2. Denne 13-årige med JOAG krævede placering af en glaukomafvandingsanordning for at kontrollere hans IOP.
nogle klinikere har brugt antifibrosebehandling med MMC for at reducere mængden af ardannelse hos unge patienter, og denne tilgang kan resultere i lavere IOPs efter trabeculektomi hos joag-patienter.11 anvendelsen af MMC har imidlertid også været forbundet med en øget risiko for synstruende komplikationer, herunder hypotoni-makulopati og bleb-relateret infektion. Frekvensen af hypotoni-makulopati er rapporteret at være så høj som 20 procent, hvilket kan skyldes den øgede forekomst af aksial myopi hos disse patienter.11 En undersøgelse fandt en 17 procent forekomst af bleb-relaterede infektioner hos børn med funktionelle blebs.12 i betragtning af disse fund skal du være forsigtig, når du udfører trabekulektomi med MMC hos yngre børn.
• Glaucoma dræning implantater. På grund af den højere sandsynlighed for konjunktival ardannelse hos joag-patienter og den øgede risiko for synstruende komplikationer med trabekulektomi (hos yngre patienter) er GDI-kirurgi et rimeligt alternativ. De mest almindeligt anvendte GDI ‘ er er Ahmed glaukom ventil (ny verden medicinsk, Rancho Cucamonga, Calif.) og baerveldt glaucoma implant (Abbott Medical Optics, Santa Ana, Californien.). Tidligere undersøgelser med mindst et års opfølgning har dokumenteret succesrate efter pædiatrisk GDI-operation, der spænder fra 31 procent til 97 procent.15 der er dog begrænsede langtidsdata vedrørende GDI-anvendelse hos børn og unge voksne.
et andet potentielt problem med GDI hos børn er, at korrekt placering af røret i det forreste kammer kan være særligt udfordrende. Reduceret skleral stivhed hos disse patienter gør anterior migration og rotation af den proksimale rørspids mere almindelig end hos voksne.16 Rørmigration kan resultere i direkte kontakt eller nærhed af rørspidsen til den bageste hornhindeoverflade og kan bidrage til endotelcelletab og eventuel hornhindedekompensation. Rørpositionering som vist i figur 2 foretrækkes; bemærk den længere længde, og hvordan den er vinklet væk fra hornhindeendotelet.
da patienter med JOAG er unge og ofte har meget forhøjede IOPs med avanceret diskskade, er vores præference at bruge et 350 mm2 baerveldt implantat. Vi bruger en 7-0 polyglactin sutur til midlertidigt at ligere røret på denne ikke-ventilerede enhed og tillade tre til fire uger for en kapsel at danne sig omkring scleral eksplantatet.
for små børn udfører vi planlagt ligaturfrigivelse i operationsstuen mellem postoperative uger tre og fire ved hjælp af en Hoskins-linse og grøn diodelaser.17 vi gør visualisering af ligaturen til laserlys lettere ved brug af hornhindevæv som patchtransplantatmateriale. Væskeforhøjelse af bindehinden, der ligger over skleralpladen og dyb blødgøring af kloden, hjælper med at bekræfte ligaturfrigivelse. Hvis du er usikker på, om ligaturen er frigivet, kan du bruge B-mode-ekkografi til at demonstrere tilstedeværelsen af væske omkring dræningspladen.
for at erstatte tabt volumen og give øget modstand mod strømning gennem røret kan du injicere natriumhyaluronat (10 mg/ml) i det forreste kammer umiddelbart efter ligaturfrigivelse. Dette begrænser varigheden og størrelsen af hypotoni og forhindrer forreste kammer sammenbrud. For yngre børn vil vi ofte lade ligaturen frigive spontant, men vil overvåge dem nærmere efter de første par postoperative uger. For ældre, kooperative børn og voksne kan du udføre planlagt ligaturfrigivelse ved laserlys efterfulgt af en forreste kammerinjektion af natriumhyaluronat (10 mg/ml) på kontoret. Vi foretrækker at opretholde patienter på atropin 1% og reducere antallet af vandige undertrykkende medicin, når det er muligt efter den tredje postoperative uge i forventning om røråbningen. Disse teknikker kan hjælpe med at forhindre længere perioder med hypotoni og dets sekundære komplikationer efter ligaturfrigivelse.
selvom GDI-kirurgi og trabekulektomi har udviklet sig gennem årene med fremskridt inden for kirurgisk teknik og bedre måder at modulere sårheling på, findes der unikke udfordringer hos unge patienter med JOAG sammenlignet med ældre voksne. Omhyggelig præop-vurdering og postoperativ overvågning med hyppig opfølgning og opmærksomhed på tidlig påvisning og håndtering af bivirkninger kan forbedre langsigtede resultater. Anmeldelse
Dr. menes er bosiddende læge ved øjet og øret Infirmary af Mt Sinai. Dr. Panarelli er en adjunkt i oftalmologi og associeret residency program direktør ved øjet og øre Infirmary af Mt Sinai. De har ingen økonomisk interesse i nogen af de nævnte produkter.
1. Albert DM, Miller JV, Aar dt, Blodi BA, Cohan JE, Perkins T. juvenil åbenvinklet glaukom. I: Albert & Jakobiecs principper & praksis af oftalmologi. 3. udgave. Philadelphia: Elsevier 2008.
2. Bruttini M, Longo I, Fresotti P, et al. Mutationer i myocilingenet i familier med primær åbenvinklet glaukom og juvenil åbenvinklet glaukom. Arch Ophthalmol 2003; 121:7:1034-8.
3. Jl, Allingham RR, Vollrath D, et al. Prævalens af mutationer i TIGR/Myocilin hos patienter med primær åbenvinklet glaukom hos voksne og unge. Am J Hum Genet 1998; 63: 5: 1549-52.
4. Adam MF, Belmouden A, Binisti P, et al. Tilbagevendende mutation i en enkelt ekson, der koder for det evolutionært konserverede olfactomedin-homologidomæne for TIGR i familiær åbenvinklet glaukom. Hum Mol Genet 1997; 6: 12: 2091-7.
5. A, Inomata H. udviklingsmæssig umodenhed af det trabekulære netværk i juvenil glaukom. Am J Ophthalmol 1984; 15:98: 82-97.
6. Ko YC, Liu CJ, Chou JC, et al. Sammenligninger af risikofaktorer og ændringer i synsfeltet mellem juvenil debut og sen debut primær åbenvinklet glaukom. Ophthalmologica 2002; 216: 1: 27.
7. Jl, DELBONO EA, Schuman JS, et al. Kliniske træk ved fem stamtavler genetisk knyttet til juvenil glaukom locus på kromosom 1k21-31.kvartal. Oftalmologi 1995; 102:1782-9.
8. Carlsen JO, der er risiko for, at han er, et al. Tilsyneladende depression i centralnervesystemet hos spædbørn efter brug af topisk brimonidin. Am J Ophthalmol 1999; 128: 255-256.
9. Ikeda H, Ishigooka H, Muto T, et al. Langsigtet resultat af trabekulotomi til behandling af udviklingsglaukom. Arch Ophthalmol 2004; 122:1122-8.
10. Grover DS, Smith O, Fellman RL, et al. Gonioscopy assisteret transluminal trabeculotomi: en ab interno periferisk trabeculotomi til behandling af primær medfødt glaukom og juvenil åbenvinklet glaukom. Br J Ophthalmol 2015; 99:8:1092-6.
11. Tsai JC, Chang HV, Kao CN, et al. Trabekulektomi med mitomycin C versus trabekulektomi alene for juvenil primær åbenvinklet glaukom. Ophthalmologica 2003; 217:1:24-30.
12. Sidoti PA, Belmonte SJ, Liebmann JM, Ritch R. Trabekulektomi med mitomycin-c til behandling af pædiatriske glaucomer. Oftalmologi 2000;107:422-9
13. Groh MJ, Behrens a, Handel A, Kuchle M. Mid – og langsigtede resultater efter trabekulektomi hos patienter med juvenil og sen-juvenil åbenvinklet glaukom. Klin Monatsbl Augenheilkd 2000;217:71-76
14. Aponte EP, Diehl N, Mohney BG. Medicinske og kirurgiske resultater i glaukom hos børn: en populationsbaseret undersøgelse. J AAPOS 2011;15: 3: 263-7.
15. Chen TC, Chen PP, Francis BA, et al. Pædiatrisk glaukomkirurgi: en rapport fra aao. Oftalmologi 2014: 121: 11: 2107.
16. Netland PA. DS. Glaukom dræning implantater i pædiatriske patienter. Ophthalmic Surg 1993; 24:723-729.
17. Sidoti PA, Panarelli, JF, Huruta-Dias R, Jardim J, Leon-Rosen J, Rosen RB. Frigivelse af laserrørligatur efter vandig shuntimplantation hos små børn. Oftalmiske Surg Lasere Imaging 2011; 42: 2: 168-9.