Original Editors-Caro De Koninck
Top Contributors – Estelle Hovaere, Leana Louw, Caro De Koninck, Kim Jackson ja Daphne Jackson
- määritelmä/kuvaus
- kliinisesti merkittävä anatomia
- polven vakauttajat
- epidemiologia/etiologia
- komplikaatiot
- ominaisuudet/kliininen esitys
- luokitus
- diagnostiset toimenpiteet
- erityistutkimukset
- tutkimus
- Outcome Measures
- lääketieteellinen hoito
- polven sijoiltaanmeno ja verisuonivamma
- polven sijoiltaanmeno ilman verisuonivammaa
- hermovauriot
- muut kirurgiset vaihtoehdot
- synnynnäiset polven sijoiltaanmenot
- fysioterapian hoito
- konservatiivinen hoito
- leikkauksen jälkeisessä kuntoutuksessa
- akuutti vaihe
- viikko 7-12
- viikko 13-24
- viikko 25-36
- viikko 37+
- kliininen alaraja
- resurssit
määritelmä/kuvaus
multi-nivelside loukkaantunut polvi on yleisesti väärin nimetty polven sijoiltaan lääketieteellisessä kirjallisuudessa. Sijoiltaanmeno aiheuttaa täydellisen nivelvaurion, jonka seurauksena nivelpintojen kosketus katkeaa. Subluksaatio tapahtuu, kun nivelpinnat pysyvät kosketuksessa. Molemmat näistä kuuluvat termi ”multi-nivelside loukkaantunut polvi”. Multi-nivelside loukkaantunut polvi johtuu vamman vähintään kaksi pois 4 suuren polven nivelsiteet (eli ACL, PCL, LCL ja MCL), yleensä liittyy huomattavia ligamentous häiriöitä. Se aiheuttaa polvinivelen aktiivisten ja passiivisten stabilointiaineiden häiriöitä ja liittyy usein neurovaskulaarisiin rakenteisiin ja voi mahdollisesti olla raajateatterointia.
kliinisesti merkittävä anatomia
polvinivel koostuu reisiluun distaalisen, proksimaalisen sääriluun ja polvilumpion artikulaatioista.

ja nivelsiteet:
- ACL
- PCL
- LCL
- MCL
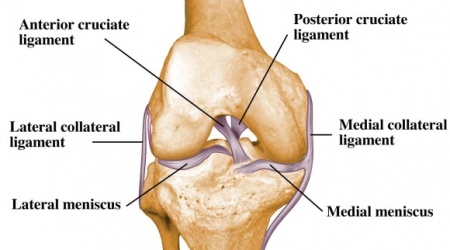
Menisci:
- mediaalinen nivelkierukka
- lateraalinen nivelkierukka
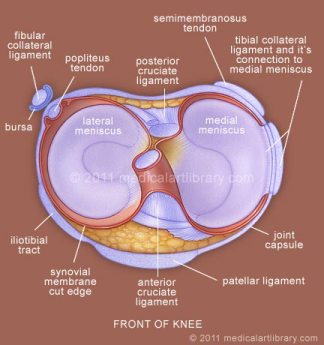
lihakset:
- Anterior:
- kvadriceps
- Lateral:
- Iliotibial band
- – Biceps reisilihas
- Poppeleus
- Medial:
- Pes anserinus (sartorius, gracilis, semitendinosus)
- Semimembranosus
- posteriori:
- Gastrocnemius
- Plantaris
verisuonisto:
- reisivaltimo
- Poppelivaltimo
innervaatio:
- seuraavien hermojen terminaaliset haarat:
- sääriluu
- reisiluu
- iskias-mediaalinen & lateraalinen popliteaali, yleinen peroneaali
- ihohermot:
- Posterior & lateral femoral cutaneous
- Lateral sural cutaneous
- Sapenous
- Obturator
polven vakauttajat
mediaaliset (valgus-stressiä vastaan):
- pinnallinen: Sartorius, bra
- Keskimmäinen: posteriorinen välillinen nivelside, semimembranosus, MCL
- syvä: nivelkapseli, mediaalinen kapseliside
Posteriolateraalinen:
- pinnallinen: Iliotibiaalinen nauha, – hauis reisiluu, rintaliivit
- Keskimmäinen: Patellar retinaculum, patellofemoraaliset nivelsiteet
- syvä: LCL, popliteus jänne, popliteofibulaarinen nivelside, fabellofibulaarinen nivelside, arcuate nivelside, nivelkapseli
katso polvinivelen sivulta perusteellista tietoa polven anatomiasta ja kinematiikasta. Tämä tausta auttaa ymmärtämään polven sijoiltaan paremmin.
epidemiologia/etiologia
polven sijoiltaanmenon arvioidaan olevan alle 0,2% kaikista ortopedisistä vammoista. Täydellinen polven sijoiltaan ovat harvinaisia ja yleensä tapahtuu jälkeen suuri trauma, kuten kaatuu, auto kaatuu, ja muut suuren nopeuden vammoja. Spontaani sijoiltaanmeno on usein nähty tapauksissa, jotka liittyvät lihavuus, ja muodostavat noin 20% polven sijoiltaanmenot nähnyt käytännössä polven sijoiltaanmenot voi myös esiintyä yhdisteellisesti ja on esiintyvyys noin 1 per 100,000 elävänä syntyneiden. 40-100% näistä tapauksista on muita tuki-ja liikuntaelimistön poikkeavuuksia.
vuonna 2006 julkaistun tutkimusartikkelin mukaan seuraavat prosenttiluvut liittyvät polven sijoiltaanmenoihin:
- anteriorinen sijoiltaanmeno = 40%
- posteriorinen sijoiltaanmeno = 33%
- mediaalinen sijoiltaanmeno = 4%
- sivusuuntainen sijoiltaanmeno = 18%
- pyörivä sijoiltaanmeno = 5%
- kaikkien neljän suuren polvea vakauttavan nivelsiteen täydellinen häiriö= 11%
komplikaatiot
- Verisuonihäiriö
- iatrogeeninen verisuonivamma
- yleinen peroneaalinen hermovaurio
- Artrofibroosi
- Osastooireyhtymä
- traumaattinen amputaatio
- nivelsiteiden korjaus – /jälleenrakennusvirhe
- post-traumaattinen nivelrikko (50% tapauksista)
- kroonisen kivun kehittyminen
- pitkän aikavälin nivelten epävakaus
- liikkuvuusrajoitukset
- elämänlaadun heikkeneminen
ominaisuudet/kliininen esitys
useimmat monisidevammat polvivammat ovat helposti vähennettävissä Vähäinen apu tai jopa spontaani. Sijoiltaanmeno voidaan epäillä perustuu fyysisen tentti havainnot yhteisen epävakautta / ligamentous vammoja, mutta myös perustuu hemartoosi ja arkuus tunnustelu. On usein vaikea diagnosoida, jos alentunut polvi oli sijoiltaan tai subluxed ilman kliinistä todistusta tai radiologista näyttöä. Siihen liittyvät meniscal, osteochondral, ja neurovaskulaarinen vammat ovat usein läsnä ja voi vaikeuttaa hoitoa.
vahingon mekanismi:
- etummainen sijoiltaanmeno: Hyperextention force
- Posterior dislokaatio: Anterioposterior force (esim. kojelautavamma)
- mediaalinen sijoiltaanmeno: Varusvoima (liittyy usein sääriluun tasannemurtumiin)
- sivusuuntainen sijoiltaanmeno: Valgusvoima (liittyy usein sääriluun tasannemurtumiin)
- pyörivä dislokaatio: voimien yhdistelmä
luokitus:
- akuutti: < 3 viikkoa vamman jälkeen
- krooninen: > 3 viikkoa vamman jälkeen
liittyvät vammat:
- Popliteaalivaltimo (19%)
- yleinen peroneaalihermo (20%)
- Verisuonivammat (19%):
- kovavauhtinen vamma (65%)
- alavireinen loukkaantuminen (4.8%)
- murtumat (avulsion mukaan lukien) – reisiluun distaalinen, proksimaalinen sääriluu (16%)
- Osastosyndrooma
luokitus
polven sijoiltaanmeno on yleensä positionaalista ja / tai anatomista. Koska useimmat polvet spontaanisti vähenevät, asennon luokittelua ei aina voida käyttää.
Kennedyn luokitus käyttää sääriluun asentoa reisiluun suhteen polven sijoiltaanmenojen luokitteluun seuraavasti:
- Anterior
- Posterior
- Lateral
- Medial
- Rotatory:
- Anteromediaalinen
- Anterolateraalinen
- Posteromediaalinen
- Posterolateraalinen
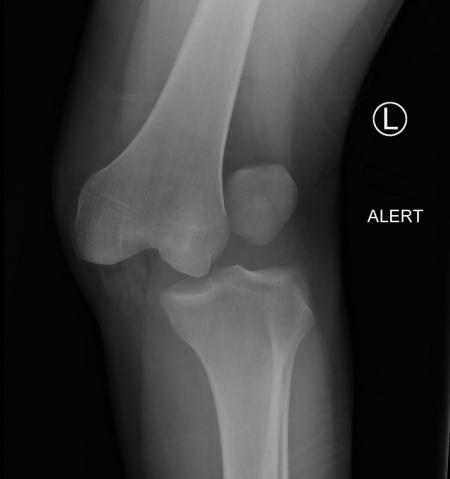
polven sivusuuntainen sijoiltaanmeno
|
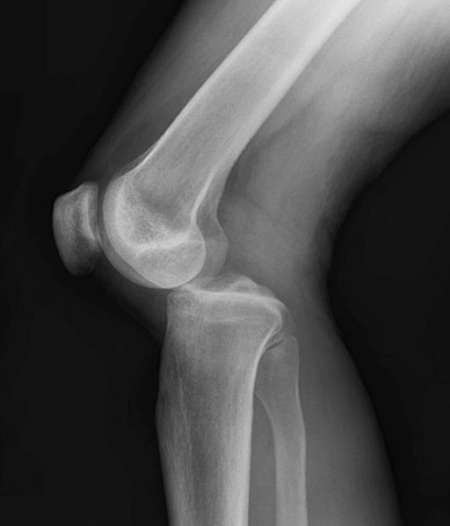
Posterior polven sijoiltaanmeno
|
Schenkin anatominen järjestelmä perustuu nivelsidevammaan, johon liittyy ylimääräisiä valtimo – ja hermovammoja:
- tyyppi I: yksittäinen cruciate tear
- Type II: Bicruciate tears without collateral tears
- Type III (M): Bicruciate repeämät, joihin liittyy MCL
- tyyppi III (L): LCL ja posterolateral corner (PLC) repeämä
- Tyyppi IV: kaikki neljä nivelsiteet revennyt
- tyyppi V: murtuma-sijoiltaan
diagnostiset toimenpiteet
on helppo diagnosoida lyhentämätön polvi, mutta useimmissa tapauksissa jo vähennettynä on tärkeää tehdä perusteellinen arviointi tarkan diagnoosin tekemiseksi ja mahdollisten siihen liittyvien vammojen poissulkemiseksi. Potilaat yleensä tulevat valituksen kovaa kipua ja epävakautta, rajoittaa toimintaa päivittäistä elämää ja urheilua. Lääkärintarkastus potilaan epäillään polven sijoiltaan pitäisi tapahtua pian sen jälkeen, kun vamma on syntynyt. Polven sijoiltaanmeno kulkee usein käsi kädessä muiden rakenteiden kuten hermojen ja verisuonten samanaikaisten vammojen kanssa. On erittäin tärkeää tehdä neurovaskulaarinen arviointi perineaalisen hermon ja popliteaalisen valtimon vammojen poissulkemiseksi.
erityistutkimukset
- röntgenkuvat: AP – ja lateraalikuvat on tehtävä rutiininomaisesti epäillyissä polven sijoiltaanmenoissa, koska niihin liittyviä murtumia esiintyy runsaasti
- Doppler-ultraääni: Veren virtauksen arvioimiseksi valtimoissa
- Nilkka-olkavarsiindeksi: voidaan käyttää angiografian tarpeen määrittämiseen (kynnys <0, 9 voi ennustaa positiivisesti verisuonivamman, joka tarvitsee leikkauksen)
- arteriografia: suositellaan, jos nilkka-olkavarsiindeksissä on epänormaaleja löydöksiä, samoin kuin aiempi iskemia tai muita merkkejä iskeemisestä tai verenkiertohäiriöstä
- MR angiografia: voidaan käytetään akuuttiasetuksessa vaihtoehtona arteriografialle
- MRI: Kirurgiseen suunnitteluun
tutkimus
on erittäin tärkeää tehdä perusteellinen ja toistuva neurologinen ja verisuonistotilanne yleishermon ja popliteaalivaltimon vaurion merkkien varalta sekä osastosyndrooman määrittämiseksi.
- havainto:
- lyhentämätön polvi
- turvotus ja mustelmat-kiinnittymätön hemartroosi on merkittävä löydös, joka voi johtaa polven dislokaatioon; se viittaa myös nivelkapselin häiriöön
- palpaatio:
- diffuusi kipu
- pulssit-dorsalis Pedisin esiintyminen; käytetään verisuonivammojen poissulkemiseen
- liikerata: vähentynyt
- nivelsiteiden testaus: tämä saattaa olla haastavaa tehdä akuutissa polvessa, joka on alentunut kivun ja epämukavuuden vuoksi
- PCL ja posterior capsule disruption-hyperextention on passiivinen nousu polven
- Varus ja valgus laxity tested in full extention-viitteitä siihen liittyvästä kapselihäiriöstä
-
- Lachmanin testi: Laxity läsnä anterior ja posterior suuntiin seurauksena häiriöitä cruciate nivelsiteet
-
- etummainen laatikko: ei suositella, koska se on haastava suorittaa ja luotettavuus vaarantuu kivun, liikeratojen menetyksen ja lihaskouristusten vuoksi
- nivel-ja käänteisnivel-vaihtotesti: ei suositella akuuteissa tapauksissa, erittäin vaikea testata turvonneessa polvessa, jossa MCL: n häiriöt; toimii hyvin kroonisissa tapauksissa
-
- Valintatesti: PCL ja posterolateral corner osallistuminen, kun havaitaan lisääntynyt ulkoinen kierto sääriluun on läsnä
- Neural assessment:
- Mostly did to excluding injuries to common peroneal nerve
- Motor: Defensed muscle power of the nilkka is a good indicate of a possibilities to the common peroneal nerve
- Sensory: Vähentynyt / tunnottomuus vamman läsnä ollessa
Outcome Measures
- Lysholm score
- International knee dislocation score
- Multiligament Quality of Life questionnaire
- International Knee Documentation Committee Subjektiivinen polven muoto
lääketieteellinen hoito
polven sijoiltaanmenoja tulisi vähentää mahdollisimman pian, jos arvioinnin jälkeen jalan verisuonten tilasta on tehtävä. Akuutin polven sijoiltaanmenon lopullinen hoito on edelleen keskustelunaihe. Nivelsiteiden kirurginen jälleenrakennus on osoittautunut hyödyllisemmäksi aktiivisille potilaille. Varhainen kirurginen jälleenrakennus on osoittanut olevan parempia tuloksia, kun tarkastellaan polven jäykkyys ja Lysholm tulokset. Konservatiivinen hoito eri liikkeen ahdin valitaan usein, jos yhteinen tuntuu suhteellisen vakaa vähentämisen jälkeen. Se on edelleen hoito valinta vanhemmille, enemmän istumista potilaille, joilla on vakuuden nivelsiteet vielä ehjä.
polven sijoiltaanmeno ja verisuonivamma
- verisuonten korjaus:
- popliteaalinen ohitusleikkaus
- korjaus käänteisellä laskimosiirrännäisellä
- posteriorisen kapselin repeämän korjaus: nivelsiteiden kiinnittyminen ja/tai lisääminen
- polven vakauttaminen:
- Liikerajojen (esim. Donjoy / Exoskeleton)
- polviin ulottuva ulkoinen kiinnityslaite suojaamaan verisuonten korjausta, jos epävakautta vielä esiintyy
- jäljelle jäävä epävakaus on korjattava myöhemmässä vaiheessa – yleensä vain 6-12 kuukautta myöhemmin
polven sijoiltaanmeno ilman verisuonivammaa
- ensisijainen korjaus (kun turvotus sallii)
- jos kaikkia nivelsiteitä ei pystytä korjaamaan alusta alkaen, ensin on tehtävä kapselikudosrekonstruktio ja oheisrekonstruktio. Cruciate jälleenrakennus voidaan sitten tehdä 6-12 viikon kuluttua, kun kapseli on parantunut.
- stabiloidaan pariisilaiseen kipsiin tai liikeraiteeseen (esim. Donjoy / Exoskeleton)
hermovauriot
on 20%: n mahdollisuus spontaaniin toipumiseen tavallisen peroneaalihermon loukkaantumisen jälkeen, yleensä tapauksissa, joissa hermossa on ollut lyhyen matkan vaurioita, voidaan tehdä Hermosiirto tai sääriluun takajänteen siirto dorsifleksion palauttamiseksi.
muut kirurgiset vaihtoehdot
perkutaaninen kvadriceps lama (PQR)
polvilumpion yläjuoksulle tehdään Mediaalisia ja lateraalisia viiltoja, jotka jakavat mediaalisen ja lateraalisen kvadricepsin ja retinaculumin. Tämän jälkeen polvi pakotetaan koukistukseen, samalla kun reisilihaksiin kohdistetaan suoraa eteenpäin suuntautuvaa painetta.
V-Y kvadricepsplasty
viilto kvadriceps–jänteen keskiosassa V-Y: n etenemisen mahdollistamiseksi. Iliotibial-yhtye on julkaistu. Polven etummainen kapseli on jakautunut poikittain niin pitkälle kuin sivulliset nivelsiteet, ja kvadriceps-lihas on mobilisoitu. Tämän jälkeen polvea alennetaan ja koukistetaan 90°: een. Pidennetty nelikulmio uusitaan siten, että polvi pidetään 30°: ssa. Tällä hoidolla on suurempi sairastuvuus verrattuna PQR: ään johtuen pitkästä viillosta, johon liittyy arpia,kiinnikkeitä ja haavan hajoamista sekä verenhukkaa. V-Y quadricepsplasty on kuitenkin onnistuneempi saavuttamaan ja pidentämään lievitystä vaikeissa ja resistenteissä tapauksissa.
nukutusainetta/Artrolyysiä koskeva käsittely
tehtävä tapauksissa, joissa jäykkyys jatkuu hoitovasteesta huolimatta sijoiltaan menneen polven kirurgisen korjauksen jälkeen. Tämä tehdään yleensä 3-6 kuukauden kuluttua ensimmäisestä leikkauksesta.
synnynnäiset polven sijoiltaanmenot
potilaat, joilla todetaan syntyessään polven sijoiltaanmeno, tutkitaan 24 tunnin kuluessa. Suositellaan varhaista konservatiivista hallintaa, joka koostuu suorasta vähentämisestä hellävaraisessa, pysyvässä manuaalisessa vedossa.
fysioterapian hoito
hoito riippuu eri rakenteiden vaurioiden määrästä. Jokaisella potilaalla on erilainen hoito riippuen potilaan nykyisestä vakaudesta ja lopulta muista siihen liittyvistä vammoista. Fysioterapian tavoitteena on palauttaa tasapaino ja palauttaa kivuton toiminnallinen liikkuvuus.
konservatiivinen hoito
potilaat laitetaan rajoittavaan liikerataan, jotta kapseli ja sen sivusiteet paranisivat. Tämä palauttaa Varuksen ja valguksen vakauden. Varhaisten harjoitusten aikana liikerajojen käyttäminen on tärkeää, jotta fleksio voidaan rajoittaa 90°: seen ja laajentaa 45°: seen. Konservatiivisen hoidon jälkeen kuntoutus voi alkaa heti.
- 6 8 viikkoon aloituskannallepano
- Painolastiharjoitukset
- liikeradan passiivinen ja aktiivinen harjoittelu
- lihasten vahvistaminen
seuraavat voidaan tehdä osana kuntoutusprosessia. Huomaa, että se bulleted järjestyksessä etenemistä. Jokainen potilas tulee arvioida erityisesti ennen kuin hänelle yritetään antaa erityisiä hoitomuotoja.
- kardiovaskulaariset hoitoharjoitukset: ylä-ja keskivartaloharjoitukset sekä yhden jalan paikallaan pysyvä pyöräily
- Kvadriceps vahvistaminen: erittäin tärkeää patellofemoraaliongelmien ehkäisemiseksi kuntoutuksen aikana
- kevyet manuaaliset kestävyysharjoitukset välillä 45°-90°
- Biodex
- manuaalinen hoito
- Jalkaprässikone > 8 viikon kuntoutus. Tämän kasvojen aikana polvi tarvitsee vain vähän suojaa. Näitä harjoituksia tulee seurata
- Suurnopeusharjoituksia, joissa on kevyt vastus
- Proprioseptio (kun liikerata ja lihasvoima on saatu takaisin)
leikkauksen jälkeisessä kuntoutuksessa
kirurgiassa pyritään palauttamaan anatomiset rakenteet riittävän lujiksi. Avustetun liikekuntoutuksen passiivisuutta ja aktiivisuutta tarvitaan. Useimmat potilaat menettävät liikeradan ja eivät toipua kokonaan kirurgisen toimenpiteen jälkeen multi-nivelside loukkaantunut polvi.
leikkauksen jälkeinen kuntoutus tähän vammaan vaihtelee sen mukaan, mitkä nivelsiteet ovat loukkaantuneet ja korjaantuneet. Nopeutettu kuntoutusohjelma, jossa on polvea jäykistävä ja varhainen liikeharjoittelu, on osoittanut jäykkyyden vähenevän. Fysioterapiaa ei suositella PQR: n ja V-Y quadricepsplastyn jälkeen. Seuraava on karkea ohje, mutta on tärkeää arvioida jokainen potilas yksilöllisesti, jotta voidaan luoda räätälöity kuntoutusohjelma, jossa otetaan huomioon heidän tavoitteensa ja odotuksensa.
akuutti vaihe
- mobilisointi: Toe-touch paino laakeri alueella liikkeen ahdin
- jatkuva passiivinen liike kone: Liikesuoja on käytettävä, jossa on 40° laajennus ja 70° taivutusrajat
- isometriset quadriceps-harjoitukset-erittäin tärkeää saavuttaa täysi laajennus mahdollisimman pian ensimmäisen viikon aikana leikkauksen jälkeen
- neuromuskulaarisia fasilitointitekniikoita voidaan käyttää täällä
viikko 7-12
- liikekannallepano: Osapainolaakeri
- Liikerataharjoittelu voidaan aloittaa tavoitteena täysi liikerata:
- PCL korjaus: vain passiivinen ja aktiiviavusteinen polven koukistus
viikko 13-24
- mobilisaatio: täysipainoinen kantavuus
- liikerata: työskentely kohti täyttä polven koukistamista ja ojentamista
- lihasten vahvistaminen: suljetut kineettiset ketjuharjoitukset (aloita hellävaraisesti)
viikko 25-36
- lihasten vahvistaminen: Progressions
- Proprioception training
viikko 37+
- jos pystyy läpäisemään toiminnalliset testit:
- paluu urheiluun
- paluu raskaaseen työhön
kliininen alaraja
polven nivelsidevamma on melko harvinainen vamma, joka jää helposti huomaamatta, koska useimmat polvet siirtyvät spontaanisti tai hyvin vähällä vaivalla. Polven sijoiltaanmenot liittyvät usein vakavaan pehmytkudosvaurioon, eikä paluu täyteen perustoimintoon ole yleistä edes lääketieteellisen ja terapeuttisen hoidon edistymisen yhteydessä. Tutkimusten mukaan 39% potilaista luokittelee itsensä” lähes normaaliksi”, 40%” epänormaaliksi ”ja 21%”vakavasti epänormaaliksi”. Potilailla on edessään pitkä kuntoutusohjelma, jossa täysipainoiseen toimintaan palaaminen kestää vähintään 9-12 kuukautta. Suurin osa polven sijoiltaan menemisistä vaatii korjausleikkauksen. Hoidon ja leikkauksen jälkeen tulokset ovat hyviä. Useimmissa tapauksissa vaurioituneet polvet palaavat lähes normaaliin tilaan. Krooninen kipu on yleinen ongelma, joka esiintyy 46 prosentissa tapauksista. Ennuste on paras optimaalisella räätälöidyllä kuntoutusohjelmalla.
resurssit
- mikä on polven sijoiltaanmeno?
- polven sijoiltaanmeno ortoluoteja
- 1.0 1.1 1.2 1.3 1.4 Brautigan B, Johnson DL. Polven sijoiltaanmenojen epidemiologia. Clinics in sports medicine 2000; 19(3): 387-97.
- 2.00 2.01 2.02 2.03 2.04 2.05 2.06 2.07 2.08 2.09 2.10 2.11 Fanelli GC, toimittaja. Useita nivelside loukkaantunut polvi: käytännön opas hallintaan. New York: Springer Science, 2004.
- 3.0 3.1 3.2 3.3 3.4 3.5 3.6 3.7 3.8 Howells NR, Brunton LR, Robinson J, Porteus AJ, Eldridge JD, Murray JR. Akuutti polven dislokaatio: näyttöön perustuva lähestymistapa monilaajuisen loukkaantuneen polven hallintaan. Loukkaantuminen 2011;42(11): 1198-204.
- 4.00 4.01 4.02 4.03 4.04 4.05 4.06 4.07 4.08 4.09 4.10 4.11 4.12 4.13 4.14 4.15 4.16 4.17 4.18 4.19 4.20 4.21 4.22 4.23 Robertson A, Nutton RW, Keating JF. Polven sijoiltaanmeno. The Journal of bone and joint surgery 2006; 88 (6): 706-11.
- 5,0 5,1 Flint L, Meredith JW, Schwab CW. Trauma: nykyajan periaatteet ja terapia. Philadelphia: Wolters Kluwer, 2008.
- 6.0 6.1 6.2 6.3 6.4 6.5 6.6 Walters J, toimittaja. Ortopedia-opas ammattilaisille. 4. painos. Kapkaupunki: Kapkaupungin yliopisto, 2010.
- 7, 0 7, 1 Shearer D, Lomasney L, Pierce K. polven sijoiltaanmeno: imaging findings. Journal of special operations medicine: vertaisarvioitu lehti SOF lääketieteen ammattilaisille. 2010;10(1):43-7.
- Rihn J, Groff Y, Harner C, Cha P. the acutely dislocated knee: evaluation and management. J Am Acad Orthop Surg. 2004; 12(5): 334-46.
- 9.0 9.1 9.2 9.3 9.4 Henrichs A. katsaus polven sijoiltaan. Journal of Athletic Training 2004;39(4): 365-369.
- 10.0 10.1 Levy B, Peskun C, Fanelli G, Stannard J, Stuart M, MacDonald P, Marx R, Boyd J, Whelan D. polven sijoiltaanmenojen diagnoosi ja hoito. Phys Sportsmed. 2010;38(4):101-11.
- Howells NR, Brunton LR, Robinson J, Porteus AJ, Eldridge JD, Murray JR. Acute knee dislocation: an evidence based approach to the management of the multiligament injured knee. Loukkaantuminen 2011;42(11): 1198-204.
- 12.0 12.1 Hatch GF, Villacis D, Damodar D, Dacey M, Yi A. elämänlaatu ja toiminnalliset tulokset monilaajuisen polven rekonstruktion jälkeen. Polvileikkauksen päiväkirja 2018.
- Demirağ B, Oztürk C, Bilgen OF, Durak K. Knee dislocations: an evaluation of surgical and conservative treatment. Turkish journal of trauma & emergency surgery 2004; 10(4): 239-44.
- Cheng C, Ko J. polven synnynnäisen sijoiltaanmenon varhainen vähentäminen kahdenkymmenenneljän tunnin kuluessa syntymästä. Chang Gung Med J 2010; 33: 266-73.
- 15,0 15,1 Siliski JM. Polven traumaattiset häiriöt. Springer Science & Business Media; 1994.