nuorten avokulmaglaukooman hoito voi olla haastavaa tarttua varhain ja hoitaa asianmukaisesti sairauden luonteen sekä joidenkin sitä nuorempien potilaiden ominaisuuksien vuoksi. Jos kuitenkin tiedät, mitä etsiä ja vastaat ripeällä, tehokkaalla hoidolla, voit auttaa pelastamaan JOAG-potilaan näkökyvyn. Tässä artikkelissa jaamme vinkkejä diagnosointiin JOAG ja miten suorittaa kirurginen toimenpide, joka antaa potilaille parhaat mahdollisuudet onnistuneeseen lopputulokseen.
JOAG: Mitä tiedämme
nuorten avokulmaglaukooma pidetään osajoukko ensisijainen avokulmaglaukooma, vaikuttaa noin 1 50000 henkilöä (miehet ja naiset yhtä). Määritelmä on ollut kiistanalainen, mutta siinä on yleensä otettu huomioon alkamisikä. Euroopan Glaukoomayhdistys määrittelee joagin avokulmaglaukoomaksi, joka puhkeaa 10-35 vuoden iässä.
JOAG osoittaa autosomaalisen dominanttisen periytymismallin, ja tutkimuksissa on löydetty yhteyksiä joagin ja geenimutaatioiden välillä kromosomissa 1-1q21-q23. Tämä lokus tunnetaan nimellä GLC1A,ja se sisältää myocilin-proteiinia koodaavan geenin TIGR (trabekkelikudoksen indusoima glukokortikoidivaste) tai MYOC,1, 2. Tämän proteiinin tarkkaa tehtävää ja sen osuutta glaukoomaan ei tällä hetkellä tunneta. Tigr/MYOC-geenin neljäkymmentä mutaatiota on tunnistettu sekä nuorten että aikuisten avokulmaglaukoomassa, ja geneettiset analyysit ovat paljastaneet, että 8-63 prosentilla JOAG-potilaista on TIGR/MYOC-mutaatio. Yleisiä löydöksiä JOAG-potilailla ovat varhainen taudin puhkeaminen, erittäin korkea silmänpainetauti ja voimakas glaukooman suvussa.3,4 Kyushun yliopiston Akihito Tawara, MD ja Hajime Inomata, MD, suorittivat Trabekkelikudospotilaiden Trabekkelikudospotilaiden histopatologisen tutkimuksen, joka paljasti poikkeuksellisen kompaktin trabekkelikudoksen, jossa oli solunulkoista materiaalia trabekkelitiloissa.5
kliiniset löydökset
nuorten avokulmaglaukooma on yleensä alkuvaiheessa oireeton. Toisin kuin ensisijainen infantiili glaukooma, merkkejä, kuten laajentuminen sarveiskalvon ja maapallon, taukoja Descemet n kalvo, sarveiskalvon turvotus, epiphora ja valonarkuus eivät ole läsnä potilailla, joilla puhkeamista avokulmaglaukooma myöhemmin lapsuudessa tai nuoruudessa. Oireet ovat harvinaisia, mutta niihin voi kuulua kohonneesta silmänpaineesta johtuvaa näön hämärtymistä ja silmäkipua. Näön menetys liittyy taudin myöhempiin vaiheisiin ja johtaa usein potilaiden hakeutumiseen silmätautien arviointiin. Aksiaalinen likinäköisyys on yhdistetty JOAGIIN. Kliinisiin oireisiin kuuluu vaikea silmänpaineen nousu, usein 40-50 mmHg. Koska ei ole varhaisia oireita, esitys on usein myöhässä, ja advanced kuppaus näköhermon on usein huomattava alustavassa arvioinnissa. Gonioskooppisiin ominaisuuksiin kuuluu avoin etukammion kulma, jossa on korkea iiris-lisäys ja näkyvä iiris-prosessit.1 normaalisti esiintyvät optiset levyt ja kulmat eivät kuitenkaan sulje pois joagin diagnoosia.
diagnoosi JOAG voi olla suoraviivainen asetettaessa selvästi kohonnut IOP ja glaucomatous kuppaus optisen levyn. Haastavampia tapauksia ovat ne teini-ikäiset, jotka esiintyvät vaatimattomalla IOP-koholla ja terveeltä näyttävällä kiekolla. Auttaa diagnosoida näitä kovempia tapauksia, huomaa, että riskitekijöitä JOAG ovat miessukupuoli, likinäköisyys ja suvussa glaukooma.1 tarkkaile silmän hypertensiota sairastavia teini-ikäisiä tarkasti IOP: n, optisten levyjen ja näkökenttien määräaikaisarvioinnilla. Alustavan arvioinnin yhteydessä otetaan perustason näkökentät, stereokuvat optisesta levystä ja verkkokalvon hermokuitukerroksen paksuuden arviointi optisella koherenssitomografialla. Rajoitetusta normatiivisesta aineistosta huolimatta OCT-mittaukset ovat hyödyllisiä pitkittäisen arvioinnin ja varhaisen etenemisen tunnistamisen kannalta.
poissulje avokulmaglaukooman toissijaiset syyt arvioitaessa nuoria potilaita, joilla epäillään JOAG-oireyhtymää. Huomaa, että pigmenttidispersiosyndrooma, uveiitti, silmävamma ja steroidien käyttö voivat kaikki johtaa kohonneeseen SILMÄNPAINETAUTIIN ja glaukoomaan, ja hyvä kliininen tentti ja järjestelmien tarkastelu on tärkeää sulkea pois kaikki todisteet näistä olosuhteista.
hoito
vaikka jopa 83 prosenttia JOAG-potilaista tarvitsee lopulta kirurgisia toimenpiteitä, 7 lääketieteellinen hoito voi toimia siltana lopullisempaan kirurgiseen hoitoon. Ensilinjan paikallishoitoon kuuluvat beetasalpaajat, prostaglandiinianalogit ja hiilihappoanhydraasin estäjät. Käytä alfa-agonisteja varoen tai vältä niitä kokonaan nuorilla JOAG-potilailla, koska imeväisillä ja pikkulapsilla on raportoitu mahdollisia haittavaikutuksia, kuten bradykardiaa, hypotensiota, hypotermiaa, hypotoniaa, apneaa ja letargiaa.8
jos lääkitys ei saa silmänpohjaa kuriin, lääkärin on käännyttävä leikkaukseen. Katso Vaihtoehdot:
* Kulmatoimenpiteet. Kulma-pohjainen kirurgiset toimenpiteet suoritetaan yleensä ensin, ja ne ovat usein tehokkaita vähentää IOP ja minimoida mahdolliset lyhyen ja pitkän aikavälin komplikaatioita. Valinta goniotomian ja trabeculotomian välillä riippuu kirurgin mieltymyksistä ja kokemuksesta.
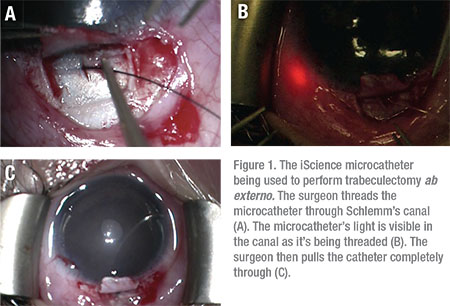
Trabeculotomian ab externo-menetelmän avulla on raportoitu onnistuneen jopa 86 prosenttia JOAG: n hoidossa, ja 14 prosenttia potilaista tarvitsi ylimääräisiä kirurgisia toimenpiteitä IOP: n hillitsemiseksi.9 Trabeculotomy ab externoa voidaan käyttää yli 360 asteen trabekkelilevyn leikkaamiseen ompeleella tai iScience-mikrokatetrilla. (KS.Kuva 1)
uudempia kirurgisia menetelmiä, kuten gonioskopia-avusteinen transluminaalinen trabekulotomia, on kehitetty ja todettu hyödyllisiksi myös tässä potilasryhmässä. GATT-toimenpidettä suorittaessaan kirurgi tekee pienen, alustavan 1-2 mm: n goniotomian nenässä ja etenee mikrokatetria kiertäen Schlemm-kanavan läpi. Katetrin läpi vedetään 360 asteen halkeama. Ab interno—toimenpiteiden, kuten goniotomian, Gattin ja Trabectomen, suurin hyöty on se, että ne suoritetaan kokonaan sarveiskalvon viillon kautta välttäen sidekalvon ja kovakalvon viillot—ja sitä seuraavat arvet-kokonaan.
jos KULMALEIKKAUKSESSA ei saada silmänpainetta kuriin, muita kirurgisia vaihtoehtoja ovat ulkoinen salaojitus, kuten trabekulektomia mitomysiini-C: llä ja glaukooman poistoleikkaus sekä syklodestrtiiviset toimenpiteet.
* Trabeculectomy. Tutkijat ovat raportoineet trabekulektomian onnistumisprosenteista 50-87 prosentilla JOAG-potilailla.11-14 saada ja sitten ylläpitää hyvin toimiva suodatus bleb lapsi voi olla vaikeaa, koska nuoremmilla potilailla on vahvempi paranemisvaste, usein johtaa progressiivinen subjunktiivinen ja episcleral fibroosi. Postop-hoito, mukaan lukien silmätippaohjelmien noudattaminen ja manipulointi, kuten läppäsaumojen laserlyysaus, on hyvin pienillä lapsilla monimutkaista, koska he eivät pysty täysin yhteistyöhön.
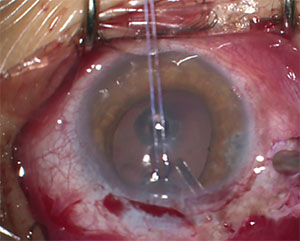
kuva 2. Tämä 13-vuotias, jolla oli joag, vaati glaukooman salaojituslaitteen asentamista silmänpaineen säätelyyn.
jotkut lääkärit ovat käyttäneet MMC: llä annettavaa antifibroosihoitoa arpien määrän vähentämiseksi nuorilla potilailla, ja tämä lähestymistapa voi johtaa Joag-potilaiden Trabeculektomian jälkeiseen IOPs: n alenemiseen.MMC: n käyttöön on kuitenkin liittynyt myös suurentunut näköuhkiin liittyvien komplikaatioiden riski, mukaan lukien hypotoniaan liittyvä makulopatia ja bleb: hen liittyvä infektio. Hypotonisen makulopatian on raportoitu olevan jopa 20 prosenttia, mikä saattaa johtua aksiaalisen likinäköisyyden lisääntymisestä näillä potilailla.11 eräässä tutkimuksessa todettiin 17-prosenttisesti Bleb: hen liittyviä infektioita lapsilla, joilla oli toiminnallinen Bleb.Nämä löydökset huomioon ottaen on noudatettava varovaisuutta tehtäessä trabeculektomiaa MMC: n kanssa nuoremmille lapsille.
* glaukooman poistoon tarkoitetut implantaatit. Koska joag-potilaiden sidekalvon arpeutumisen todennäköisyys on suurempi ja trabekkulektomian yhteydessä (nuoremmilla potilailla) on lisääntynyt näköuhkia aiheuttavien komplikaatioiden riski, GDI-leikkaus on järkevä vaihtoehto. Yleisimmin käytetty GDIs on Ahmed glaukoomaläppä (New World Medical, Rancho Cucamonga, Calif.) ja Baerveldtin glaukooma-implantti (Abbott Medical Optics, Santa Ana, Calif.). Aiemmat tutkimukset, joissa on ollut vähintään vuoden seuranta, ovat dokumentoineet onnistumisprosentit GDI-lasten leikkausten jälkeen 31 prosentista 97 prosenttiin.15 GDI: n käytöstä lapsilla ja nuorilla aikuisilla on kuitenkin rajallisesti pitkäaikaistietoa.
toinen GDI: n mahdollinen ongelma lapsilla on se, että putken oikea sijoittaminen etukammioon voi olla erityisen haastavaa. Heikentynyt kovakalvon jäykkyys näillä potilailla tekee proksimaalisen putken kärjen anteriorisesta muuttoliikkeestä ja kiertymisestä yleisempää kuin aikuisilla.16 putken siirtyminen voi johtaa suoraan kosketukseen tai putken kärjen läheisyyteen sarveiskalvon takapuolen pintaan ja voi edistää endoteelisolujen häviämistä ja mahdollista sarveiskalvon dekompensaatiota. Putken sijoittelu Kuvan 2 mukaisesti on suositeltavaa; huomaa pidempi pituus ja miten se on taivutettu pois sarveiskalvon endoteelista.
koska JOAG-potilaat ovat nuoria ja heillä on usein hyvin kohonneet silmänpohjat, joilla on pitkälle edennyt välilevyvaurio, suosimme 350-mm2 Baerveldt-implanttia. Käytämme 7-0 polyglaktiinisaumaa tämän valvomattoman laitteen putken väliaikaiseen sitomiseen ja annamme kolmesta neljään viikkoa kapselin muodostua kovakalvon ympärille.
pienille lapsille teemme suunnitellun sidoksen vapautumisen leikkaussalissa leikkauksen jälkeen kolmen ja neljän viikon välillä Hoskins-linssillä ja vihreällä diodilaserilla.17 teemme laserlyysin ligatuurin visualisoinnin helpommaksi käyttämällä sarveiskalvon kudosta laastarin siirteen materiaalina. Nesteen nousu sidekalvon päällä kovakalvon levy ja syvällinen pehmeneminen Maapallo auttaa vahvistamaan sidoksen vapautumista. Jos olet epävarma, onko ligatuuri vapautettu, voit käyttää B-mode echography osoittamaan läsnäolo nesteen ympärillä salaojitus levy.
natriumhyaluronaattia (10 mg/ml) voidaan ruiskuttaa etukammioon välittömästi sidoksen vapautumisen jälkeen, jotta voidaan korvata menetetty tilavuus ja parantaa putken läpi virtaamisen kestävyyttä. Tämä rajoittaa hypotonian kestoa ja suuruutta ja estää etukammion romahtamisen. Nuoremmille lapsille annamme usein ligatuurin vapautua spontaanisti, mutta seuraamme niitä tarkemmin ensimmäisten leikkauksen jälkeisten viikkojen jälkeen. Vanhemmille, yhteistoiminnallisille lapsille ja aikuisille, voit suorittaa suunnitellun sidoksen vapautumisen laserlyysillä, jota seuraa natriumhyaluronaatin (10 mg/ml) etukammion injektio toimistossa. Haluamme säilyttää potilaat atropiinilla 1% ja vähentää vesipitoisten vähentävien lääkkeiden määrää aina kun se on mahdollista kolmannen leikkauksen jälkeisen viikon jälkeen ennakoiden putken avautumista. Nämä tekniikat voivat auttaa estämään hypotoniaa ja sen sekundaarisia komplikaatioita ligatuurin vapautumisen jälkeen.
vaikka GDI-leikkaus ja trabekulektomia ovat kehittyneet vuosien saatossa kirurgisen tekniikan kehityksen ja parempien tapojen moduloida haavan paranemista, nuorilla JOAG-potilailla on ainutlaatuisia haasteita verrattuna vanhempiin aikuisiin. Huolellinen preop-arviointi ja postoperatiivinen seuranta, jossa seurataan usein ja kiinnitetään huomiota haittavaikutusten varhaiseen havaitsemiseen ja hallintaan, voivat parantaa pitkän aikavälin tuloksia. REVIEW
Dr. Menezes on New York Eye and Ear Infirmary of Mount Sinai-sairaalan apulaislääkäri. Toht. Panarelli on silmätautiopin apulaisprofessori ja residenssiohjelman johtaja Mt Sinain New Yorkin silmä-ja korva-sairasosastolla. Niillä ei ole taloudellista etua mistään mainituista tuotteista.
1. Albert DM, Miller JW, Azar DT, Blodi BA, Cohan JE, Perkins T. Juvenile Open Angle glaukooma. Julkaisussa: Albert & Jakobiec ’ s Principles & Practice of Oftalmology. 3.toim. Philadelphia: Elsevier 2008.
2. Bruttini M, Longo I, Frezzotti P, et al. Myokliinigeenin mutaatiot primaarista avokulmaglaukoomaa ja nuoruusiän avokulmaglaukoomaa sairastavissa perheissä. Arch Ophthalmol 2003;121: 7: 1034-8.
3. Wiggs JL, Allingham RR, Vollrath D, et al. Tigr/Myokliinin mutaatioiden esiintyvyys primaarista avokulmaglaukoomaa sairastavilla aikuisilla ja nuorilla potilailla. 1998; 63:5: 1549-52.
4. Adam MF, Belmouden A, Binisti P, et al. Toistuva mutaatio yhdessä eksonissa, joka koodaa tigr: n evolutionaarisesti säilynyttä olfaktomediinihomologista aluetta familiaalisessa avokulmaglaukoomassa. Hum Mol Genet 1997; 6:12: 2091-7.
5. Tawara A, Inomata H. Trabekkelikudosten kehityshäiriöt nuorten glaukoomassa. Am J Oftalmol 1984;15: 98: 82-97.
6. Ko YC, Liu CJ, Chou JC, et al. Riskitekijöiden ja näkökentän muutosten vertailu nuoruusiän ja myöhäisen primaarisen avokulmaglaukooman välillä. Ophthalmologica 2002;216:1: 27.
7. Wiggs JL, DelBono EA, Schuman JS ym. Viiden sukutaulun kliiniset piirteet, jotka liittyvät geneettisesti nuoruusiän glaukooman lokukseen kromosomissa 1q21-q31. Oftalmologia 1995;102: 1782-9.
8. Carlsen JO, Zabriskie NA, Kwon YH, et al. Imeväisten ilmeinen keskushermoston masennus paikallisen brimonidiinin käytön jälkeen. Am J Oftalmol 1999;128: 255-256.
9. Ikeda H, Ishigooka H, Muto T, et al. Trabekulotomian pitkän aikavälin tulos kehityshäiriöiden glaukooman hoidossa. Arch Ophthalmol 2004;122: 1122-8.
10. Grover DS, Smith O, Fellman RL ym. Gonioskopia avustettu transluminaalinen trabeculotomy: AB interno circumferential trabeculotomy hoitoon ensisijainen synnynnäinen glaukooma ja nuorten avoin kulma glaukooma. Br J Oftalmol 2015;99:8: 1092-6.
11. Tsai JC, Chang HW, Kao CN, et al. Trabeculectomy with mitomycin C versus trabeculectomy only for juvenile primary open-angle glaukooma. Ophthalmologica 2003;217:1: 24-30.
12. Sidoti PA, Belmonte SJ, Liebmann JM, Ritch R. Trabeculectomy with mitomycin-c in the treatment of pediatric glaucomas. Silmätaudit 2000;107:422-9
13. Groh MJ, Behrens A, Händel a, Kuchle M. Keski – ja pitkäaikaistulokset trabekulektomian jälkeen nuorilla ja myöhäisnuorilla avokulmaglaukoomaa sairastavilla potilailla. Klin Monatsbl Augenheilkd 2000;217:71-76
14. Aponte EP, Diehl N, Mohney BG. Medical and surgical outcomes in childhood glaukooma: a population-based study. J AAPOS 2011;15: 3: 263-7.
15. Chen TC, Chen PP, Francis BA, et al. Pediatric glaukooma surgery: a report by the AAO. Silmätaudit 2014:121:11:2107.
16. Netland PA. Walton DS. Glaukooma salaojitus implantit lapsipotilailla. Ophthalmic Surg 1993;24: 723-729.
17. Sidoti PA, Panarelli, JF, Huruta-Dias R, Jardim J, Leon-Rosen J, Rosen RB. Laserputken kiinnittyminen vesiliukoisen sunttiimplantaation jälkeen pikkulapsille. Oftalmic Surg Lasers Imaging 2011;42:2: 168-9.