the care of hospitalated patients requires for practitioners from multiple disciplines to assess the and communicate the patient ’ s status in a dynaamisella tavalla during hospitalization. Vaikka potilaan hoidon tuottaminen luotettavasti ja tehokkaasti edellyttää optimaalista tiimityötä, sairaaloiden sisäinen hoito on tyypillisesti hajanaista.1 sängyn malli päivittäisille poikkitieteellisille kierroksille (IDR) on ehdotettu menetelmäksi, joka tarjoaa jäsennellyn prosessin ja sitouttaa kaikki tiimin jäsenet potilaskeskeiseen, system-of-care-toimitukseen.2 erityisiä etuja kokouskierroksilla potilaan läsnä ollessa ovat kyky suoraan arvioida hoitoa (esim.läsnäolo mahdollisesti tarpeeton virtsakatetri), potilaan sitoutuminen keskeisiin näkökohtiin hoidon ja disposition, ja lisääntynyt mahdollisuus tiimin jäsenten kehittää yhteinen käsitys potilaan näkemyksiä ja tarpeita.
dramaattisten muutosten toteuttaminen useiden tieteenalojen työnkulkuun edellyttää tiukkaa näyttöä johtajuuden ja potilashoidon eturintamassa olevien sidosryhmien yhteisten ponnistelujen tueksi. Huolimatta todisteiden kiireellisyydestä, tätä strategiaa on tutkittu vain vähän. Systemaattisessa katsauksessa3 yksilöitiin 30 vuosina 1998-2013 julkaistua tutkimusta, jotka koskivat monitieteisiä toimenpiteitä lääkäriosastoilla, joista yhdessäkään ei tarkasteltu vuodeosaston IDR-mallia. Systemaattisessa katsauksessa arvioidun ajanjakson jälkeen tehdyssä tutkimuksessa Stein et al4 kuvasivat lääketieteellisen osaston rakenneuudistusta vastuullisen hoidon yksiköksi (ACU), johon sisältyi poikkitieteellisen tiimin vuodeosastomalli kierroksille. Muutos liittyi vähentyneeseen kuolleisuuteen ja oleskelun pituuteen (LOS), vaikka tutkimuksessa ei eritelty kierrosten vaikutusta eikä käytetty samanaikaista kontrolliryhmää, vaan esitettiin aggregoituja tuloksia potilastason sijaan. Vakuuttavien tietojen puute voi olla syy siihen, että vuodeosastokierroksia ei juuri käytetä sairaaloissa. Korkealaatuisen todistusaineiston saamiseksi suoritimme laajan, mahdollisen kontrolloidun tutkimuksen, jossa verrattiin strukturoitua vuodeosastomallia (mobile interdisciplinary care rounds ) standardikierroksiin.
METHODS
tämä tutkimus tehtiin Mount Sinain sairaalassa, joka on 1171-vuotinen kolmannen asteen hoidon akateeminen Lääkärikeskus New Yorkissa. Muu kuin opetusyksikkö tarjosi mahdollisuuden käyttää tulevaa hallittua rakennetta. Potilaat sijoitettiin yksikön Pohjois-ja eteläsiipiin lähes satunnaistetusti eikä diagnoosin tai terävyyden perusteella. Muutimme IDR: n vuodeosastomalliksi yksikön pohjoispuolelle (MIKRORYHMÄ), kun taas yksikön eteläpuoli jatkoi standardikokouspohjaisella IDR: llä (kontrolliryhmä). Yksikön Pohjois-ja eteläsivuilla on 17 vuodepaikkaa ja eteläsivuilla 14 vuodepaikkaa. Opiskeluaikana sairaanhoitajat ja hospitalistit hoitivat potilaita opiskeluyksikön molemmin puolin, joskin tiettynä päivänä potilaita määrättiin vain yksikön 1 puolelle. Yksikkö käyttää kliinistä mikrosysteemimallia, joka on määritelty ”ryhmäksi lääkäreitä ja henkilökuntaa, joilla on yhteinen kliininen tarkoitus tarjota hoitoa potilasjoukolle” ja jolla on määritelty joukko korkean suorituskyvyn ominaisuuksia.5,6 meidän microsystem malli on sisällytetty ominaisuuksia kuvattu Steinin ACU malli, 4 mukaan lukien co-johtajuus hospitalisti ja sairaanhoitaja johtaja, maantieteellinen jakaminen potilaiden tiimeihin, ja yksikkötason tiedot raportit. Yksi hospitalisti osoitetaan maantieteellisesti yksikön jokaiselle alueelle 2-4 viikon kiertoon. Yksikön kattavuus ei sisällä talon henkilökuntaa, vaan potilaat ohjataan ensisijaisesti sairaanhoitajien kanssa työskenteleville hospitalisteille. Tutkimuskoordinaattori otti potilaat prospektiivisesti mukaan alkuperäisen IDR: n aikana. Potilastason tiedot ja tulokset keräsi prospektiivisesti tutkimuskoordinaattori, joka osallistui IDR: ään tutkimusyksikön interventio-ja kontrollipuolella päivittäin.
Inclusion Criteria
kaikki potilaat, jotka otettiin lääkepalveluun tutkimusyksikössä, olivat tukikelpoisia. Yli 18-vuotiaat potilaat otettiin hoitoon akuutin sairauden vuoksi. Toiseen yksikköön otetut ja myöhemmin tutkimusyksikköön siirretyt potilaat otettiin mukaan siirron yhteydessä. Potilaita voitiin ottaa mukaan useammin kuin kerran, jos heidät vietiin sairaalaan tutkimusyksikköön useammin kuin kerran. Suurin osa potilaista kuului hospitalistien piiriin, vaikka mukana oli myös yksityislääkäreiden hoitamia potilaita. Potilaat muilta osastoilta, mukaan lukien perhelääketiede, otettiin melko harvoin yksikköön ja suljettiin pois. Potilaat jätettiin myös ulkopuolelle, jos heidät otettiin ja kotiutettiin samana viikonloppuna, koska MIKROKIERROKSET ajoittuvat arkipäiville eikä väliintuloa ollut mahdollista tarjota lauantaisin ja sunnuntaisin.
MIKROINTERVENTIO
Poikkitieteelliset kierrokset tapahtuivat päivittäin klo 10:00 kontrolliryhmälle ja klo 10:30 MIKRORYHMÄLLE, ja niihin osallistui suurinta osaa yksikön potilaista hoitava hospitalisti, henkilökunnan sairaanhoitajat sekä yksikön lääketieteellinen johtaja, sairaanhoitopäällikkö, sosiaalityöntekijä ja tapausjohtaja. Ohjausyksikön kierrokset keskittyivät hoito-ja dispositiosuunnitelmaan, mutta eivät noudattaneet mitään asetettua rakennetta ja kestivät tyypillisesti 25-30 minuuttia.
mikro-kierrokset tapahtuivat vuodeosastolla, ja niissä noudatettiin jäsenneltyä käsikirjoitusta (Liite 1), jonka tarkoituksena oli rajoittaa kunkin potilaan keskustelu enintään 3 minuuttiin ja johon sisältyi puherooleja hospitalistille, sairaanhoitajalle ja sosiaalityöntekijälle. Yksityislääkäreille potilaalle määrätty sairaanhoitajalääkäri hoiti hospitalistin roolin. Kierroksien odotettiin kestävän noin 50 minuuttia. Potilaita kiinnitettiin edelleen kysymällä päivän päätavoitetta. Potilasturvallisuuden tarkistuslista tarkastettiin. Alun perin tehtävän hoiti sairaanhoitopäällikkö, joka ei sanallistanut kohteita, ellei puutosta havaittu. 6 kuukauden kokemuksen jälkeen tämä vastuu annettiin henkilöstösairaanhoitajalle, joka kävi tarkistuslistan suullisesti läpi osana vuodeosaston käsikirjoitusta. Potilaita tavattiin päivittäin, myös niitä, jotka kotiutettiin myöhemmin samana päivänä.
henkilöstö-ja Kliinikkokoulutus
kehitimme ja toteutimme opetussuunnitelman, joka perustui terveydenhuollon tutkimus-ja Laatuviraston TeamStepps® – ohjelman muokattuun versioon varmistaaksemme, että kaikille tiimin jäsenille annettiin terveydenhuollon viestinnän perusperiaatteet. Opetussuunnitelma koostui interaktiivisesta didaktiikasta, joka käsitteli tiimityön olennaisia osia, kuten ryhmärakennetta, viestintää, tilanneseurantaa ja keskinäistä tukea sekä MIKROMALLIN tarkoitusta ja rakennetta. Opetussuunnitelma toimitettiin sairaanhoitajille 3 kuukausittaisessa henkilökunnan tapaamisessa opintoyksikössä ja hospitalisteille 3 sairaalalääketieteen suurkierroksen aikana 3 kuukauden aikana. Sairaanhoitajat ja lääkärit, jotka huolehtivat opintoyksikön molemmilla maantieteellisillä alueilla, saivat koulutusohjelman, koska yhtäkään ammattiryhmää ei nimetty vain 1 maantieteelliselle alueelle.
hoitotulokset
primaariset ja sekundaariset hoitotulokset
ensisijaiset tulokset olivat kliininen huononeminen (CD) ja hoitovaiheen pituus. Kliininen huononeminen oli yhdistetty tulos, joka määriteltiin ennalta kuolemaksi; hoidon eskaloituminen (ts.siirtyminen tehohoitoyksikköön, keskihoitoyksikköön tai opetusyksikköön); tai sairaalasta hankittu komplikaatio (ts. laskimotromboembolia, lasku, vaiheen III-IV painehaava, katetriin liittyvä virtsatieinfektio, central-line-liittyvä verivirtaininfektio tai Clostridium difficile-liittyvä ripuli). LOS laskettiin keskiarvona, johon ei sisältynyt poikkeamia (poikkeamat määriteltiin siten, että niiden LOS oli vähintään 100 päivää tai vähintään 2,5 keskihajontaa odotetusta keskiarvosta).
IDR-prosessin mittareita, kuten kierrosten kestoa, poikkitieteellisen ryhmän jäsenten osallistumista, käsiteltyjen potilaiden prosenttiosuutta tai viestinnän tehokkuutta, ei kerätty. Arvioimme potilastyytyväisyyttä Hospital Consumer Assessment of Healthcare Providers and Systems (HCAHPS) – kyselyn perusteella.
Potilasturvallisuuskulttuuritutkimus
arvioidaksemme vaikutusta potilasturvallisuuden käsityksiin annoimme lääkeviraston (AHRQ) Sairaalatutkimuksen Potilasturvallisuuskulttuurista kaikille tutkimusyksikön molemmilla puolilla työskenteleville henkilökunnalle ja kliinikoille välittömästi ennen ja 12 kuukautta MIKROMALLIN käyttöönoton jälkeen. Tulokset raportoidaan MIKROINTERVENTION kannalta merkittävimmistä AHRQ-mitoista: ”ryhmätyö yksiköiden sisällä”, ”kokonaiskäsitykset turvallisuudesta”, ”Viestintä”, ”avoimuus”, ”yleinen potilasturvallisuusluokka” ja ” luovutukset ja siirtymät.”Tutkimus edustaa ennen ja jälkeen vertailun. Kaikki sairaanhoitajat ja hospitalistit sekä mikro-että kontrollipuolella olivat vastaanottaneet teamsteppsin opetussuunnitelman ja osallistuneet mikro-kierroksille postintervention-tutkimukseen mennessä. Lisäsimme 3 kysymystä, joissa arvioidaan erityisesti käsitystä IDR: n tehokkuudesta ja vaikuttavuudesta. Postintervention-vastaajat pohtivat kokonaisvaikutelmaansa IDR: stä, johon sisältyivät heidän kokemuksensa yksikön molemmilta puolilta, koska yksikään sairaanhoitajien tai hospitalistien ryhmä ei altistunut vain yksikön mikro-tai kontrollipuolelle. Vastaukset kyselykysymyksiin kirjattiin 5-pisteen Likert asteikolla (”vahvasti eri mieltä ”ja” vahvasti samaa mieltä ”mielipidekysymyksiin; ja” koskaan,” Harvoin,” Joskus, ”” Suurimman osan ajasta ”ja” aina ” taajuuskysymyksiin) ja annettiin pisteet 1-5. Potilasturvallisuuden yleisarvosanaa koskeva kysymys pisteytettiin 1-5 pisteestä, jotka vastasivat kirjaimen arvosanavalintoja F, D, C, B, A.
tilastollinen analyysi
otoskoko perustui arvioon CD: n primaarituloksen perusasteesta ja MIKROINTERVENTION aiheuttamasta ennakoidusta vähenemisestä. Tutkimuksessa, jossa käytettiin Institute for Healthcare Improvement-instituutin kehittämää Global Trigger-työkalua, CD: n perusasteeksi arvioitiin 16 prosenttia.7 yhteensä 2000 hospitalizations suunniteltiin sisällytetään on teho vähintään 80% havaita 25% lasku vuotuinen esiintyvyys CD 2-tailed tyypin I virheprosentti 0.05. Dikotomisten tapahtumien määrää vertailtiin käyttämällä chi-neliötestejä 2-pyrstöisellä tasolla merkitsevyyden 0,05 suhteen. LOS analysoitiin käyttäen nonparametric mediaani testi ja multivariable regressioanalyysi. Käytimme yleistettyä lineaarista mallia gammajakaumalla ja log linkillä kaikkiin LOS: n analyyseihin, joissa LOS oli tulosmuuttuja, ja interventio vs. ohjausyksikön tyyppi oli predictor-muuttuja. Kovariaatteina käytettiin ikää, sukupuolta, rotua, maksajaa, asiasekoitusta ja liitännäissairauksia, jotka määriteltiin Elixhauser-algoritmilla.8 käytimme multivariable logistinen regressio analyysi CD, jossa riippuvainen muuttuja oli CD. Ennustavia muuttujia olivat interventio, potilaan ikä, sukupuoli, rotu, maksaja, tapausjakauma ja liitännäissairaudet. Potilaiden tyytyväisyystietoja verrattiin chi-neliötestillä. Potilasturvallisuuskulttuuritutkimuksen aineistojen analysointiin käytettiin riippuvien keinojen Opiskelija-t-testiä.
tutkimusprotokolla toimitettiin Icahn Mount Sinai School of Medicinen institutional review Boardille, ja se päätettiin vapauttaa täydestä tarkastelusta.
tulokset
12 kuukauden tutkimusjakson aikana otettiin mukaan yhteensä 2005 sairaalahoitoa, joista 1089 oli sairaalahoitoa MIKRORYHMÄSSÄ ja 916 kontrolliryhmässä. Vuodeosasto ja normaali IDR suoritettiin päivittäin, maanantaista perjantaihin poikkeuksetta. Demografiset ominaisuudet ja liitännäissairaudet olivat samankaltaisia 2 ryhmässä (taulukko). Toiseen yksikköön alun perin siirrettyjen ja sen jälkeen tutkimusyksikköön siirrettyjen potilaiden sairaalahoidot muodostivat 11,1% sairaalahoidoista.
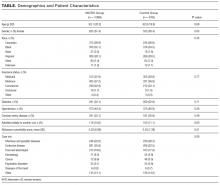
taulukko
riskipainotettu LOS oli samanlainen ryhmissä (6, 6 vrk ja 7, 0 vrk, P = 0, 17 mikro-ja kontrolliryhmässä). Alaryhmäanalyysissä havaittiin LOS-arvojen pienenevän tutkimusyksikköön siirretyillä potilailla (10, 4 vs. 14, 0 vrk, P = 0.02 mikro-ja kontrolliryhmien osalta). LOS pysyi muuttumattomana suoraan tutkimusyksikköön otetuilla potilailla (6, 0 vs. 5, 8 vuorokautta, P = 0, 93). Kliinisen huononemisen ilmaantuvuudessa ei havaittu eroa mikro-tai kontrolliryhmässä (7, 7% vs. 9, 3%, odds ratio, 0, 89; 95%: n luottamusväli, 0, 61-1, 22, P = 0, 46).
tutkimusyksikköön siirrettyihin potilaisiin rajatun MIKRORYHMÄN LOS-hyödyn toteaminen johti tutkimusyksikköön siirrettyjen potilaiden ja suoraan tutkimusyksikköön ensihoitoyksiköstä otettujen potilaiden vertailuun (Liite 2). Verrattuna potilaisiin, jotka otettiin suoraan tutkimusyksikköön, tutkimusyksikköön siirretyillä potilailla oli todennäköisemmin Medicaid tai ei vakuutusta, he olivat todennäköisemmin kotiutettuja laitokseen, heillä oli pidempi katkos ja heillä oli todennäköisemmin CD.
potilastyytyväisyys
HCAHPS-tutkimukseen saatiin 175 vastetta mikro-ja kontrolliryhmille 140 vastetta. MIKRORYHMÄN potilaat kertoivat todennäköisemmin, että” lääkärit, hoitajat tai muu sairaalan henkilökunta keskustelevat kanssasi siitä, saisitko tarvitsemaasi apua sairaalasta lähtiessäsi ” (88% vs 78%, P = 0, 01). Kaikkien muiden HCAHPS-erien vastaukset olivat samansuuntaisia 2 ryhmän osalta.
kliinikko/Henkilöstötutkimus
vastausprosentti oli 96% (30 sairaanhoitajaa ja 17 hospitalistia) ennen interventiota ja 100% (30 sairaanhoitajaa ja 22 hospitalistia) toimenpiteen jälkeen. Hospitalistit ja sairaanhoitajat antoivat interventiotutkimuksessa huomattavasti korkeammat pisteet ”ryhmätyö yksiköissä”, ”yleinen käsitys potilasturvallisuudesta” ja ”potilasturvallisuusluokka” kuin ennen interventiotutkimuksessa (Kuva 1). Hospitalistit ja sairaanhoitajat arvioivat IDR: n tehokkuuden ja sen kyvyn tunnistaa turvallisuuskysymyksiä paremmiksi interventiotutkimuksessa verrattuna interventiota edeltävään tutkimukseen (kuva 2).
kuva 2
keskustelu
muutimme päivittäisen IDR: n tavallisesta kokoushuonemallista strukturoiduksi vuodeosastomalliksi, jossa oli käsikirjoitettuja rooleja, ja teimme tiukan vertailun potilastason tietojen avulla. Havaintomme, että päivittäisen IDR: n muuttaminen tavallisesta kokoushuonemallista vuodeosastomalliksi ei merkittävästi vähentänyt LOS: ää, viittaa joko siihen, että malli on tehoton tai että se on sisällytettävä kattavampiin pyrkimyksiin parantaa kliinisiä tuloksia. Tutkimukset viittaavat siihen, että sängyn pyöristäminen voi parantaa tuloksia, kun se toteutetaan osana potilaan hoidon kokonaisvaltaista uudelleenjärjestelyä.4,9 Stein ym.4 ovat kuvanneet uudelleenjärjestely lääketieteellisen osaston kuin ” vastuullinen hoitoyksikkö.”ACU-malli sisälsi päivittäiset IDR: t vuodeosastolla sekä maantieteelliset tiimit, hospitalistin ja sairaanhoitopäällikön yhteisjohtamisen ja yksikkötason raportoinnin. Vaikka lopullisia päätelmiä ei niiden kuvailevan raportin perusteella voida tehdä, yksikön muuttuminen liittyi vähenevään LOS-ja kuolleisuuteen. Samoin Kara et al.9 havaitsi, että kunkin yksikön toteuttaman ”vastuullisen hoitotiimin” mallin elementtien määrä liittyi suurempiin vähennyksiin LOS-ja kustannuksissa. Sen sijaan havaintomme vaikutuksen puuttumisesta ovat yhdenmukaisia O ’ Learyn et al,10: n äskettäisen klusteroidun tutkimuksen kanssa, jossa todettiin, että potilaskeskeisten vuodeosastojen toteuttaminen ei parantanut potilaiden tyytyväisyyttä tai käsityksiä yhteisestä päätöksenteosta verrattuna yksiköihin, jotka käyttävät mallia jäsennellyistä IDRs-järjestelmistä neuvotteluhuoneessa. On huomattava, että kontrolliryhmät sekä O ’ Learyn trial10: ssä että tässä tutkimuksessa eivät edustaneet tavanomaista hoitoa, koska näissä ryhmissä oli kliinisten ryhmien lokalisointi ja laadukas IDR. Kokeilussamme on uskottavaa, että yksikön ohjauspuoli toimi korkealla tasolla, mikä olisi heikentänyt kykyämme parantaa tuloksia entisestään. Ei tiedetä, parantaako rakenneuudistus yksikköprosessit, mukaan lukien vuodeosaston IDR: n toteuttaminen, hoitoa verrattuna tavanomaiseen hoitoon ilman näitä prosesseja.
saimme selville, että MIKROINTERVENTIO pienensi tutkimusyksikköön siirrettyjen potilaiden LOS-arvoja merkittävästi verrattuna kontrolliryhmään. Analyysi oli tutkiva ja löydös odottamaton. Potilaat siirrettiin tutkimusyksikköön korkeamman tarkkuustason yksiköistä, ja heillä oli todennäköisemmin Medicaid tai ei vakuutusta ja heidät kotiutettiin mieluummin laitoksiin kuin kotiin, mikä viittaa siihen, että näillä potilailla oli merkittäviä disposition haasteita. On todennäköistä, että tämä on väestö, johon vuodeosaston IDRs voi olla suurin vaikutus. Tämä oli kuitenkin toissijainen analyysi, ja sitä tulisi pitää hypoteesia tuottavana tulevia tutkimuksia varten.
vaikka vuodeosaston tunnistetietojen vaikutus tuloksiin on epävarma, mahdollisia hyötyjä ja käytännön esteitä on tutkittu. Gonzalo ym.11 tutkitut laitoshoitajat ja sairaanhoitajat sairaalassa, joka työllistää sängyn IDRs ja totesi, että hyödyt sijoittui korkein olivat viestintä, koordinointi, ja tiimityö, ja huonoin paremmuusjärjestyksessä hyödyt liittyivät tehokkuuteen ja tuloksiin. 6 suurimmat esteet koskivat aikaa, joka tarvitaan vuoteen IDR. Tulokset viittaavat siihen, että henkilöstön virkaanastumisen ajankohta voi olla este laajalle käyttöönotolle. Vaatimattomammat muutokset, kuten standardikokouskierrosten rakenteen lisääminen, voivat parantaa hoitoa, vaikka tiedot ovat ristiriitaisia. O ’ Leary ym.12 arvioi arvo jäsennelty lähestymistapa neuvotteluhuone ympäristössä, joka pääasiassa merkitsi täytäntöönpanoa tarkistuslista vasta vastaanotettujen potilaiden, eikä löytänyt eroa LOS. Näiden tutkijoiden seurantatutkimuksissa saatiin vaihtelevia tuloksia strukturoidun IDR: n kyvystä vähentää haittatapahtumien ilmaantuvuutta.13,14
POTILASTURVALLISUUSKULTTUURIA koskeneen AHRQ-kyselymme tuloksissa havaittiin, että useita tärkeitä tiimityön ja turvallisuuden osa-alueita koettiin parannetuiksi intervention avulla, mukaan lukien potilasturvallisuutta koskeva yleinen arvosana.”Myös muissa tutkimuksissa on havaittu, että tiimityö ja turvallisuusluokitukset ovat kasvaneet IDR: n uudelleensuunnittelun myötä. O ’ Leary ym.12 kartoitti asukkaita ja sairaanhoitajia yksikössä, joka toteutti jäsennellyn, kokoustilapohjaisen IDR: n, ja havaitsi, että interventioyksikön tarjoajat arvioivat ryhmätyöilmaston korkeammaksi kuin ohjausyksikön tarjoajat. Huomiomme, että hospitalistit ja sairaanhoitajat antoivat korkeammat arvosanat IDR on ”tehokas” ja ”hyvä käyttää aikani” on postintervention survey kuin Pre-intervention survey viittaa siihen, että alkuperäinen huoli lisäajan sitoutumista voidaan kompensoida voitot yleistä tehokkuutta ja kehittämiseen ympäristön tehostetun viestinnän, tiimityö, ja turvallisuus.
tällä tutkimuksella on useita rajoituksia. Ensiksikin oikeudenkäynti saattoi olla alivoimainen, jotta ryhmien välille löytyisi pieniä eroja. Vähenevän LOS-arvon ja kliinisen huononemisen suuntaukset MIKRORYHMÄSSÄ saattavat viitata siihen, että potilaan vieroitusoireista voidaan saada pieni mutta kliinisesti merkittävä hyöty, joka olisi tilastollisesti merkitsevä vain suuremmassa tutkimuksessa. Toiseksi potilaita ei satunnaistettu 2-ryhmiin. Vaikutus on kuitenkin vähentynyt, koska rutiininomainen sairaalaprosessi potilaiden osoittamiseksi niille 2 alueelle, joilla ryhmät sijaitsivat, on satunnainen ja perustuu yksinomaan sängyn saatavuuteen. Kolmanneksi vertailuryhmän potilaita hoitavat sairaanhoitajat ja hospitalistit kokivat todennäköisesti parantuneita viestintäkäytäntöjä Koko yksikön laajuisen TeamStepps-koulutuksen ja MIKROPROTOKOLLAAN osallistumisen myötä hoitaessaan potilaita yksikön interventiopuolella. Neljänneksi emme keränneet tietoja viestinnän tehokkuudesta, emmekä pysty arvioimaan, miten tarkasti jäsenneltyä protokollaa noudatettiin tai edistettiinkö tai estettiinkö ammattien välistä viestintää. Lopuksi tutkimus toteutettiin yhden akateemisen lääkärikeskuksen ei-opetusyksikössä. Protokolla ja tulokset eivät välttämättä ole yleistettävissä muihin sairaaloihin tai yksiköihin, joissa on talon henkilökuntaa.
yhteenvetona voidaan todeta, että IDR: n muuttaminen kokoushuonemallista vuodeosastomalliksi ei vähentänyt KOKONAISHAITTOJA tai kliinistä huononemista yksikössä, jossa käytettiin ACU-rakenteen ominaisuuksia. Vaikka havaittiin useita myönteisiä vaikutuksia, kuten tutkimusyksikköön siirrettyjen potilaiden LOS-arvojen pieneneminen ja potilasturvallisuuden ja IDR: n tehokkuuden korkeammat luokitukset, vuoteen viereisen IDR: n käyttöönotolla tässä ympäristössä on marginaalinen hyöty. Tulevissa tutkimuksissa olisi arvioitava, parantaako laitoshoitomallin kokonaisvaltainen muutos, mukaan lukien potilaskeskeinen vuode-IDR, tiimien maantieteellinen kohortointi ja yhteisjohtajuus, tuloksia verrattuna malleihin, joissa näitä ominaisuuksia ei ole.
Disclosures
tämä tutkimus rahoitettiin Medlinen Prevention Above All Discoveries Grant-ohjelmasta. Kirjoittajien mukaan taloudellisia eturistiriitoja ei ole.