入院患者のケアには、複数の分野の開業医が入院中に動的に患者の状態を評価し、伝 患者ケアが確実かつ効率的に提供されるためには最適なチームワークが必要ですが、病院内のケアは通常、断片化された方法で提供されます。1毎日の学際的なラウンド(IDR)のためのベッドサイドモデルは、構造化されたプロセスを提供し、患者中心の、ケアのシステムの配信にすべてのチームメ2患者の存在下でラウンドを招集することの具体的な利点には、直接ケアを評価する能力(例えば、潜在的に不要な尿カテーテルの存在)、ケアと処分の重要な面での患者の関与、およびチームメンバーが患者の意見とニーズを共有する機会が増えたことが含まれる。
複数の分野のワークフローに劇的な変更を実施するには、患者ケアの最前線でリーダーシップと利害関係者からのバイインからの協調的な努力を支持す 証拠の緊急性にもかかわらず、この戦略の調査はほとんど行われていません。 システマティック-レビュー3では、ベッドサイドIDRモデルを検討したものはどれも、医療病棟の学際的な介入に対処する30の研究を1998年から2013年の間に システマティック-レビューによって評価された期間の後に行われた研究では、Steinら4は、学際的なチームによるラウンドのためのベッドサイドモデルを含 この変化は、死亡率および滞在期間(LOS)の減少と関連していたが、研究ではラウンドの影響を特定したり、同時対照群を使用したりせず、患者レベルの転帰ではなく集計を提示した。 説得力のあるデータの欠如は、ベッドサイドラウンドが病院で広く採用されていない理由かもしれません。 質の高いエビデンスを提供するために、我々は、構造化されたベッドサイドモデル(モバイル学際的ケアラウンド)と標準ラウンドを比較する大規模な、前向き
METHOD
この研究は、ニューヨーク州ニューヨーク市にある1171床の三次医療学術医療センターであるMount Sinai Hospitalで行われました。 Nonteaching単位は将来の管理された設計を使用する機能を提供した。 患者は、診断または鋭敏さに基づくのではなく、準無作為化された方法でユニットの北翼および南翼に割り当てられた。 ユニットの北側(マイクログループ)のベッドサイドモデルにIDRを変換し、ユニットの南側は標準会議室ベースのIDR(コントロールグループ)を使用し続けました。 ユニットの北側と南側には、それぞれ17と14のベッドが含まれています。 研究期間中、看護師と病院は研究ユニットの両側の患者を世話しましたが、任意の日にはユニットの1側の患者のみが割り当てられました。 単位は”患者の人口に心配を提供する共有された臨床目的とともに働く臨床医およびスタッフのグループ”と定義され、高性能と関連付けられる定義された一組の特徴がある臨床マイクロシステムモデルを使用する。5,6私達のマイクロシステムモデルはsteinのACUモデルによって記述されているように特徴を、hospitalistおよび看護婦のマネージャー、チームへの患者の地理的な割 一人のホスピタリストは、2-4週間のローテーションでユニットの各領域に地理的に割り当てられます。 単位の適用範囲は家のスタッフを含んでいない;患者は主に看護婦の従業者と働くhospitalistsに割り当てられる。 患者は、研究コーディネーターによって彼らの最初のIDRの間に前向きに登録されました。 患者レベルのデータとアウトカムは、毎日研究ユニットの介入とコントロール側でIDRに出席した研究コーディネーターによって前向きに収集されました。
包含基準
研究ユニットの医療サービスに入院したすべての患者が対象となりました。 患者は18歳以上であり、急性病状のために入院した。 別のユニットに入院し、後に研究ユニットに移された患者は、移転時に登録された。 患者は、1回以上の機会に研究ユニットに入院した場合、複数回含めることができます。 民間の医師によってカバーされた患者が含まれていたが、ほとんどの患者は、病院で覆われていました。 家庭医学を含む他の部門の患者は、まれにユニットに入院し、除外された。 マイクロラウンドは平日に発生し、土曜日と日曜日に介入を提供する機会がなかったため、同じ週末に入院して退院した場合、患者も除外されました。
マイクロ介入
学際的なラウンドは、対照群では毎日午前10時00分、マイクロ群では午前10時30分に発生し、ユニットの大部分の患者、スタッフの看護師、ユニットメディカルディレクター、ナースマネージャー、ソーシャルワーカー、ケースマネージャーの世話をするホスピタリストが出席した。 コントロールユニットのラウンドは、ケアと処分の計画に焦点を当てましたが、任意の設定された構造に従わず、通常25-30分の期間でした。
マイクロラウンドはベッドサイドで発生し、各患者の議論を3分以下に制限するように設計された構造化されたスクリプト(付録1)に続き、病院医、看護師、ソーシャルワーカーのための話す役割が含まれていた。 民間の医師のために、患者に割り当てられた看護師開業医は、ホスピタリストの役割を果たした。 演奏時間は約50分とされていた。 患者はさらに、その日の主な目標を求めることによって従事していました。 患者の安全チェックリストをレビューした。 当初、このタスクは看護師マネージャーによって実行されましたが、看護師は欠乏症が認められない限り、項目を言葉で表現しませんでした。 6ヶ月の経験の後、この責任は、ベッドサイドスクリプトの一部として口頭でチェックリストを見直したスタッフの看護師に与えられました。 患者は毎日見られ、同じ日に退院した患者も含まれていました。
スタッフと臨床医の教育
私たちは、すべてのチームメンバーが医療環境内でのコミュニケーションの基本原則を確実に提供するために、医療研究と品質庁のTeamStepps®プログラムの修正版に基づいたカリキュラムを開発し、実装しました。 カリキュラムは、チーム構造、コミュニケーション、状況監視、相互支援、マイクロモデルの目的と構造など、チームワークの本質的な要素に関する対話型の教訓から構成されていました。 カリキュラムは、研究ユニットの3ヶ月間のスタッフミーティングで看護師に、3ヶ月間の病院医学グランドラウンドで入院者に配信されました。 研究ユニットの両方の地理的領域でケアを提供する看護師と医師は、開業医のグループが1つの地理的領域にのみ指定されていなかったため、教育プ
アウトカム
一次および二次アウトカム
一次アウトカムは、臨床的悪化(CD)および滞在期間であった。 臨床的悪化は、死として先験的に定義された複合結果であった; または病院後天性合併症(すなわち、静脈血栓塞栓症、転倒、ステージIII-IV圧迫潰瘍、カテーテル関連尿路感染症、中央線関連血流感染、またはクロストリジウムディフィシル関連下痢)。 LOSは、外れ値を除外した平均LOS(1 0 0日以上のLOSを有する、または予想されるLOSから2.5以上の標準偏差を有すると定義される外れ値)として計算された。
ラウンドの期間、学際的チームのメンバーによる出席、議論された患者の割合、コミュニケーションの有効性など、IDRに関するプロセス指標は収集されませんでした。 私たちは、医療提供者とシステムの病院消費者評価(HCAHPS)調査に基づいて患者の満足度を評価しました。
Patient Safety Culture Survey
患者の安全性に対する認識への影響を評価するために、マイクロモデルの実施直前および12ヶ月後に、研究ユニットの両側で作業 結果は、マイクロ介入に最も関連していたAHRQ寸法について報告されています: “単位内のチームワーク”、”安全の全面的な認識”、”コミュニケーション”、”開放性”、”全面的な忍耐強い安全等級”および”ハンドオフおよび転移。「この調査は、比較前と比較後を表しています。 研究ユニットのマイクロ側とコントロール側のすべての看護師と入院者は、TeamSteppsカリキュラムを受け、介入後の調査の時までにマイクロラウンドに参加し 私たちは、IDRの効率性と有効性の認識を具体的に評価する3つの質問を追加しました。 介入後の回答者は、看護師や病院のグループがユニットのマイクロ側またはコントロール側にのみ暴露されなかったため、ユニットの両側での経験を含 調査質問への回答は、5ポイントのリッカートスケール(意見質問の場合は”強く同意しない”から”強く同意する”、頻度質問の場合は”決して”、まれに”時には”、”ほとんどの時間”、”常に”)で記録され、1から5までのスコアが与えられた。 患者の安全性のための全体的なグレードを求める質問は、手紙のグレードの選択肢F、D、C、B、Aに対応する1から5ポイントのスコアリングされました
統計分析
サンプルサイズは、CDの一次アウトカムのベースライン率の推定値とマイクロ介入による予測された減少に基づいていました。 ヘルスケアの改善のための協会が開発した全体的な制動機用具を使用して調査はCDのためのベースライン率として16%の最もよい推定値を提供した。7合計2000の入院は、少なくとも80%のパワーを持つように含めることが計画されていました2尾のタイプIエラー率0.05のCDの年間発生率の25%の減少を検出 二分法のイベント率の比較は、0.05の有意性のための2尾レベルでカイ二乗検定を使用して行われました。 ノンパラメトリック中央値検定および多変数回帰分析を用いてLOSを分析した。 我々は、losのすべての分析のためのガンマ分布とログリンクを持つ一般化線形モデルを使用しました,LOSは結果変数でありました,介入対. 制御ユニットタイプは予測子変数でした。 Elixhauserアルゴリズムで定義された年齢、性別、人種、支払人、ケースミックス、および併存疾患を共変量として使用しました。8我々は、従属変数がCDであったCDの分析のために多変数ロジスティック回帰を使用しました。 予測変数には、介入、患者の年齢、性別、人種、支払人、ケースミックスおよび併存疾患が含まれていました。 患者満足度データをカイ二乗検定を用いて比較した。 従属手段のためのStudent t検定を使用して、患者の安全性培養調査データを分析した。
この研究プロトコルはIcahn Mount Sinai School of Medicineのinstitutional review boardに提出され、完全な審査を免除されることが決定された。
結果
合計2005回の入院が12ヶ月の研究期間にわたって含まれており、マイクロ群では1089回の入院、対照群では916回の入院で構成されています。 ベッドサイドと標準IDRは例外なく月曜日から金曜日まで毎日完了しました。 人口統計学的特徴および併存疾患は、2つのグループ(表)で類似していた。 最初に別のユニットに入院し、その後研究ユニットに移された患者の入院は、入院の11.1%を占めた。
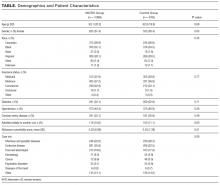
テーブル
リスク調整されたLOSは、群で類似していた(6.6対7.0日、P=0.17、マイクロ群および対照群でそれぞれ)。 サブグループ分析では、研究ユニットに移された患者についてLOSの減少が認められた(10.4対14.0日、P=0。02、マイクロ群およびコントロール群については、それぞれ)。 LOSは、研究ユニットに直接入院した患者では変化しなかった(6.0対5.8日、P=0.93)。 マイクロ群または対照群の臨床的悪化の発生率に差はなかった(7.7%対9.3%、オッズ比、0.89;95%信頼区間、0.61-1.22、P=0.46)。
マイクログループのLOS給付の発見は、研究ユニットに移された患者と救急部門から研究ユニットに直接入院した患者の比較を促した(付録2)。 研究ユニットに直接入院した患者と比較して、研究ユニットに移された患者は、メディケイドまたは保険がない可能性が高く、施設に退院する可能性が高く、LOSが長く、CDを経験する可能性が高かった。
患者満足度
HCAHPS調査には、マイクロ群と対照群でそれぞれ175と140の回答がありました。 マイクログループの患者は、「医師、看護師、または他の病院のスタッフが、退院時に必要な助けがあるかどうかについて話している」と報告する可能性が高 他のすべてのHCAHPS項目の応答は、2つのグループで同様であった。
臨床医/スタッフ調査
回答率は、介入前に96%(看護師30人、入院者17人)、介入後に100%(看護師30人、入院者22人)であった。 入院者と看護師は、介入前の調査と比較して、介入後の調査で”ユニット内のチームワーク”、”患者の安全性の全体的な認識”、”患者の安全性グレード”の寸法について有意に高いスコアを示した(図1)。 入院者と看護師は、介入前の調査と比較して、介入後の調査でIDRの効率と安全性の問題を特定するIDRの能力をより高く評価しました(図2)。
図2
ディスカッション
私たちは、毎日のIDRを標準的な会議室モデルからスクリプト化された役割を持つ構造化された枕元モデルに変換し、患者レベ 標準的な会議室モデルからベッドサイドモデルへの毎日のIDRの変換が大幅にLOSを減少させなかったことを我々の発見は、モデルが無効であるか、臨床転帰を改善するためのより包括的な努力に組み込む必要があることのいずれかを示唆しています。 研究は、患者ケアの包括的な再構築の文脈で実施された場合、ベッドサイドの丸めが転帰を改善することができることを示唆している。4,9スタイン他4月には、医療病棟の再編を”責任あるケアユニット”と説明している。”ACUモデルには、ベッドサイドでの毎日のIdr、地理ベースのチーム、病院と看護師のマネージャーによる共同リーダーシップ、ユニットレベルの報告が含まれていました。 彼らの記述的な報告に基づいて決定的な結論を引き出すことはできないが、ユニットの変換は、LOSおよび死亡率の低下と関連していた。 同様に、Kara e t a l.9は、各ユニットによって実装された”説明責任ケアチーム”モデルの要素の数が、LOSとコストの大幅な削減に関連していることを発見しました。 対照的に、効果の欠如の我々の調査結果は、患者中心のベッドサイドラウンドの実装は、会議室の設定で構造化されたIdrのモデルを使用してユニットと比較して、患者の満足度や共有意思決定の認識を改善しなかったことを発見したO’Learyら、10による最近のクラスター無作為化試験と一致しています。 これらのグループは、臨床チームの局在化と高品質のIDRを特色にしていたため、O’Leary trial10と本研究の両方の対照グループは、通常のケアを表していなかったこ 私たちの試験では、ユニットの制御側が高いレベルで機能していたことがもっともらしく、結果をさらに改善する能力が低下していたでしょう。 ベッドサイドIDRの実施を含むユニットプロセスの再構築が、これらのプロセスなしで通常のケアと比較してケアを改善するかどうかは不明で
我々は、マイクロ介入が研究ユニットに移された患者の対照群と比較してLOSを有意に減少させることを見出した。 この分析は探索的であり、発見は予期せぬものでした。 患者は高視力の単位から研究ユニットに移され、メディケイドまたは保険を持たず、自宅ではなく施設に退院する可能性が高く、これらの患者は実質的な処分の課題を抱えていたことを示唆していた。 これは、ベッドサイドIdrが最大の影響を与える可能性がある人口であることはもっともらしいです。 しかし、これは二次的な分析であり、将来の調査のための仮説生成として考慮されるべきである。
ベッドサイドIdrのアウトカムへの影響は不確実であるが、潜在的な利点と実用的な障壁が検討されている。 ゴンサロ他11は、ベッドサイドIdrを採用している病院で入院患者の医師や看護師を調査し、最高位の利点はコミュニケーション、調整、チームワークであり、最低位の利点は効率と成果に関連していたことがわかりました。 6つの最大の障壁は、ベッドサイドIDRを完了するのに必要な時間に関係していました。 これらの結果は,スタッフによる叙任時間が広く採用されるための障壁である可能性があることを示している。 標準的な会議室ラウンドの構造を増やすなど、より控えめな変更は、データが混在しているにもかかわらず、ケアを改善する可能性があります。 O’Leary et al.12は、主に新たに入院した患者のためのチェックリストを実装することを伴う会議室の設定で構造化されたアプローチの価値を評価し、LOSに差は見 これらの研究者によるフォローアップ研究では、構造化IDRが有害事象の発生率を減少させる能力について混合された結果が見出された。13,14
患者の安全性に関するAHRQ調査の結果、チームワークと安全性のいくつかの重要な側面は、”患者の安全性に関する全体的なグレード”を含む介入によって改善されたと認識されたことが分かった。「他の研究でも同様に、IDRの再設計によるチームワークと安全性の評価の増加が示されています。 O’Leary et al.12は、構造化された会議室ベースのIDRを実装したユニットの住民と看護師を調査し、介入ユニットのプロバイダは、コントロールユニットのプロバイダよりもチームワークの気候を高く評価したことがわかりました。 入院者と看護師は、介入前の調査よりも、介入後の調査でIDRが”効率的”であり、”私の時間の良い使用”であることについて高い評価を与えたという我々の知見は、追加の時間のコミットメントに関する最初の懸念は、全体的な効率性の向上と、コミュニケーション、チームワーク、安全性の向上の環境の開発によって相殺される可能性があることを示唆している。
この研究にはいくつかの制限があります。 第一に、試験は、グループ間の小さな違いを見つけるために力不足であった可能性があります。 マイクロ群におけるLOSの減少および臨床的悪化の傾向は、ベッドサイドIDRが、より大きな試験でのみ統計的に有意であるが臨床的に有意な利益を提 第二に、患者は2つのグループに無作為化されなかった。 しかし、グループが配置されていた2つの領域に患者を割り当てるためのルーチンの病院プロセスはランダムであり、ベッドの可用性のみに基づいてい 第三に、対照群の患者の世話をする看護師と入院者は、ユニット全体のTeamStepps教育から、ユニットの介入側の患者の世話をするときにマイクロプロトコルに参加することから、改善されたコミュニケーション慣行を経験した可能性が高い。 第四に、我々は、通信の有効性に関するデータを収集しておらず、構造化されたプロトコルに従った忠実度、または専門間通信が促進されたか妨げられたかどうかを評価することができませんでした。 最後に、この研究は、単一の学術医療センターの非接触ユニットで実施されました。 プロトコルと結果は、家のスタッフを含む他の病院やユニットに一般化できない場合があります。
結論として、IDRを会議室モデルからベッドサイドモデルに変換しても、ACU構造の特徴を使用したユニットの全体的なLOSや臨床的劣化は減少しませんでした。 研究ユニットに移された患者のLOSの減少、患者の安全性気候とIDRの効率の高い評価など、いくつかの有益な効果が認められたが、この設定でベッドサイドIDRを実施することは限界的な利益をもたらす。 今後の研究では、患者中心のベッドサイドIDR、チームの地理的コホート、共同リーダーシップなど、入院患者のケアモデルの包括的な変革が、これらの機能を有
開示
この試験は、MedlineのPrevention Above All Discovers Grantプログラムによって資金提供されました。 著者らは、財務上の利益相反は報告していない。