inleiding
Acute junctionele ectopische tachycardie (JET) kan optreden na een operatie voor congenitale hartafwijkingen. Hoewel het binnen 48-72 uur zelfbeperkend is, is de mortaliteit bij afwezigheid van onmiddellijke behandeling 40% 1 vanwege een verhoogde hartslag (HR) en atrioventriculaire dissociatie (AVD). De slechte respons op farmacologische behandeling heeft geleid tot een zoektocht naar andere behandelingsopties, waaronder matige hypothermie.2 Deze behandeling, voor het eerst beschreven in 19873, werd zelden in de literatuur gemeld en alle meldingen betroffen een laag aantal patiënten.
patiënten en methode
patiënten
tussen September 1999 en oktober 2001 hebben we de klinische gegevens van patiënten die opereerden voor congenitale hartafwijkingen onderzocht in het Área Infantil del Corazón (pediatrische Hartdienst) van het Juan Canalejo Hospital Complex in A Coruña, Noordwest-Spanje. Standaard elektrocardiogrammen werden onderzocht, evenals atriale elektrogrammen geregistreerd tijdens episodes van aritmie met de atriale elektroden geplaatst tijdens chirurgie of met slokdarmelektroden. Alleen patiënten met bevestigde of waarschijnlijke JET die werden behandeld met hypothermie werden in deze studie opgenomen.
diagnostische criteria
– bevestigde JET: a) tachycardie met een QRS complex vergelijkbaar met de basale tracing of een tracing verkregen door atriale stimulatie, samen met B) AVD met een lagere atriale snelheid dan ventriculaire snelheid.
– waarschijnlijke JET: geregistreerd wanneer aan criterium 1 zoals hierboven vermeld was voldaan, maar het niet mogelijk was AVD aan te tonen, of wanneer er 1:1 retrograde geleiding en aritmie niet reageerden op elektrische cardioversie of atriale overstimulatie.
behandeling
behandeling met JET was gebaseerd op: A) basismaatregelen (verminderd gebruik van inotrope middelen, sedatie, correctie van de verstoring van de elektrolytenbalans); b) pacemaker (om de atrioventriculaire synchronie te herstellen door een HR sneller vast te stellen dan die veroorzaakt door JET); c) hypothermie en d) antiaritmica. Digoxine werd gebruikt voor inotrope en diuretische ondersteuning bij sommige patiënten.Hypothermie begon toen de hemodynamische toestand verslechterde ondanks basismaatregelen, of wanneer het niet mogelijk was een pacemaker sneller te houden dan de JET-snelheid. Alle patiënten werden verdoofd en onder mechanische beademing gebracht met spierverslappers. Er werd gebruik gemaakt van ventilatoren, koude verpakkingen op de huid en lavage met koude fysiologische zoutoplossing via een nasogastrische buis. De temperatuur werd verlaagd tot de STRAALSNELHEID daalde, maar nooit tot onder 33 ºC zoals gemeten met een rectale thermometer. De patiënten werden na ten minste 36 uur hemodynamische stabiliteit (adequate centrale veneuze druk, arteriële druk en diurese) langzaam opnieuw gewikkeld (1 ºC/8 uur) door externe warmtebronnen te verhogen onder constante elektrocardiografische controle. Bij patiënten die met een pacemaker werden behandeld, werd deze behandeling onderbroken wanneer een normaal sinusritme optrad of wanneer de JET-snelheid daalde tot onder het 75e percentiel van de normaliteit naar leeftijd.
statistische analyse
kwantitatieve variabelen worden uitgedrukt als de gemiddelde±standaardafwijking, en de mediaan wordt ook gerapporteerd voor variabelen waarvan de verdeling duidelijk asymmetrisch was. Categorische variabelen worden uitgedrukt als absolute waarden (percentages). Veranderingen in hemodynamische waarden verkregen bij 1, 2, 4, 8, 12 y 24 h vanaf het begin van hypothermie werden geanalyseerd met MANOVA voor lineaire trends voor herhaalde metingen; normale verdeling van de gegevens werd vooraf gecontroleerd met de Shapiro-Wilks test. Verschillen werden als significant beschouwd bij P
resultaten
in totaal ondergingen 138 patiënten een pediatrische hartoperatie met cardiopulmonale bypass; 21 (15,2%) ontwikkelden bevestigde of waarschijnlijke JET, en hypothermie werd gebruikt bij 12 patiënten die hier werden geanalyseerd (9 meisjes, gemiddelde leeftijd 2,1±2,0 maanden) (Tabel 1). Het begin van de JET werd 6,3±11,9 uur na de operatie geregistreerd (mediaan, 2 uur). Op dat moment was de temperatuur 37,0±0,7 °C (Tabel 2). Onderkoeling begon 1,5±0,5 uur na het begin van de JET (mediaan 1,0 uur) en duurde 74±42 uur (bereik 36-144 uur). Tijdens onderkoeling werd digoxine gebruikt bij 6 patiënten en bij 4 van deze patiënten werd amiodaron ook gegeven als ondersteuning tijdens onderkoeling. Bij 10 patiënten werd een pacemaker gebruikt: bij 9 werden epicardiale elektroden in de operatiekamer geplaatst en bij 1 werd een slokdarmelektrode gebruikt.
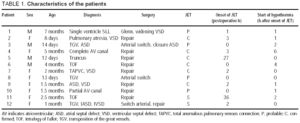
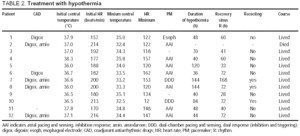
de veranderingen in de centrale temperatuur en de hemodynamische toestand gedurende de eerste 24 uur zijn weergegeven in Figuur 1. De grootste verbeteringen werden bereikt tijdens de eerste 4 uur van onderkoeling, waarna de patiënten stabiel bleven.
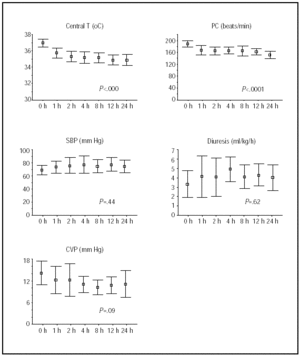
Fig. 1. Cursus tijdens de eerste 24 uur van onderkoeling. Lijnen illustreren gemiddelden en 95% betrouwbaarheidsintervallen. P-waarden hebben betrekking op Manova lineaire trends tests voor herhaalde metingen. HR geeft hartslag aan; slagen / min, slagen per minuut; t, temperatuur; SBP, systolische bloeddruk; CVP, centrale veneuze druk.
alle patiënten behalve één overleefden. Het kind dat stierf had een lage uitgang status secundair aan JET, die ongevoelig was voor behandeling. Er waren geen complicaties die direct toe te schrijven waren aan hypothermie. Op het moment van herverwarming bleven 5 patiënten JET hebben; één vereiste herkoeling wegens een significante verhoging van HR. overwegend sinusritme verscheen 65±38 uur na het begin van hypothermie. Twee van de 6 patiënten die tijdens hypothermie een normaal sinusritme herstelden, vereisten herkoeling omdat JET en rapid HR opnieuw verschenen.
de 11 ontslagen patiënten bleven in leven en hadden geen neurologische gevolgen na een gemiddelde follow-upperiode van 15±12 maanden (bereik: 2-36 maanden). Tijdens de follow-up werd het sinusritme zonder aritmie gehandhaafd.
discussie
postoperatieve JET ontstaat uit een ectopische focus in het knoopweefsel of de bundel van de JET en wordt veroorzaakt door mechanische irritatie tijdens de operatie.2 zijn ectopische aard maakt het gevoelig voor sympathisch-vagaal evenwicht en bestand tegen atriale overstimulatie of elektrische cardioversie. De hoge HR en AVD verlagen de cardiale output, en dit versnelt op zijn beurt aritmie vanwege verhoogde adrenerge tonus, waardoor een vicieuze cirkel wordt gecreëerd.1,2 omdat het proces zelfbeperkend is binnen 48-72 uur, 2 is het belangrijkste doel van de behandeling het behoud van de juiste hartoutput totdat de aritmie spontaan overgaat.
de behandeling moet bestaan uit 1, 2, 4, 5 correctie van de verstoorde elektrolytenbalans en de onbalans van zuur-base, verwijdering van de adrenerge stimuli (pijn, irritatie, angst), geschikte sedatie en verlaagde spiegels van inotrope en vasodilaterende middelen, die HR en JET versnellen.2 de respons op antiaritmica is slecht, 2 en digoxine is niet effectief.5 propafenon lijkt enig voordeel te hebben,6 ondanks het feit dat het een negatief inotroop middel is. Amiodaron is nuttig 7, 8 hoewel in onze ervaring kan volumeuitbreiding vanwege het verschijnen van hypotensie vereisen. Procaïnamide is alleen effectief in combinatie met hypothermie wanneer hypothermie alleen onvoldoende is.De rol van bètablokkers is controversieel,2 en calciumantagonisten worden niet aanbevolen. Andere behandelingsopties zijn verschillende wijzen van stimulatie met pacemakers, en snelle ablatie van de bundel van zijn in vuurvaste gevallen.1,2
vroege diagnose is fundamenteel. Wanneer JET wordt vermoed, moet een 12-leads elektrocardiogram en atriale elektrogram worden gedaan.9 in onze reeks patiënten maakte atriale elektrografie het mogelijk om AVD te ontmaskeren bij 2 patiënten en het vermoeden te bevestigen bij 6 patiënten bij wie het elektrocardiogram aan de oppervlakte avd suggereerde (Figuur 2).
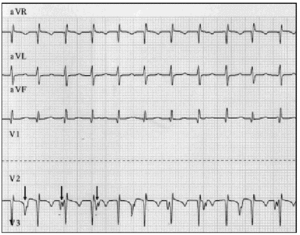
Fig. 2. Elektrocardiografische tracering van JET, met inbegrip van AVR, aVL en aVF leads. De onderste tracing toont de atriale elektrogram, en werd verkregen door het aansluiten van de lood meestal gebruikt voor de V2 elektrode aan de atriale epicardiale elektrode. Dit traceren toont verhoogde atriale activiteit (pijlen); atrioventriculaire dissociatie blijkt uit de tragere atriale snelheid in vergelijking met de ventriculaire snelheid.
behandeling met hypothermie is gebaseerd op de observatie dat een lagere centrale temperatuur de automaticiteit van pacemakercellen vermindert. Sinds het eerste rapport van deze behandeling werd gepubliceerd door Bash et al. in 1987 (3) zijn verspreide rapporten verschenen over het succesvolle gebruik van hypothermie bij kleine aantallen patiënten.9,10 het doel van deze interventies was een centrale temperatuur van 32-35 °C te bereiken. Ons doel was om HR te verminderen tot een geschikte pacemaker behandeling mogelijk werd, en om zo diepe onderkoeling en de mogelijke bijwerkingen ervan te voorkomen. Bij 2 patiënten werden geen pacemakers gebruikt omdat atriale epicardiale elektroden niet beschikbaar waren. Gezien hun goede klinische verloop hebben we besloten geen slokdarmelektrode te gebruiken. Door onze studieopzet was het niet mogelijk om de relatieve bruikbaarheid van digoxine en amiodaron gegeven tijdens hypothermie bij het beheersen van HR te beoordelen.
in deze reeks patiënten was hypothermie geassocieerd met het gebruik van een pacemaker een effectieve, veilige optie. Hemodynamische veranderingen traden op binnen een paar uur en er werden geen bijwerkingen gezien die direct toe te schrijven zijn aan hypothermie. Hoewel het kleine aantal patiënten dat we bestudeerden ons niet in staat stelt om te generaliseren, was het sterftecijfer in onze reeks van 8,3% duidelijk lager dan het cijfer van 40% gemeld voor conservatieve behandeling.1 de zuigeling die stierf was een van de eerste patiënten in de serie en had een zeer snelle tachycardie, wat het falen van hypothermie zou kunnen verklaren.
na ten minste 36 uur hemodynamische stabiliteit werd begonnen met het opnieuw opwarmen zonder te wachten op herstel van een stabiel sinusritme. De waarschijnlijkheid dat herkoeling nodig zou zijn (27%) was niet gerelateerd aan het sinusritme of de JET, en daarom zijn we van mening dat herverwarming kan worden getimed op basis van hemodynamische criteria alleen.
de beperkingen van onze studie zijn die welke inherent zijn aan elke retrospectieve, observationele analyse gebaseerd op een klein aantal patiënten zonder controlegroep. Niettemin geloven wij dat onze bevindingen, samen met andere gepubliceerde rapporten, het gebruik van hypothermie ondersteunen als een effectieve en veilige behandeling voor het beheer van postoperatieve JET.