o atendimento aos pacientes hospitalizados exige que profissionais de várias disciplinas avaliem e comuniquem o status do paciente de maneira dinâmica durante a hospitalização. Embora o trabalho em equipe ideal seja necessário para que o atendimento ao paciente seja entregue de forma confiável e eficiente, o atendimento dentro dos hospitais é normalmente entregue de maneira fragmentada.1 um modelo de cabeceira para rodadas interdisciplinares diárias (IDR) foi proposto como um método para fornecer um processo estruturado e envolver todos os membros da equipe em um sistema de atendimento centrado no paciente.2 vantagens Específicas de convocação rodadas na presença do paciente incluem a capacidade de avaliar de cuidados (por exemplo, a presença de um potencialmente desnecessários cateter urinário), paciente envolvimento em aspectos-chave de sua atenção e disposição, e uma maior oportunidade para os membros da equipe desenvolvem uma compreensão comum de que o paciente pontos de vista e necessidades.A implementação de mudanças dramáticas no fluxo de trabalho de várias disciplinas exigirá evidências rigorosas para apoiar um esforço conjunto de liderança e adesão de partes interessadas na linha de frente do atendimento ao paciente. Apesar da urgência por evidências, tem havido pouca investigação dessa estratégia. Uma revisão sistemática3 identificou 30 estudos publicados entre 1998 e 2013 abordando intervenções interdisciplinares em enfermarias médicas, nenhum dos quais examinou um modelo de IDR de cabeceira. Em um estudo realizado após o período avaliado pela revisão sistemática, Stein et al4 descreveram a reestruturação de uma enfermaria médica como uma unidade de atendimento responsável (ACU), que incluiu um modelo de cabeceira para rodadas pela equipe interdisciplinar. A mudança foi associada à diminuição da mortalidade e do tempo de permanência (LS), embora o estudo não isolasse o impacto das rodadas ou usasse um grupo controle concorrente e apresentasse resultados agregados em vez de no nível do paciente. A falta de dados convincentes pode ser uma razão pelas quais as rodadas de cabeceira não são amplamente empregadas pelos hospitais. Para fornecer evidências de alta qualidade, realizamos um grande estudo controlado prospectivo comparando um modelo de cabeceira estruturado (rodadas interdisciplinares móveis) com rodadas padrão.
métodos
este estudo ocorreu no Hospital Mount Sinai, que é um centro médico acadêmico de cuidados terciários de 1171 leitos em Nova York, Nova York. Uma unidade de não Aprendizagem ofereceu a capacidade de usar um projeto controlado prospectivo. Os pacientes foram designados para as alas Norte e sul da unidade de forma quase aleatória, em vez de com base no diagnóstico ou acuidade. Transformamos o IDR em um modelo de cabeceira no lado norte da unidade (MICRO grupo), enquanto o lado sul da unidade continuou usando o IDR padrão baseado em sala de conferências (grupo de controle). Os lados norte e sul da unidade contêm 17 e 14 leitos, respectivamente. Durante o período de estudo, enfermeiros e hospitalistas cuidaram de pacientes de ambos os lados da unidade de estudo, embora em qualquer dia tenham sido atribuídos apenas pacientes em 1 lado da unidade. A unidade usa um modelo clínico de microssistema, que foi definido como” um grupo de clínicos e funcionários que trabalham em conjunto com um propósito clínico compartilhado para fornecer atendimento a uma população de pacientes”, e tem um conjunto definido de características associadas ao alto desempenho.5,6 nosso modelo de microssistema incorporou recursos conforme descrito pelo modelo Acu de Stein,4 incluindo co-liderança por um hospitalista e um gerente de enfermagem, atribuição geográfica de pacientes às equipes e relatórios de dados de nível unitário. Um hospitalista é atribuído geograficamente a cada área da unidade em uma rotação de 2 a 4 semanas. A cobertura da unidade não inclui a equipe da casa; os pacientes são atribuídos principalmente a hospitalistas que trabalham com enfermeiros. Os pacientes foram matriculados prospectivamente durante o IDR inicial por um coordenador de pesquisa. Os dados e resultados no nível do paciente foram coletados prospectivamente por um coordenador de pesquisa que compareceu ao IDR na intervenção e nos lados de controle da unidade de estudo diariamente.
critérios de inclusão
todos os pacientes admitidos no serviço de medicamentos na unidade de estudo foram elegíveis. Os pacientes foram maiores de 18 anos e Admitidos por uma condição médica aguda. Os pacientes admitidos em outra unidade e posteriormente transferidos para a unidade de estudo foram inscritos no momento da transferência. Os pacientes poderiam ser incluídos mais de uma vez se hospitalizados na unidade de estudo em mais de 1 ocasião. A maioria dos pacientes era coberta por hospitalistas, embora os pacientes cobertos por médicos particulares fossem incluídos. Pacientes de outros departamentos, incluindo medicina de família, são raramente admitidos na unidade e foram excluídos. Os pacientes também foram excluídos se foram admitidos e dispensados no mesmo fim de semana, porque as micro rodadas ocorrem durante a semana e não houve oportunidade de oferecer a intervenção aos sábados e domingos.
Micro intervenção
rodadas interdisciplinares ocorreram diariamente às 10h00 para o grupo controle e às 10h30 para o grupo MICRO, e foram atendidas pelo hospitalista cuidando da maioria dos pacientes da unidade, enfermeiros da equipe e Diretor Médico da unidade, gerente de enfermagem, assistente social e gerente de caso. As rodadas na unidade de controle focavam no plano de cuidado e disposição, mas não seguiam nenhuma estrutura definida e tinham tipicamente 25 a 30 minutos de duração.
as micro rodadas ocorreram ao lado da cama e seguiram um roteiro estruturado (Apêndice 1) que foi projetado para limitar a discussão de cada paciente a 3 minutos ou menos, e incluiu papéis de fala para o hospitalista, enfermeiro e Assistente social. Para médicos particulares, o enfermeiro designado ao paciente desempenhou o papel de hospitalista. Espera-se que as rodadas tenham aproximadamente 50 minutos de duração. Os pacientes estavam ainda mais envolvidos pedindo seu objetivo principal para o dia. Uma lista de verificação de segurança do paciente foi revisada. Inicialmente, essa tarefa foi realizada pelo Gerente de enfermagem, que não verbalizou os itens a menos que uma deficiência fosse observada. Após 6 meses de experiência, essa responsabilidade foi atribuída ao enfermeiro da equipe, que revisou verbalmente o checklist como parte do roteiro de cabeceira. Os pacientes foram atendidos diariamente, incluindo aqueles que receberam alta mais tarde no mesmo dia.
Pessoal Médico e de Educação
Nós desenvolvido e implementado um currículo baseado em uma versão modificada da Agency for Healthcare Research and Quality do TeamStepps® programa para garantir que todos os membros da equipe foram fornecidos com os princípios básicos da comunicação no cenário de cuidados de saúde. O currículo consistia em Didática interativa sobre elementos essenciais do trabalho em equipe, incluindo estrutura da equipe, comunicação, monitoramento de situação e apoio mútuo, bem como a finalidade e estrutura do MICRO modelo. O currículo foi entregue aos enfermeiros em 3 reuniões mensais da equipe na unidade de estudo e aos hospitalistas durante 3 grandes rodadas de medicina hospitalar durante um período de 3 meses. Enfermeiros e médicos que prestam cuidados em ambas as áreas geográficas da unidade de estudo receberam o programa de educação porque nenhum grupo de profissionais foi designado para apenas 1 área geográfica.
desfechos
desfechos primários e secundários
os desfechos primários foram deterioração clínica (DC) e tempo de permanência. A deterioração clínica foi um resultado composto definido a priori como morte; escalada de cuidados (ou seja, transferência para uma unidade de Terapia Intensiva, Unidade de cuidados intermediários ou unidade de ensino); ou uma complicação adquirida no hospital (ou seja, tromboembolismo venoso, queda, úlcera de pressão estágio III-IV, infecção do trato urinário associada a cateter, infecção da corrente sanguínea associada à linha central ou diarréia associada a Clostridium difficile). O LOS foi calculado como o LOS médio com outliers excluídos (outliers definido como tendo um LOS 100 dias ou mais ou 2,5 ou mais desvios padrão do Los esperado).
métricas de Processo sobre rid, como a duração das rodadas, atendimento por membros da equipe interdisciplinar, o percentual de pacientes discutidos ou a eficácia da comunicação, não foram coletados. Avaliamos a satisfação do paciente com base na Pesquisa Avaliação do consumidor Hospitalar de provedores e sistemas de saúde (HCAHPS).
Cultura de Segurança do Doente Pesquisa
Para avaliar o impacto sobre a percepção da segurança do paciente, nós administrado a Agency for Healthcare Research and Quality (AHRQ) Hospital Inquérito sobre a Cultura de Segurança do Doente para todos os funcionários e médicos do trabalho em ambos os lados do estudo a unidade imediatamente antes e 12 meses após a implementação do modelo de MICRO. Os resultados são relatados para as dimensões AHRQ que foram mais relevantes para a micro intervenção: “trabalho em equipe dentro das unidades”, “percepções gerais de segurança”, “comunicação”, “abertura”, “grau geral de segurança do paciente” e ” transferências e transições.”A pesquisa representa pré e pós-comparação. Todos os enfermeiros e hospitalistas dos lados MICRO e controle da unidade de estudo receberam o currículo TeamStepps e participaram de micro rodadas no momento da pesquisa pós-intervenção. Adicionamos 3 perguntas avaliando especificamente a percepção da eficiência e eficácia da IDR. Os entrevistados pós-intervenção refletiram sobre sua impressão geral de IDR, que incluiu suas experiências em ambos os lados da unidade, porque nenhum grupo de enfermeiros ou hospitalistas foi exposto apenas ao lado MICRO ou ao lado controle da unidade. As respostas às perguntas da pesquisa foram registradas em uma escala Likert de 5 pontos (de” discordo totalmente “a” concordo totalmente “para perguntas de opinião; e” nunca”, raramente”, às vezes”,” na maioria das vezes “e” sempre ” para perguntas de frequência) e obteve uma pontuação de 1 a 5. A pergunta para uma nota geral para a segurança do paciente foi pontuada de 1 a 5 pontos correspondentes a carta de grau de escolhas F, D, C, B, A.
Análise Estatística
O tamanho da amostra foi baseada na estimativa da linha de base a taxa do resultado primário do CD e projetada diminuir o MICRO intervenção. Um estudo usando a ferramenta Global Trigger desenvolvida pelo Institute for Healthcare Improvement forneceu uma melhor estimativa de 16% como a taxa de base para CD.7 Um total de 2000 hospitalizações foram planejadas para serem incluídas para ter um poder de pelo menos 80% para detectar uma redução de 25% na incidência anual de DC com uma taxa de erro tipo I de 2 caudas de 0,05. As comparações das taxas de eventos dicotômicos foram feitas usando testes de Qui quadrado em um nível de 2 caudas para significância de 0,05. A LOS foi analisada por meio do Teste Mediano não paramétrico e análise de regressão multivariável. Utilizou-se um modelo linear generalizado com distribuição gama e log link para todas as análises de LOS, onde LOS foi a variável de desfecho, e intervenção vs. o tipo de unidade de controle foi a variável preditora. Idade, sexo, raça, Pagador, mix de casos e comorbidades definidas com o algoritmo Elixhauser foram utilizadas como covariáveis.8 foi utilizada regressão logística multivariável para análise de DC, onde a variável dependente foi CD. As variáveis preditoras incluíram intervenção, idade do paciente, sexo, raça, Pagador, mix de casos e comorbidades. Os dados de satisfação do paciente foram comparados usando o teste do Qui quadrado. O teste T de Student para médias dependentes foi usado para analisar os dados da pesquisa de cultura de segurança do paciente.
o protocolo do estudo foi submetido ao Conselho de revisão institucional da Icahn Mount Sinai School of Medicine e determinado a ser isento da revisão completa.
resultados
um total de 2005 hospitalizações foram incluídas durante o período de estudo de 12 meses, consistindo em 1089 hospitalizações no grupo MICRO e 916 no grupo controle. Cabeceira e IDR padrão foram concluídos diariamente, de segunda a sexta-feira, sem exceção. As características demográficas e comorbidades foram semelhantes para os 2 grupos (tabela). As internações de pacientes que foram inicialmente internados em outra unidade e posteriormente transferidos para a unidade de estudo representaram 11,1% das internações.
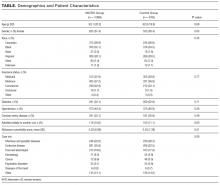
Tabela
ajustado ao Risco-LOS foi similar para os dois grupos (6.6 vs 7.0 dias, P = 0.17, para as MICRO e grupos de controle, respectivamente). Na análise de subgrupos, observou-se uma redução na LOS para pacientes transferidos para a unidade de estudo (10,4 vs 14,0 dias, P = 0.02, para os grupos MICRO e controle, respectivamente). A LOS não foi alterada para pacientes admitidos diretamente na unidade de estudo (6,0 vs 5,8 dias, P = 0,93). Não houve diferença na incidência de deterioração clínica para os grupos MICRO ou controle (7,7% vs 9,3%, odds ratio, 0,89; intervalo de confiança de 95%, 0,61-1,22, P = 0,46).
o achado de um benefício de LOS para o MICRO grupo limitado a pacientes transferidos para a unidade de estudo levou a uma comparação de pacientes transferidos para a unidade de estudo e pacientes diretamente admitidos na unidade de estudo do Departamento de emergência (Apêndice 2). Em comparação com os pacientes admitidos diretamente na unidade de estudo, os pacientes transferidos para a unidade de estudo eram mais propensos a ter Medicaid ou nenhum seguro, mais propensos a receber alta em uma instalação, tinham mais perda e eram mais propensos a experimentar CD.
satisfação do paciente
houve 175 e 140 respostas à pesquisa HCAHPS para o MICRO e os grupos controle, respectivamente. Os pacientes do MICRO grupo eram mais propensos a relatar que “médicos, enfermeiros ou outros funcionários do hospital conversam com você sobre se você teria a ajuda necessária quando saísse do hospital” (88% vs 78%, P = 0,01). As respostas para todos os outros itens do HCAHPS foram semelhantes para os 2 grupos.
inquérito clínico/pessoal
a taxa de resposta foi de 96% (30 enfermeiros e 17 hospitalistas) pré-intervenção e 100% (30 enfermeiros e 22 hospitalistas) pós-intervenção. Hospitalistas e enfermeiros apresentaram pontuações significativamente mais altas para as dimensões “trabalho em equipe dentro das unidades”, “percepção geral da segurança do paciente” e “grau de segurança do paciente” na pesquisa pós-intervenção em comparação com a pesquisa pré-intervenção (Figura 1). Hospitalistas e enfermeiros avaliaram a eficiência da RID e a capacidade da rid de identificar questões de segurança mais altas na pesquisa pós-intervenção em comparação com a pesquisa pré-intervenção (Figura 2).
Figura 2
discussão
transformamos o IDR diário de um modelo de sala de conferência padrão para um modelo de cabeceira estruturado com papéis com script e realizamos uma comparação rigorosa usando dados de nível de paciente. Nossa constatação de que transformar o IDR diário de um modelo padrão de sala de conferências em um modelo de cabeceira não reduziu significativamente o LOS sugere que o modelo é ineficaz ou precisa ser incorporado a esforços mais abrangentes para melhorar os resultados clínicos. Estudos sugerem que o arredondamento de cabeceira pode melhorar os resultados quando implementado no contexto de reestruturação abrangente do atendimento ao paciente.4,9 Stein et al.4 descreveram a reorganização de uma enfermaria médica como uma ” unidade de atendimento responsável.”O modelo Acu incluiu IDRs diários ao lado da cama, bem como equipes de base geográfica, co-liderança por um hospitalista e gerente de enfermagem e relatórios de nível de unidade. Embora nenhuma conclusão definitiva possa ser tirada com base em seu relatório descritivo, a transformação da unidade foi associada à redução da LOS e à mortalidade. Da mesma forma, Kara et al.9 constataram que o número de elementos de um modelo de “equipe de atendimento responsável” implementado por cada unidade foi associado a maiores reduções de perdas e custos. Em contraste, nossos achados de falta de efeito são consistentes com um recente estudo randomizado por o’Leary et al,10 que descobriu que a implementação de rodadas de cabeceira centradas no paciente não melhorou a satisfação do paciente ou as percepções de tomada de decisão compartilhada em comparação com unidades usando um modelo de IDRs estruturados em um ambiente de sala de conferências. Destaca-se que os grupos controle, tanto no trial O’Leary 10 quanto no presente estudo, não representaram cuidados habituais, pois esses grupos apresentavam localização das equipes clínicas e rid de alta qualidade. Em nosso ensaio, é plausível que o lado de controle da unidade estivesse funcionando em um nível alto, o que teria diminuído nossa capacidade de melhorar ainda mais os resultados. Não se sabe se os processos de reestruturação da unidade, incluindo a implementação de IDR de cabeceira, melhoram os cuidados em comparação com os cuidados habituais sem esses processos.
descobrimos que a micro intervenção diminuiu significativamente a LOS em comparação com o grupo controle para pacientes transferidos para a unidade de estudo. Essa análise foi exploratória e o achado foi inesperado. Os pacientes foram transferidos para a unidade de estudo de unidades de maior acuidade, e eram mais propensos a ter Medicaid ou nenhum seguro e receber alta para instalações em vez de casa, sugerindo que esses pacientes tinham desafios substanciais de disposição. É plausível que esta seja a população para a qual os IDRs de cabeceira possam ter o maior impacto. Esta foi uma análise secundária, no entanto, e deve ser considerada como geradora de hipóteses para futuras investigações.
embora o impacto nos resultados dos IDRs de cabeceira seja incerto, benefícios potenciais e barreiras práticas foram examinados. Gonzalo et al.11 médicos e enfermeiros internados pesquisados em um hospital que empregava IDRs de cabeceira e descobriram que os benefícios classificados como os mais altos eram comunicação, coordenação e trabalho em equipe, e os benefícios de menor classificação estavam relacionados à eficiência e aos resultados. As 6 maiores barreiras diziam respeito ao tempo necessário para completar a IDR de cabeceira. Esses resultados indicam que a investidura de tempo por funcionários pode ser uma barreira para a adoção generalizada. Mudanças mais modestas, como aumentar a estrutura das rodadas padrão da sala de conferências, podem melhorar os cuidados, embora os dados sejam mistos. O’Leary et al.12 avaliou o valor de uma abordagem estruturada em um ambiente de sala de conferências, o que implicou principalmente a implementação de uma lista de verificação para pacientes recém-admitidos, e não encontrou diferença em LOS. Estudos de acompanhamento por esses investigadores encontraram resultados mistos sobre a capacidade da IDR estruturada de diminuir a incidência de eventos adversos.13,14
os resultados de nossa pesquisa AHRQ de cultura de segurança do paciente descobriram que vários aspectos importantes do trabalho em equipe e segurança foram percebidos como melhorados pela intervenção, incluindo o “grau geral de segurança do paciente.”Outros estudos também mostraram aumentos nas classificações de trabalho em equipe e segurança por meio do redesenho do IDR. O’Leary et al.12 residentes e enfermeiros pesquisados em uma unidade que implementou um IDR estruturado baseado em sala de conferências e descobriram que os provedores da unidade de intervenção classificaram o clima de trabalho em equipe mais alto do que os provedores da unidade de controle. Nossa constatação de que hospitalistas e enfermeiros deram classificações mais altas para IDR sendo “eficiente” e “um bom uso do meu tempo” na pesquisa pós-intervenção do que a pesquisa pré-intervenção sugere que as preocupações iniciais sobre o compromisso de tempo adicional podem ser compensadas por ganhos na eficiência geral e no desenvolvimento de um ambiente de comunicação, trabalho em equipe e segurança aprimorados.
este estudo apresenta várias limitações. Primeiro, o julgamento pode ter sido insuficiente para encontrar pequenas diferenças entre os grupos. As tendências para a diminuição da LOS e a deterioração clínica no MICRO grupo podem sugerir que a rid de cabeceira pode fornecer um benefício pequeno, mas clinicamente significativo, que seria estatisticamente significativo apenas em um estudo maior. Em segundo lugar, os pacientes não foram randomizados para os 2 grupos. O impacto diminui, no entanto, porque o processo Hospitalar de rotina para a atribuição de pacientes às 2 áreas em que os grupos estavam localizados é Aleatório e baseado apenas na disponibilidade de leito. Em terceiro lugar, enfermeiros e hospitalistas que cuidam de pacientes do grupo controle provavelmente experimentaram melhores práticas de comunicação da equipe de toda a unidadepps educação e de participar do micro Protocolo ao cuidar de pacientes do lado da intervenção da unidade. Em quarto lugar, não coletamos dados sobre a efetividade da comunicação e não conseguimos avaliar a fidelidade com que o protocolo estruturado foi seguido ou se a comunicação interprofissional foi promovida ou dificultada. Por fim, o estudo foi implementado em uma unidade não docente em um único centro médico acadêmico. O protocolo e os resultados podem não ser generalizáveis para outros hospitais ou unidades que incluem funcionários da casa.
em conclusão, transformar a rid de um modelo de sala de conferências em um modelo de cabeceira não reduziu a perda geral ou a deterioração clínica em uma unidade usando recursos de uma estrutura de ACU. Embora vários efeitos benéficos tenham sido observados, incluindo uma redução na LOS para pacientes transferidos para a unidade de estudo e classificações mais altas do clima de segurança do paciente e eficiência da IDR, a implementação da IDR de cabeceira neste ambiente tem benefício marginal. Estudos futuros devem avaliar se uma transformação abrangente do modelo de internação de cuidados, incluindo IDR de cabeceira centrado no paciente, coorte geográfica de equipes e co-liderança, melhora os resultados em comparação com modelos sem esses recursos.
divulgações
este ensaio foi financiado pelo Programa de subsídios Prevention Above All Discoveries da Medline. Os autores não relatam conflitos financeiros de interesse.