glaucomul cu unghi deschis Juvenil poate fi o boală provocatoare pentru a prinde devreme și a trata corect, datorită naturii bolii în sine, precum și a caracteristicilor unora dintre cei mai tineri suferinzi. Cu toate acestea, dacă știți ce să căutați și răspundeți cu un tratament prompt și eficient, puteți ajuta la salvarea vederii pacientului JOAG. În acest articol, vom împărtăși sfaturile noastre pentru diagnosticarea JOAG și cum să efectuați o procedură chirurgicală care să ofere pacienților cea mai bună șansă pentru un rezultat reușit.
JOAG: Ceea ce știm
glaucomul cu unghi deschis juvenil este considerat un subset al glaucomului cu unghi deschis primar, afectând aproximativ 1 din 50.000 de persoane (bărbați și femei în mod egal). Definiția a fost controversată, dar, în general, ia în considerare vârsta de debut. Societatea Europeană de glaucom definește JOAG ca glaucom cu unghi deschis cu debut între vârstele de 10 și 35 de ani.
JOAG demonstrează un model de moștenire autosomal dominant, iar cercetările au găsit asociații între JOAG și mutațiile genetice pe cromozomul 1-1q21-q23. Acest locus este cunoscut sub numele de GLC1A și conține gena TIGR (răspuns glucocorticoid indus de meshwork trabecular) sau MYOC,1,2 care codifică proteina myocilin. Funcția exactă a acestei proteine și implicarea acesteia în glaucom este în prezent necunoscută. Patruzeci de mutații ale genei TIGR/MYOC au fost identificate atât în glaucomul cu unghi deschis juvenil, cât și în cel adult, iar analizele genetice au arătat că 8 până la 63% dintre pacienții cu JOAG au o mutație TIGR/MYOC. Constatările frecvente în rândul pacienților cu JOAG includ debutul precoce al bolii, Pio foarte mare și un istoric familial puternic de glaucom.3,4 studiul histopatologic al meshwork trabecular la pacienții JOAG de către Akihito Tawara, MD și Hajime Inomata, MD de la Universitatea Kyushu, a relevat o meshwork trabecular anormal de compact, cu o acumulare de material extracelular în spațiile trabeculare.5
constatări clinice
glaucomul cu unghi deschis juvenil este, în general, asimptomatic în stadiile incipiente. Spre deosebire de glaucomul infantil primar, semne precum mărirea corneei și a globului, rupturile membranei Descemet, edemul corneei, epifora și fotofobia nu sunt prezente la pacienții cu debut de glaucom cu unghi deschis în copilărie sau adolescență ulterioară. Simptomele sunt rare, dar pot include vedere încețoșată și dureri oculare cauzate de presiunea intraoculară crescută. Pierderea vizuală însoțește etapele ulterioare ale bolii și duce adesea la pacienții care solicită evaluarea oftalmică. Miopia axială a fost asociată cu JOAG. Semnele clinice includ creșterea severă a PIO, adesea în intervalul de 40 până la 50 mmHg. Având în vedere lipsa simptomelor precoce, prezentarea este adesea târzie, iar cuppingul avansat al nervului optic este adesea observat la evaluarea inițială. Caracteristicile gonioscopice includ un unghi deschis al camerei anterioare cu inserție ridicată a irisului și procese proeminente ale irisului.1 discurile și unghiurile optice care apar Normal nu exclud totuși diagnosticul de JOAG.
diagnosticul JOAG poate fi simplu în stabilirea unui IOP semnificativ crescut și a cuppingului glaucomatos al discului optic. Cazurile mai dificile sunt acei adolescenți care prezintă o altitudine modestă a IOP și un disc care apare sănătos. Pentru a ajuta la diagnosticarea acestor cazuri mai dure, rețineți că factorii de risc pentru JOAG includ sexul masculin, miopia și istoricul familial de glaucom.1 monitorizați îndeaproape adolescenții cu hipertensiune oculară cu evaluarea periodică a PIO, a discurilor optice și a câmpurilor vizuale. La momentul evaluării inițiale, obțineți câmpuri vizuale de bază, fotografii stereo ale discului optic și o evaluare a grosimii stratului de fibre nervoase retiniene cu tomografie de coerență optică. În ciuda datelor normative limitate, măsurătorile OCT sunt benefice pentru evaluarea longitudinală și identificarea progresiei timpurii.
excludeți cauzele secundare ale glaucomului cu unghi deschis la evaluarea pacienților tineri cu suspiciune de JOAG. Rețineți că sindromul de dispersie a pigmentului, uveita, trauma oculară și utilizarea steroizilor pot duce la creșterea PIO și a glaucomului, iar un examen clinic bun și revizuirea sistemelor este important pentru a exclude orice dovadă a acestor afecțiuni.
tratament
deși până la 83% dintre pacienții cu JOAG necesită în cele din urmă intervenție chirurgicală,7 terapia medicală poate acționa ca o punte către un tratament chirurgical mai definitiv. Terapia topică de primă linie include beta-blocante, analogi de prostaglandină și inhibitori ai anhidrazei carbonice. Utilizați agoniștii alfa cu precauție sau evitați-i cu totul, la pacienții tineri cu JOAG, deoarece au fost raportate reacții adverse potențiale la sugari și copii mici, inclusiv bradicardie, hipotensiune arterială, hipotermie, hipotonie, apnee și letargie.8
când medicamentele nu reușesc să controleze Pio, medicul trebuie să apeleze la o intervenție chirurgicală. Iată o privire asupra opțiunilor dvs.:
• proceduri unghiulare. Procedurile chirurgicale bazate pe unghi sunt, în general, efectuate mai întâi și sunt adesea eficiente în reducerea PIO și minimizarea potențialelor complicații pe termen scurt și lung. Alegerea dintre goniotomie și trabeculotomie depinde de preferința și experiența chirurgului.
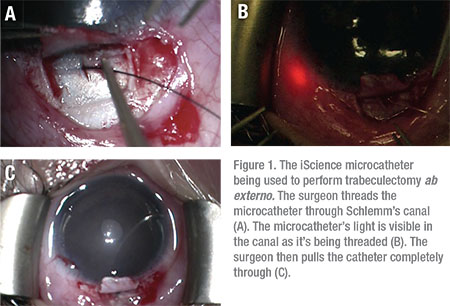
Trabeculotomia, printr-o abordare ab externo, a fost raportată că are o rată de succes de până la 86% în tratarea JOAG, 14% dintre pacienți necesitând o intervenție chirurgicală suplimentară pentru a controla Pio.9 Trabeculotomy ab externo poate fi utilizat pentru a inciza plasa trabeculară peste 360 de grade folosind o sutură sau microcatheter iScience. (Vezi Figura 1)
tehnici chirurgicale mai noi, cum ar fi trabeculotomia transluminală asistată de gonioscopie, au fost dezvoltate și s-au dovedit a fi utile și la această populație de pacienți. La efectuarea procedurii GATT, chirurgul face o goniotomie nazală mică, inițială de 1 până la 2 mm și avansează un microcateter circumferențial prin canalul Schlemm. Cateterul este tras pentru a crea o fisură de 360 de grade. Beneficiul major al procedurilor ab interno, cum ar fi goniotomia, GATT și Trabectome, este că acestea sunt efectuate în întregime printr—o incizie corneană, evitând inciziile conjunctivale și sclerale—și cicatricile ulterioare-cu totul.
în cazurile în care chirurgia unghiului nu reușește să controleze Pio, alte opțiuni chirurgicale includ proceduri de drenaj extern, cum ar fi trabeculectomia cu mitomicină-C și chirurgia implantului de drenaj glaucom, precum și proceduri ciclodestructive.
• trabeculectomie. Cercetătorii au raportat rate de succes cu trabeculectomie variind de la 50 la 87 la sută la pacienții cu JOAG.11-14 obținerea și apoi menținerea unui bleb filtrant care funcționează bine la un copil poate fi dificilă, deoarece pacienții mai tineri au un răspuns de vindecare mai robust, rezultând adesea fibroza subconjunctivală progresivă și episcleral. Gestionarea Postop, inclusiv respectarea regimurilor de picături pentru ochi și manipulări, cum ar fi Liza laser a suturilor lambou, este complicată la copiii foarte mici din cauza incapacității lor de a coopera pe deplin.
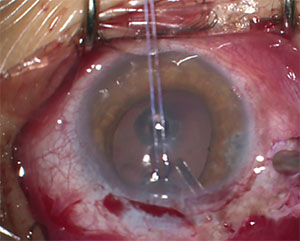
Figura 2. Acest tânăr de 13 ani cu JOAG a necesitat plasarea unui dispozitiv de drenaj pentru glaucom pentru a-și controla IOP.
unii medici au utilizat terapia antifibrozică cu MMC pentru a reduce cantitatea de cicatrici la pacienții tineri, iar această abordare poate duce la scăderea IOPs după trabeculectomie la pacienții cu JOAG.11 cu toate acestea, utilizarea MMC a fost, de asemenea, asociată cu un risc crescut de complicații care pot pune în pericol vederea, inclusiv hipotonie maculopatie și infecție legată de bleb. S-a raportat că rata hipotoniei maculopatiei este de până la 20%, ceea ce se poate datora incidenței crescute a miopiei axiale la acești pacienți.11 Un studiu a constatat o incidență de 17% a infecțiilor legate de bleb la copiii cu bleb funcționale.12 având în vedere aceste constatări, aveți grijă atunci când efectuați trabeculectomie cu MMC la copiii mai mici.
• implanturi de drenaj glaucom. Datorită probabilității mai mari de cicatrizare conjunctivală la pacienții cu JOAG și a riscului crescut de complicații care amenință vederea cu trabeculectomie (la pacienții mai tineri), chirurgia GDI este o alternativă rezonabilă. Cele mai frecvent utilizate GDIs sunt valva glaucomului Ahmed (New World Medical, Rancho Cucamonga, California.) și implantul glaucomului Baerveldt (Abbott Medical Optics, Santa Ana, California.). Studii anterioare cu cel puțin un an de follow-up au documentat ratele de succes în urma Chirurgie Pediatrica GDI variind de la 31 la sută la 97 la sută.15 cu toate acestea, există date limitate pe termen lung privind utilizarea GDI la copii și adulți tineri.
o altă problemă potențială cu GDI la copii este că poziționarea corectă a tubului în camera anterioară poate fi deosebit de dificilă. Reducerea rigidității sclerale la acești pacienți face ca migrarea anterioară și rotația vârfului tubului proximal să fie mai frecvente decât la adulți.16 migrarea tubului poate duce la contactul direct sau apropierea vârfului tubului de suprafața corneei posterioare și poate contribui la pierderea celulelor endoteliale și la eventuala decompensare a corneei. Poziționarea tubului așa cum se arată în Figura 2 este preferată; rețineți lungimea mai lungă și modul în care este înclinată departe de endoteliul cornean.
având în vedere că pacienții cu JOAG sunt tineri și au adesea IOPs foarte ridicate cu leziuni avansate ale discului, preferința noastră este să folosim un implant Baerveldt de 350 mm2. Folosim o sutură de poliglactină de 7-0 pentru a lega temporar tubul acestui dispozitiv fără supapă și permitem trei până la patru săptămâni pentru ca o capsulă să se formeze în jurul explantului scleral.
pentru copiii mici, efectuăm eliberarea ligaturii planificate în sala de operație între săptămânile postoperatorii trei și patru folosind un obiectiv Hoskins și un laser cu diodă verde.17 facem vizualizarea ligaturii pentru Liza laser mai ușoară cu utilizarea țesutului cornean ca material de grefă de plasture. Creșterea fluidă a conjunctivei deasupra plăcii sclerale și înmuierea profundă a globului ajută la confirmarea eliberării ligaturii. Dacă nu sunteți sigur dacă ligatura a fost eliberată, puteți utiliza ecografia în modul B pentru a demonstra prezența fluidului în jurul plăcii de drenaj.
pentru a înlocui volumul pierdut și pentru a asigura o rezistență crescută la curgere prin tub, puteți injecta hialuronat de sodiu (10 mg/ml) în camera anterioară imediat după eliberarea ligaturii. Aceasta limitează durata și amploarea hipotoniei și previne colapsul camerei anterioare. Pentru copiii mai mici, de multe ori vom lăsa ligatura să se elibereze spontan, dar îi vom monitoriza mai atent după primele câteva săptămâni postoperatorii. Pentru copiii mai mari, cooperanți și adulți, puteți efectua eliberarea planificată a ligaturii prin liză laser urmată de o injecție în camera anterioară de hialuronat de sodiu (10 mg/ml) în birou. Preferăm să menținem pacienții cu atropină 1% și să reducem numărul de medicamente apoase supresoare ori de câte ori este posibil după a treia săptămână postoperatorie în așteptarea deschiderii tubului. Aceste tehnici pot ajuta la prevenirea perioadelor prelungite de hipotonie și a complicațiilor sale secundare după eliberarea ligaturii.
deși chirurgia GDI și trabeculectomia au evoluat de-a lungul anilor cu progrese în tehnica chirurgicală și modalități mai bune de a modula vindecarea rănilor, există provocări unice la pacienții tineri cu JOAG în comparație cu adulții mai în vârstă. Evaluarea atentă preop și monitorizarea postoperatorie, cu monitorizare frecventă și atenție la depistarea precoce și gestionarea evenimentelor adverse, pot îmbunătăți rezultatele pe termen lung. Recenzie
Dr. Menezes este medic rezident la New York Eye and Ear Infirmary din Muntele Sinai. Dr. Panarelli este profesor asistent de oftalmologie și director asociat al programului de rezidență la New York Eye and Ear Infirmary din Muntele Sinai. Ei nu au nici un interes financiar în oricare dintre produsele menționate.
1. Albert DM, Miller JW, Azar DT, Blodi BA, Cohan JE, Perkins T. glaucom cu unghi deschis Juvenil. În: Albert & principiile lui Jakobiec & practica oftalmologiei. A 3-a ed. Philadelphia: Elsevier 2008.
2. Bruttini M, Longo i, Frezzotti P și colab. Mutațiile genei myocilin în familiile cu glaucom primar cu unghi deschis și glaucom cu unghi deschis juvenil. Arch Ophthalmol 2003; 121:7: 1034-8.
3. Wiggs JL, Allingham RR, Vollrath D, și colab. Prevalența mutațiilor în TIGR / Myocilin la pacienții cu glaucom primar cu unghi deschis adult și juvenil. Am J Hum Genet 1998; 63: 5: 1549-52.
4. Adam MF, Belmouden A, Binisti P, și colab. Mutație recurentă într-un singur exon care codifică domeniul olfactomedin-omologie conservat evolutiv al TIGR în glaucomul familial cu unghi deschis. Hum Mol Genet 1997; 6: 12: 2091-7.
5. Tawara A, Inomata H. imaturitatea dezvoltării rețelei trabeculare în glaucomul juvenil. Am J Oftalmol 1984; 15:98: 82-97.
6. Ko YC, Liu CJ, Chou JC și colab. Comparații ale factorilor de risc și ale modificărilor câmpului vizual între glaucomul cu unghi deschis primar cu debut juvenil și cu debut tardiv. Ophthalmologica 2002; 216: 1: 27.
7. Wiggs JL, DelBono EA, Schuman JS și colab. Caracteristici clinice ale cinci pedigree legate genetic de locusul glaucomului juvenil pe cromozomul 1q21-q31. Oftalmologie 1995; 102: 1782-9.
8. Carlsen JO, Zabriskie NA, Kwon YH și colab. Depresia aparentă a sistemului nervos central la sugari după utilizarea brimonidinei topice. Am J Oftalmol 1999; 128: 255-256.
9. Ikeda H, Ishigooka H, Muto T, și colab. Rezultatul pe termen lung al trabeculotomiei pentru tratamentul glaucomului de dezvoltare. Arch Ophthalmol 2004; 122: 1122-8.
10. Grover DS, Smith O, Fellman RL și colab. Trabeculotomie transluminală asistată de gonioscopie: o trabeculotomie circumferențială AB interno pentru tratamentul glaucomului congenital primar și a glaucomului cu unghi deschis juvenil. Br J Oftalmol 2015;99:8:1092-6.
11. Tsai JC, Chang HW, Kao CN și colab. Trabeculectomia cu mitomicină c versus trabeculectomia singură pentru glaucomul primar cu unghi deschis juvenil. Ophthalmologica 2003; 217: 1: 24-30.
12. Sidoti PA, Belmonte SJ, Liebmann JM, Ritch R. trabeculectomie cu mitomicină-c în tratamentul glaucomelor pediatrice. Oftalmologie 2000;107:422-9
13. Groh MJ, Behrens A, Handel a, Kuchle M. rezultate pe termen mediu și lung după trabeculectomie la pacienții cu glaucom cu unghi deschis juvenil și tardiv. Klin Monatsbl Augenheilkd 2000;217:71-76
14. Aponte EP, Diehl N, Mohney BG. Rezultate medicale și chirurgicale în glaucomul copilăriei: un studiu bazat pe populație. JAPOS 2011; 15: 3: 263-7.
15. Chen TC, Chen PP, Francis BA și colab. Chirurgia glaucomului Pediatric: un raport al AAO. Oftalmologie 2014: 121: 11: 2107.
16. Netland PA. Walton DS. Implanturi de drenaj glaucom la copii și adolescenți. Surg Oftalmic 1993; 24:723-729.
17. Sidoti PA, Panarelli, JF, Huruta-Dias R, Jardim J, Leon-Rosen J, Rosen RB. Eliberarea ligaturii tubului Laser după implantarea apoasă a șuntului la copii mici. Oftalmice Surg Lasere Imagistica 2011; 42:2:168-9.