Um sistema renal exame envolve a procura por clínicas pistas e sinais relacionados com doença renal em estágio final (por exemplo, fístula, cateter de diálise, transplante renal), insuficiência renal, complicações (por exemplo, sobrecarga de fluidos, urémicas), transplante, imunossupressão efeitos colaterais (por exemplo, tremor, estrias, esteróides fácies) e causas da doença renal (exemplo: diabetes, hipertensão, doença renal policística).
este Guia da OSCE fornece uma visão geral genérica dos possíveis sinais que você pode identificar em um paciente com doença renal. Os pacientes renais mais comuns que você encontrará serão aqueles com doença renal policística, um transplante renal e/ou doença renal em estágio final em diálise.
- introdução
- inspecção Geral
- sinais Clínicos
- Objetos e equipamentos
- Mãos
- inspeção
- sinais de unhas
- Asterixis (flapping tremor)
- turgor da pele
- Braços
- Inspecionar os braços
- Excoriation
- hematomas
- lesões cutâneas
- fístula Arteriovenosa
- pulso Radial
- Pressão Arterial
- Face
- Geral
- cor de Pele e lesões de pele
- aparência facial Cushingóide
- hipertricose
- aparelho auditivo
- olhos
- palidez conjuntival
- ceratopatia de banda
- edema Periorbital
- Boca
- hipertrofia Gengival
- fetor urêmico
- Pescoço
- medir a JVP
- JVP interpretação
- Outras coisas para procurar no pescoço
- Peito
- Inspeção
- Excoriation
- hematomas
- lesões cutâneas
- Percussão
- técnica de percussão
- Áreas de percuss
- Interpretação
- Palpar
- Apex bater
- Auscultar o coração
- interpretação
- Auscultar as bases pulmonares
- Abdômen
- cicatrizes relevantes para patologia renal
- Preparação
- palpação leve do abdome
- palpação profunda do abdome
- Votação rins
- causas de rins aumentados
- Percussão
- Mudando o torpor
- Ausculta
- Ouvir ruído
- Periféricos e edema sacral
- Para concluir este exame…
- outras avaliações e investigações
- Revisores
- Dr Ian Logan
- o Dr. Paul Callan
introdução
lave as mãos e don PPE, se apropriado.
Apresente-se ao paciente, incluindo seu nome e função.
confirmar o nome do paciente e data de nascimento.
explicar brevemente o que o exame envolverá o uso de linguagem amigável ao paciente.
obter consentimento para prosseguir com o exame.
ajuste a cabeça da cama a um ângulo de 45° e peça ao paciente que se deite na cama.
exponha adequadamente o abdômen do paciente para o exame da cintura para cima (ofereça um cobertor para permitir a exposição somente quando necessário). A exposição da parte inferior das pernas do paciente também pode ser útil para avaliar o edema periférico.
Pergunte ao paciente se ele tem alguma dor antes de prosseguir com o exame clínico.
inspecção Geral
sinais Clínicos
Inspecionar o paciente a partir do final da cama enquanto em repouso, à procura de sinais clínicos sugestivos de patologia subjacente:
- Diminuição do nível de consciência: pode ser uma característica da doença renal em estágio final.
- cicatrizes óbvias: podem fornecer pistas sobre cirurgia abdominal anterior.
- palidez: uma cor pálida da pele que pode sugerir anemia subjacente (por exemplo, deficiência de eritropoietina).
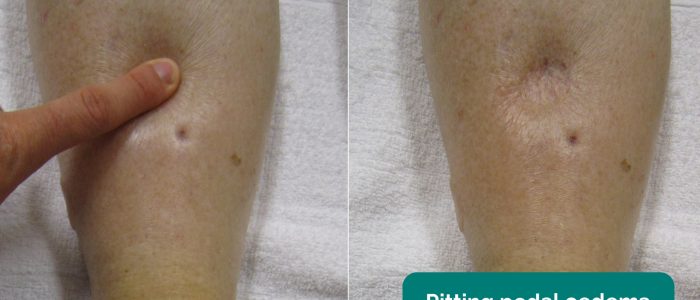
- falta de ar: pode ser devido a edema pulmonar secundário a doença renal avançada. A taquipneia também pode ser devida a acidose metabólica secundária à insuficiência renal.Edema: normalmente se apresenta como inchaço dos Membros (por exemplo, edema do pedal) e abdômen (ou seja, ascite). No contexto de um exame do sistema renal, as possíveis causas podem incluir síndrome nefrótica e doença renal em estágio terminal (devido à anúria).
- caquexia: perda muscular contínua que não é totalmente revertida com suplementação nutricional. A caquexia é comumente associada à insuficiência renal em estágio final devido ao desperdício de proteína-energia (PEW).
- tez urêmica: uma cor amarela da pele causada por uremia em doença renal crônica avançada.
- aparência Cushingóide: no contexto de um exame do sistema renal, isso pode ser devido ao uso de corticosteróides em altas doses para imunossupressão de transplante renal ou glomerulonefrite.
Objetos e equipamentos
Procure por objetos ou de equipamentos ou em torno do paciente que podem fornecer informações úteis sobre seu histórico médico e atual estado clínico:
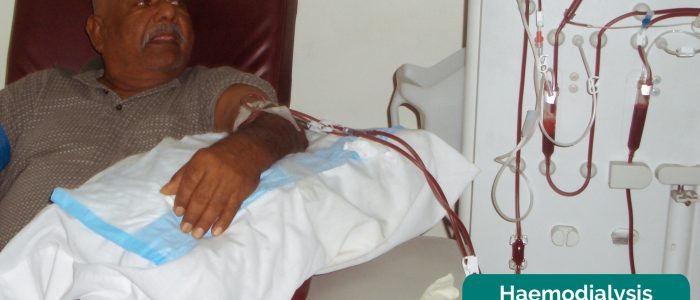
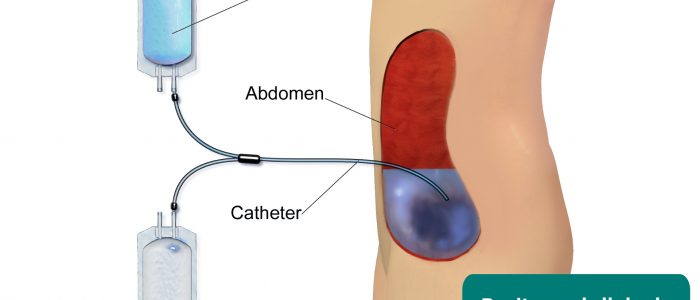
- equipamentos Médicos: os exemplos incluem oxigênio suplementar, intravenosa de medicamentos, cateteres urinários, nephrostomy de esgotos e de hemodiálise/diálise peritoneal máquinas.
- auxiliares de mobilidade: itens como cadeiras de rodas e auxiliares de caminhada dão uma indicação do estado atual de mobilidade do paciente.
- sinais vitais: os gráficos nos quais os sinais vitais são registrados darão uma indicação do estado clínico atual do paciente e de como seus parâmetros fisiológicos mudaram ao longo do tempo.
- balanço de fluidos: os gráficos de equilíbrio de fluidos darão uma indicação do estado atual do fluido do paciente, que pode ser relevante se um paciente parecer sobrecarregado ou desidratado.Prescrições: os gráficos de prescrição ou prescrições pessoais podem fornecer informações úteis sobre os medicamentos recentes do paciente.
-
 inspeção Geral
inspeção Geral
Mãos
O que as mãos podem fornecer muitas informações clinicamente relevantes e, portanto, uma a avaliação estruturada e focada é essencial.
inspeção
inspecione as mãos para qualquer um dos seguintes sinais:
- palidez: indicativo de anemia subjacente (por exemplo, deficiência de eritropoietina).
- marcas de Impressões Digitais: secundárias a testes repetidos de Glicose no sangue capilar em pacientes com diabetes.
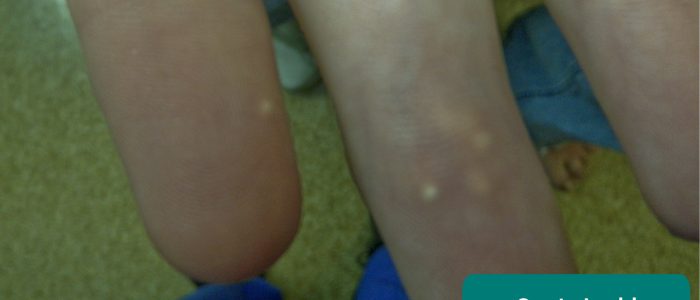
- gouty tophi: massas nodulares de cristais de urato monossódico depositados nos tecidos moles do corpo, comuns em doença renal crônica avançada.
- Tremor: pode ser causada por medicamentos imunossupressores, como ciclosporina em pacientes com transplante renal.
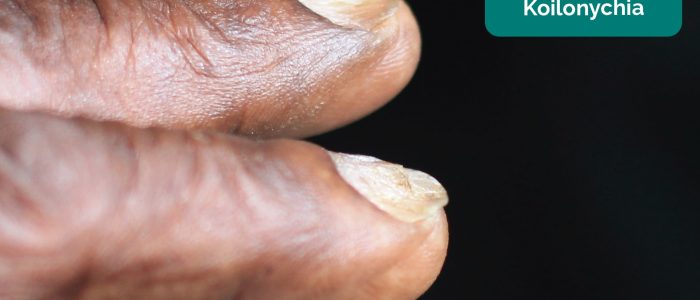
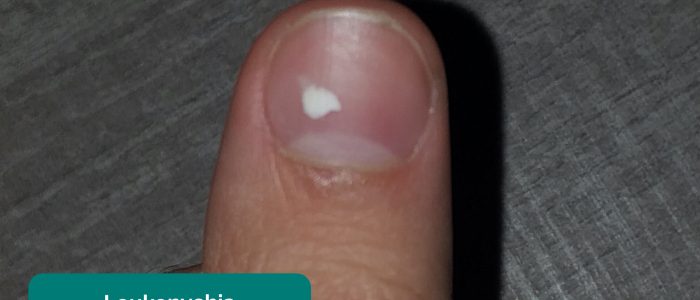
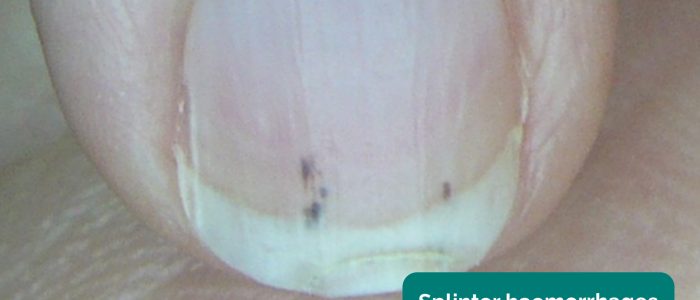
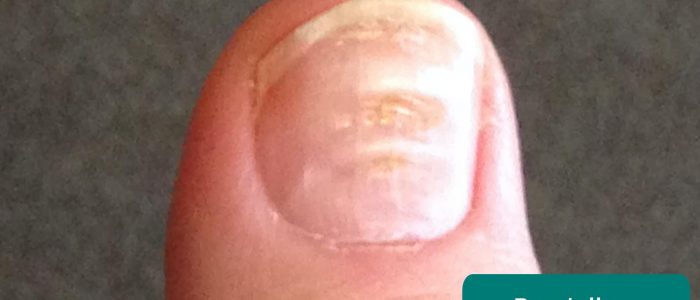
sinais de unhas
inspecione as unhas quanto a qualquer um dos seguintes sinais:
- Koilonychia: unhas em forma de colher, associadas à anemia por deficiência de ferro (por exemplo, deficiência de eritropoietina).
- Leuconíquia: clareamento do leito ungueal, associado à hialbuminemia (por exemplo, doença renal em estágio terminal, síndrome nefrótica).
- hemorragias de lasca: uma hemorragia longitudinal marrom-avermelhada sob uma unha que se parece com uma lasca de madeira. As causas incluem trauma local, endocardite infecciosa (por exemplo, infecções associadas a cateter de diálise), sepse, vasculite e doença psoriática das unhas.
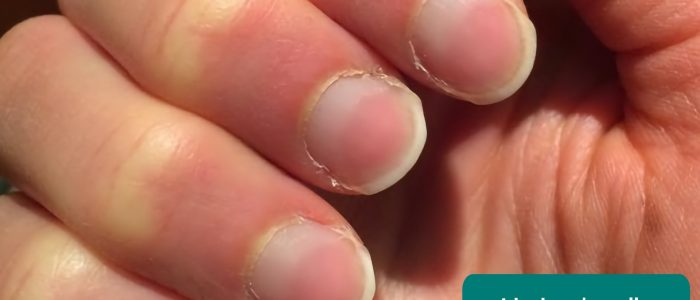
- linhas de Beau: uma ou mais cristas transversais palpáveis na placa ungueal que se estendem pela unha associadas, em alguns casos, à desnutrição e doença sistêmica.
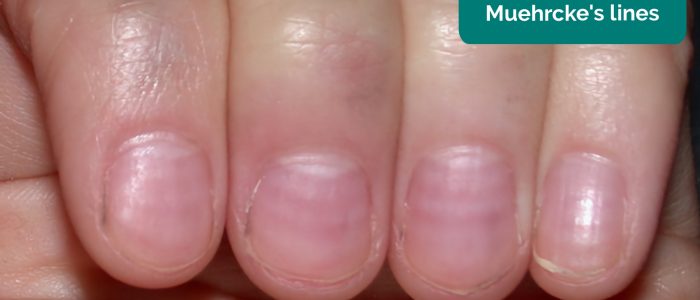
- linhas de Muehrke: uma ou mais bandas transversais pálidas (não palpáveis como as linhas de Beau) estendendo-se por toda a unha associada à hialbuminemia.
- unhas meio e meio de Lindsay: descoloração branca da porção proximal da unha e descoloração vermelha/marrom da porção distal com uma linha afiada de demarcação entre as metades. Comumente presente em pacientes em hemodiálise.
-
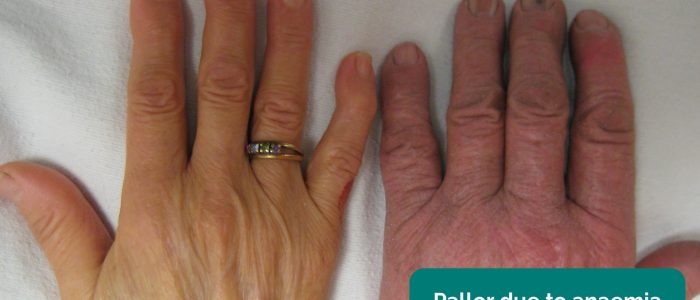 Periféricos de palidez 5
Periféricos de palidez 5
Asterixis (flapping tremor)
Asterixis (também conhecido como “flapping tremor”) é um tipo de negativa mioclonia, caracterizada por irregularidades lapsos de postura, causando um bater de movimento das mãos. No contexto de um exame do sistema renal, a causa subjacente mais provável é a uremia secundária à insuficiência renal. A retenção de CO2 secundária à insuficiência respiratória tipo 2 e a hiperamonemia secundária à insuficiência hepática também são causas de asterixis.
para avaliar asterixis:
1. Peça ao paciente que estique os braços na frente deles.
2. Em seguida, peça-lhes para apertar as mãos para trás na articulação do pulso e manter a posição por 30 segundos.
3. Observe a evidência de asterixis durante este período de tempo.
turgor da pele
avalie o turgor da pele beliscando suavemente uma dobra da pele (isso pode ser feito na parte de trás da mão), segurando por alguns segundos e depois liberando a pele. A pele bem hidratada deve voltar à sua posição anterior imediatamente, enquanto a pele desidratada retornará lentamente ao normal (conhecida como turgor de pele diminuído).
a avaliação do turgor da pele é útil como parte de uma avaliação geral da hidratação.
-
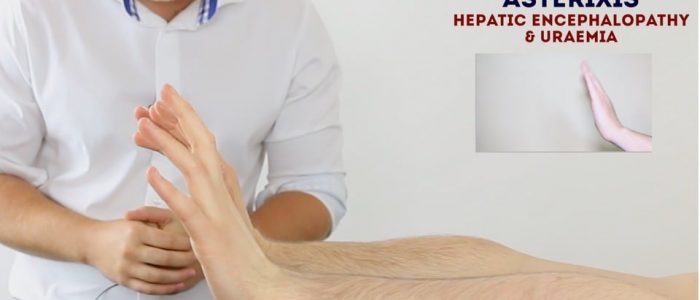 Asterixis
Asterixis
Braços
Inspecionar os braços
Excoriation
Excoriation pode indicar pruritis secundário para urémicas (e.g. doença renal em estágio final).
hematomas
os hematomas podem ser devidos ao uso excessivo de corticosteróides (por exemplo, imunossupressão no contexto de transplante renal) ou disfunção plaquetária secundária à uremia.
lesões cutâneas
inspecione verrugas óbvias ou cânceres de pele que podem estar associados à imunossupressão (por exemplo, pacientes com transplante renal).
fístula Arteriovenosa
Inspecionar para um arteriovenosas (AV) fístula no pulso (rádio-cefálica fístula) e fossa antecubital (brachio-cefálico ou brachio-basílica de fístula) ou a presença de um sintético enxerto de PTFE na fossa antecubital (agora comuns em hemodiálise). Se uma fístula AV estiver presente, indica que o doente está a fazer hemodiálise.
marcas visíveis da agulha sobre a fístula AV indicam uso recente.
palpar a fístula AV para uma emoção e ausculta para um bruit (ambos ausentes se a fístula for trombosada ou cirurgicamente ligada, como após o transplante renal).
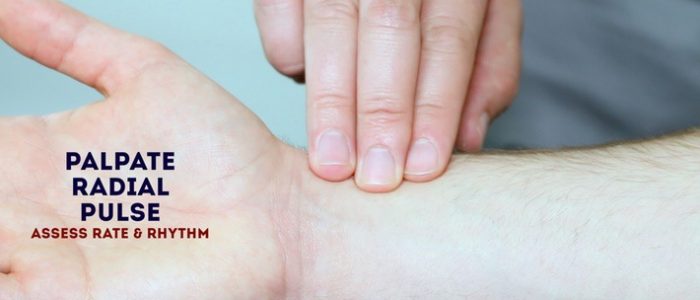
pulso Radial
palpar o pulso radial do paciente, localizado no lado radial do pulso, com as pontas dos dedos indicador e médio alinhadas longitudinalmente ao longo da artéria.
depois de localizar o pulso radial, avalie a taxa e o ritmo.
Pressão Arterial
oferta para medir a pressão arterial do paciente:
- a pressão arterial não deve ser realizada ao lado de uma fístula AV, se presente.
- as causas da hipertensão podem incluir doença renal crônica, rejeição de transplante renal, uso de corticosteróides e uso de tacrolimus ou ciclosporina para imunossupressão de transplante renal.
- raramente, pulsus paradoxus (alteração da PA > 10mmHg durante a respiração) pode ocorrer devido ao tamponamento cardíaco urêmico (associado à baixa pressão venosa jugular).
- consulte o nosso guia de medição da pressão arterial para mais detalhes.
-
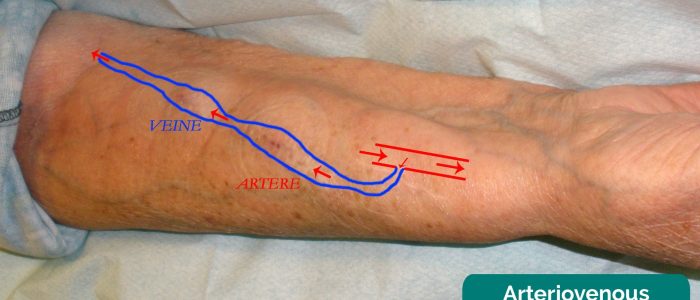 fístula Arteriovenosa 11
fístula Arteriovenosa 11
Face
Geral
cor de Pele e lesões de pele
Inspecionar o paciente tez e anote todas as lesões de pele:
- tez Amarelada (também conhecido como um uraemic tez): associada à insuficiência renal crônica.
- geada Uraêmica: depósitos de uréia cristalizados encontrados na pele de pacientes com doença renal crônica cronicamente uraêmica.
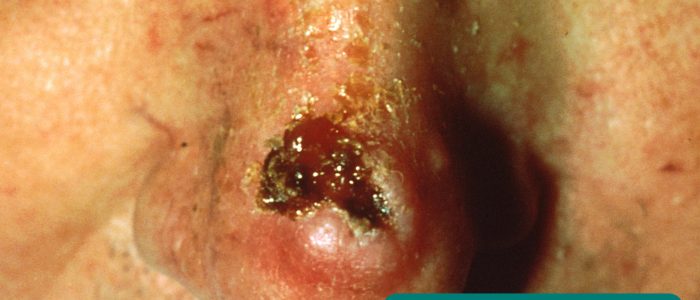
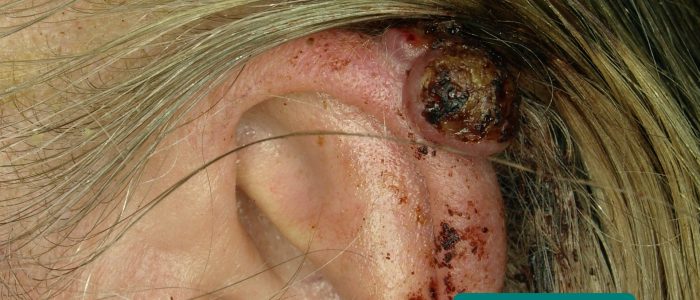
- lesões cutâneas: podem desenvolver-se secundárias à imunossupressão (por exemplo, carcinoma de células escamosas, carcinoma basocelular, gengivostomatite herpética).
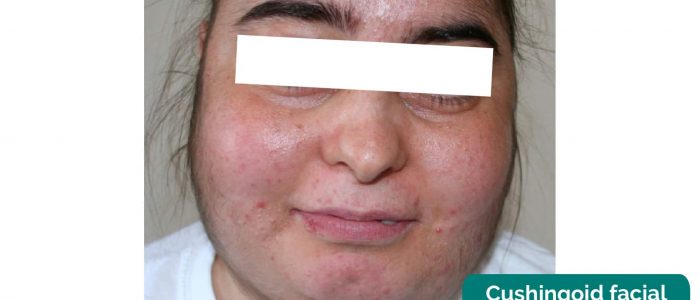
aparência facial Cushingóide
inspecione o rosto dos pacientes quanto a características cushingóides (ou seja, uma aparência em forma de lua) causadas pelo tratamento com corticosteróides em altas doses (por exemplo, imunossupressão de Transplante renal, Tratamento de glomerulonefrite).
hipertricose
a hipertricose refere-se ao crescimento excessivo >do cabelo acima do normal para a idade, sexo e raça de um indivíduo. A hipertricose é um efeito colateral do tratamento com ciclosporina para imunossupressão de transplante renal.
aparelho auditivo
se o paciente estiver usando um aparelho auditivo, considere a síndrome de Alport. A síndrome de Alport é uma doença genética caracterizada por glomerulonefrite, doença renal terminal e perda auditiva.
olhos
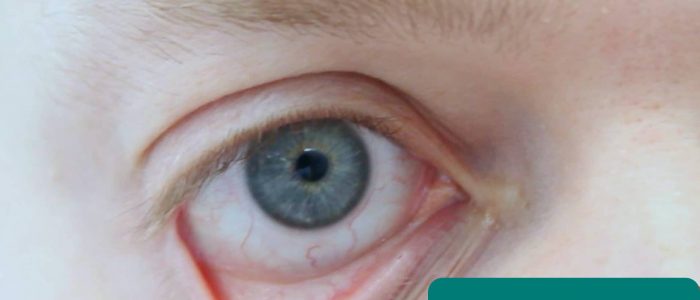
palidez conjuntival
peça ao paciente para puxar suavemente a pálpebra inferior para permitir que você inspecione a conjuntiva em busca de palidez indicativa de anemia.
a anemia é comum em doentes com insuficiência renal crónica devido a deficiência eritropoiética.
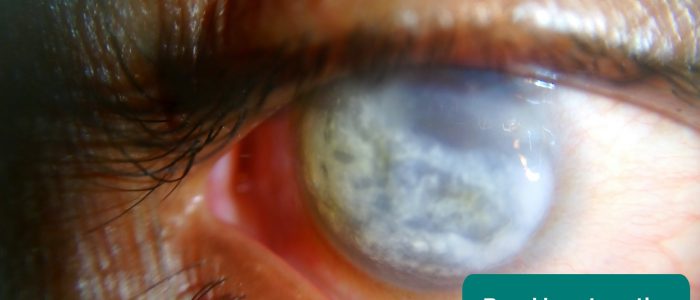
ceratopatia de banda
a ceratopatia de banda é uma doença da córnea causada pela deposição de cálcio na córnea central. Os sintomas incluem dor nos olhos e diminuição da acuidade visual.
a ceratopatia de banda tem uma ampla gama de causas, mas no contexto de um exame do sistema renal, a hipercalcemia crônica é a causa mais provável.
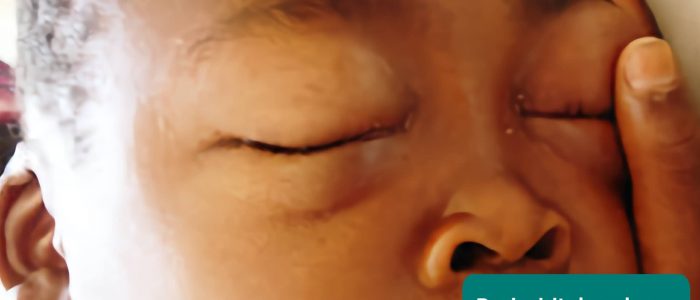
edema Periorbital
edema Periorbital (inchaço ao redor dos olhos) é uma característica clínica comum da síndrome nefrótica.
Boca
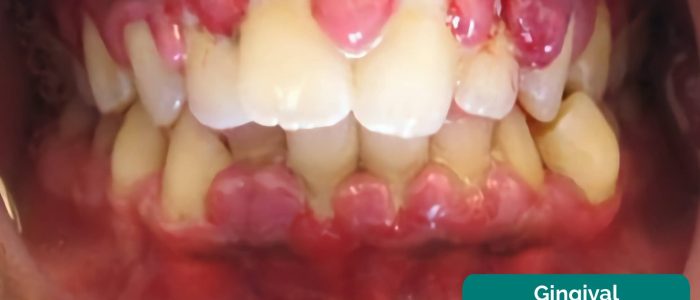
hipertrofia Gengival
Gengival hipertrofia é um aumento no tamanho da gengiva que pode ser causada por doenças gengivais, bem como certos medicamentos, tais como a ciclosporina.
fetor urêmico
o fetor urêmico é semelhante à urina (ou seja , amônia) cheiro da respiração tipicamente associado a doença renal em estágio final.
-
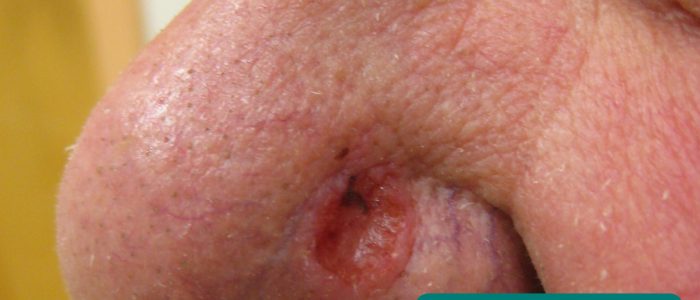 Basal cell carcinoma 12
Basal cell carcinoma 12
Pescoço
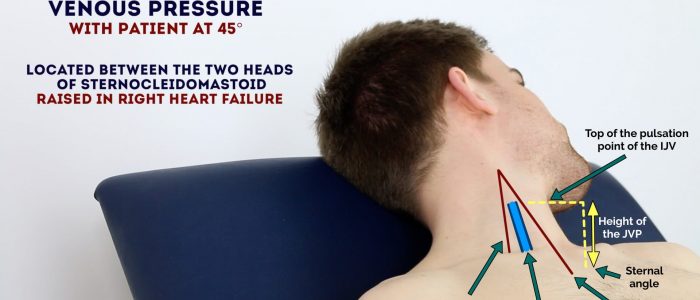
pressão Jugular (JVP) fornece uma medida indireta da pressão venosa central. Isso é possível porque a veia jugular interna (IJV) se conecta ao átrio direito sem quaisquer válvulas intervenientes, resultando em uma coluna contínua de sangue. A presença desta coluna contínua de sangue significa que as alterações na pressão atrial direita são refletidas no IJV (por exemplo. a pressão atrial direita elevada resulta em distensão do IJV).
O IJV corre entre a extremidade medial da clavícula e o lóbulo da orelha, sob o aspecto medial do esternocleidomastóideo, tornando-se difícil visualizar (sua dupla forma de onda de pulso é, no entanto, às vezes visíveis devido à transmissão através do músculo esternocleidomastóideo).
devido à incapacidade de visualizar facilmente o IJV, é tentador usar a veia jugular externa (EJV) como proxy para avaliação da pressão venosa central durante a avaliação clínica. No entanto, como o EJV normalmente se ramifica em um ângulo reto da veia subclávia (ao contrário do IJV que fica em linha reta acima do átrio direito), é um indicador menos confiável da pressão venosa central.
veja nosso guia para a pressão venosa jugular (JVP) para mais detalhes.
medir a JVP
1. Posicione o paciente em uma posição semi-reclinada (a 45°).
2. Peça ao paciente para virar a cabeça ligeiramente para a esquerda.
3. Inspecionar para a prova da IJV, correndo entre a extremidade medial da clavícula e o lóbulo da orelha, sob o aspecto medial do esternocleidomastóideo (pode ser visível entre um pouco acima da clavícula entre o esternal e clavicular chefes do esternocleidomastóideo. O IJV tem uma pulsação de forma de onda dupla, o que ajuda a diferenciá-lo da pulsação da artéria carótida externa.
4. Meça o JVP avaliando a distância vertical entre o ângulo esternal e o topo do ponto de pulsação do IJV (em indivíduos saudáveis, isso não deve ser superior a 3 cm).
JVP interpretação
uma JVP elevada indica aumento da pressão venosa central secundária à sobrecarga de fluidos. Pacientes com doença renal em estágio terminal tornam-se anúricos e muitas vezes desenvolvem sobrecarga de fluidos, resultando em uma JVP elevada.
Outras coisas para procurar no pescoço
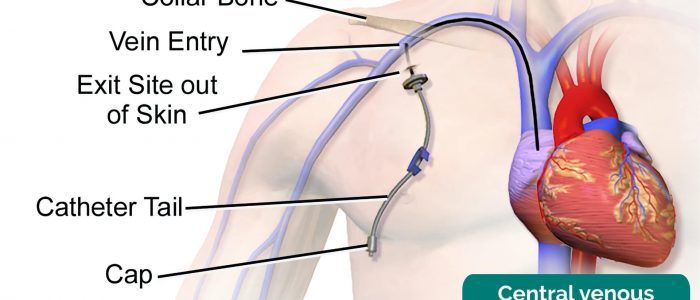
Inspecionar a presença de uma habitação cateter de diálise na base do pescoço ou sobre o aspecto anterior da parede torácica (também nota cicatrizes nesses locais sugestivos anterior de inserção de cateter de diálise).
inspecione uma pequena cicatriz horizontal na base do pescoço sugestiva de uma paratireoidectomia anterior (realizada para hiperparatireoidismo renal).
-
 Avaliar a JVP
Avaliar a JVP
Peito
Inspeção
Excoriation
Excoriation pode indicar pruritis secundário para urémicas (e.g. doença renal em estágio final).
hematomas
os hematomas podem ser devidos ao uso excessivo de corticosteróides (por exemplo, imunossupressão no contexto de transplante renal) ou disfunção plaquetária secundária à uremia.
lesões cutâneas
inspecione verrugas óbvias ou cânceres de pele que podem estar associados à imunossupressão (por exemplo, pacientes com transplante renal).
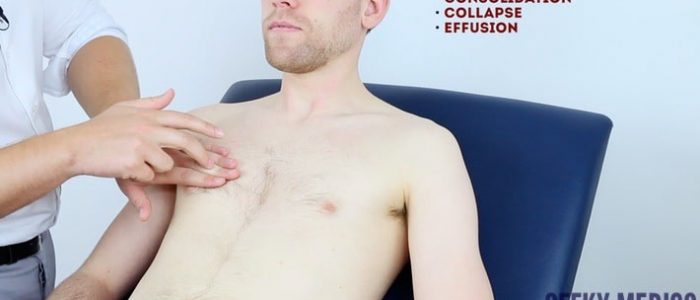
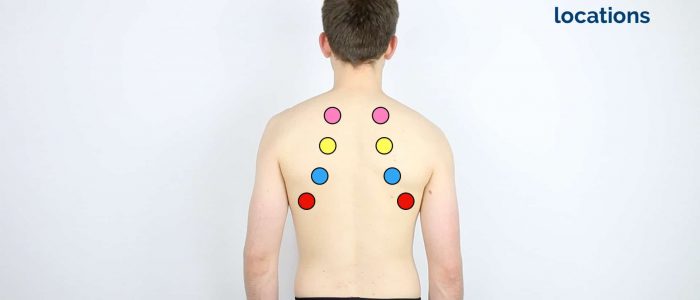
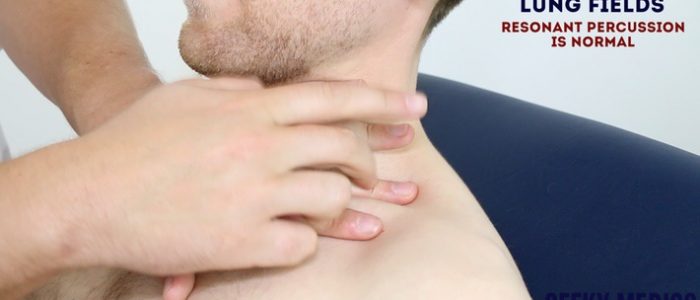
Percussão
a percussão do tórax envolve ouvir o volume e o tom das notas de percussão no peito para identificar a patologia subjacente. A técnica correta é essencial para gerar notas de percussão eficazes.
técnica de percussão
1. Coloque sua mão não dominante na parede torácica do paciente.
2. Posicione o dedo médio sobre a área que deseja percussar, firmemente pressionado contra a parede torácica.
3. Com o dedo médio da sua mão dominante, golpeie a falange média do dedo médio da sua mão não dominante usando um movimento oscilante do pulso.
4. O dedo marcante deve ser removido rapidamente, caso contrário, você pode abafar a nota de percussão resultante.
Áreas de percuss
Percuss as seguintes áreas do peito, comparando lado a lado como você progressos:
- Supraclavicular região: pulmão apices
- região Infraclavicular
- parede Anterior do tórax: percuss mais de 3-4 locais bilateralmente
- Axila
- Posterior da parede torácica: percuss mais de 3-4 locais bilateral, incluindo as bases pulmonares
Interpretação
pedregoso maçante percussão nota é indicativo de derrame pleural, que pode ocorrer em pacientes com sobrecarga de fluidos (por exemplo, doença renal terminal) ou síndrome nefrótica (hialbuminemia).
-
 Percuss os campos pulmonares
Percuss os campos pulmonares
Palpar
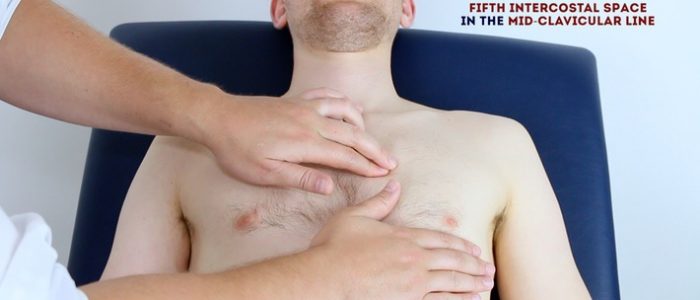
Apex bater
Palpar o ápice bater com os dedos colocados horizontalmente sobre o peito.
em indivíduos saudáveis, normalmente está localizado no 5º espaço intercostal na linha interclavicular média. Peça ao paciente para levantar o peito para permitir a palpação da área apropriada, se relevante.
o deslocamento da batida do ápice de sua localização usual pode ocorrer devido à hipertrofia ventricular.
-
 Palpar o ápice bater
Palpar o ápice bater
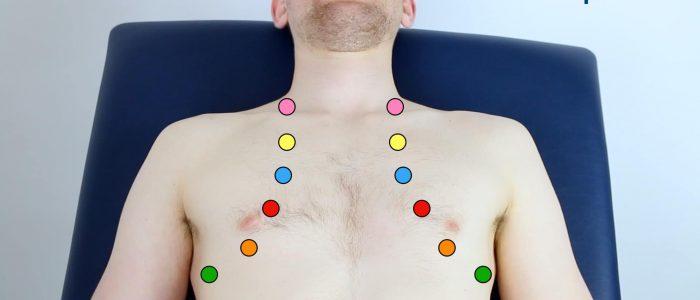
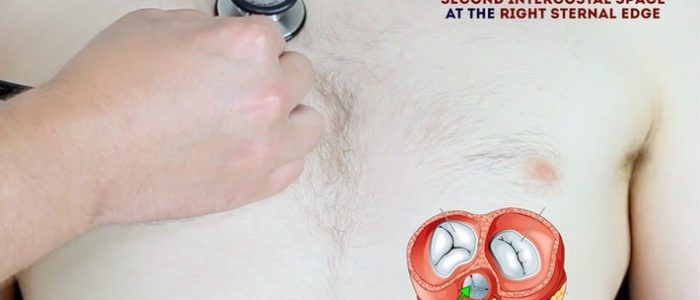
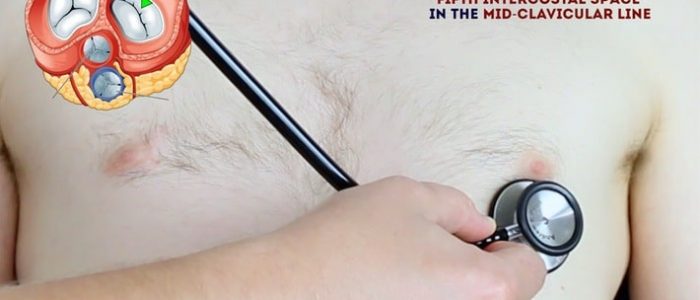
Auscultar o coração
Uma sistemática de rotina vai garantir que você se lembrar de todos os passos e ao mesmo tempo dar várias chances para ouvir cada área da válvula. Sua rotina deve evitar o excesso de repetição, enquanto cada etapa deve “construir” sobre as informações coletadas pelas etapas anteriores. Peça ao paciente para levantar o peito para permitir a ausculta da área apropriada, se relevante.
1. Palpar o pulso carotídeo para determinar o primeiro som do coração.
2. Auscultar ‘para cima’, através da válvula áreas usando o diafragma do estetoscópio, enquanto continua a palpar o pulso carotídeo:
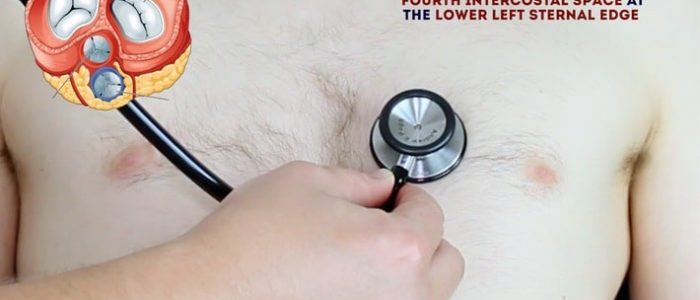
- válvula Mitral: 5º espaço intercostal na midclavicular linha.
- válvula tricúspide: 4º ou 5º espaço intercostal na borda esternal inferior esquerda.
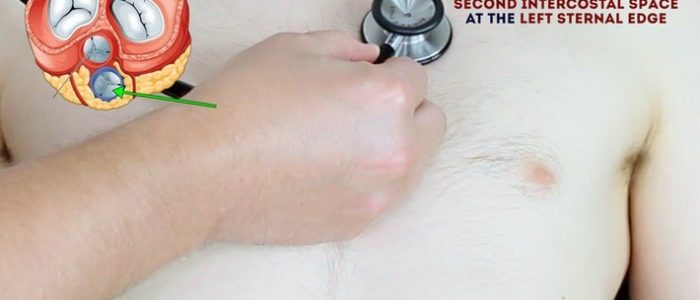
- válvula pulmonar: 2º espaço intercostal na borda esternal esquerda.
- válvula aórtica: 2º espaço intercostal na borda esternal direita.
3. Repita a ausculta nas quatro válvulas com o sino do estetoscópio.
interpretação
a presença de um ritmo galopante (sons cardíacos adicionais S3 e S4) está associada à insuficiência cardíaca.
um atrito pode ser observado na pericardite urêmica.
-
 Auscultar a válvula mitral
Auscultar a válvula mitral
Auscultar as bases pulmonares
Auscultar os campos pulmonares posteriormente:
- crepitações grosseiras são sugestivas de edema pulmonar (por exemplo, sobrecarga de líquido na doença renal em estágio terminal, hialbuminemia na síndrome nefrótica).
- a entrada de ar ausente e o embotamento pedregoso na percussão sugerem um derrame pleural subjacente.
-
 Auscultar a posterior campos pulmonares
Auscultar a posterior campos pulmonares
Abdômen
Posicionar o paciente deitado na cama, com os braços ao lado deles, e os pés uncrossed abdominal inspeção e palpação posterior.
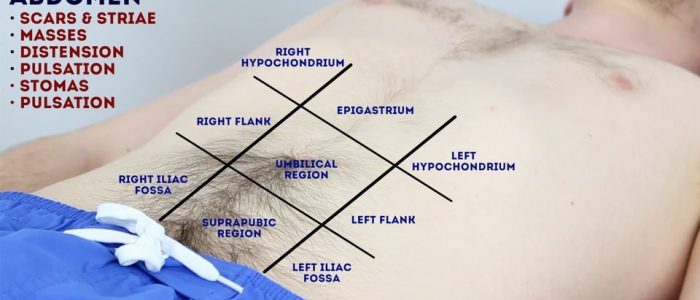
inspecione o abdômen do paciente em busca de sinais sugestivos de patologia renal:
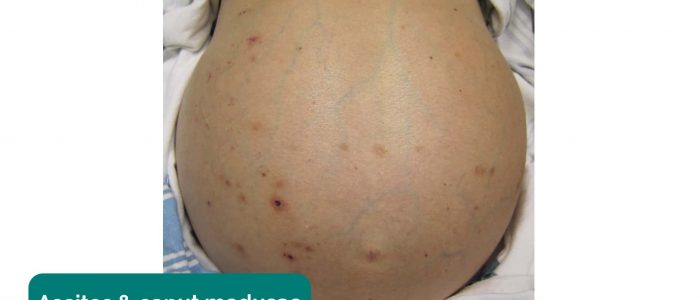
- cicatrizes: existem muitos tipos diferentes de cicatrizes abdominais que podem fornecer pistas sobre o histórico cirúrgico passado do paciente (veja abaixo os exemplos).Distensão Abdominal: pode ser causada por uma massa intrabdominal (por exemplo, rins policísticos), ascite (por exemplo, secundária à síndrome nefrótica) ou fluido de diálise peritoneal residente (procure um cateter de diálise periférico).
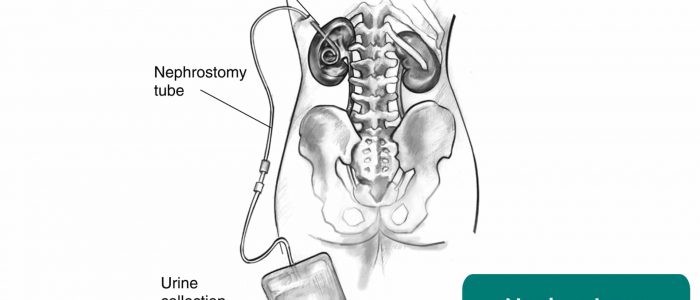
- tubo(s) de nefrostomia: um cateter inserido através da musculatura do flanco e na pelve renal, permitindo o desvio da drenagem urinária no contexto de obstrução (por exemplo, secundária à malignidade).
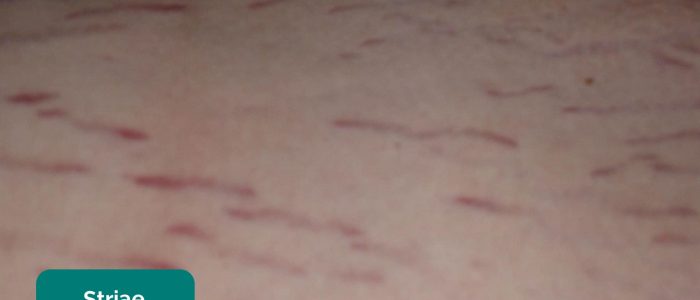
- estrias (estrias): causadas por ruptura durante o rápido crescimento ou alongamento excessivo da pele (por exemplo, ascite, malignidade intrabdominal, síndrome de Cushing, obesidade, gravidez).
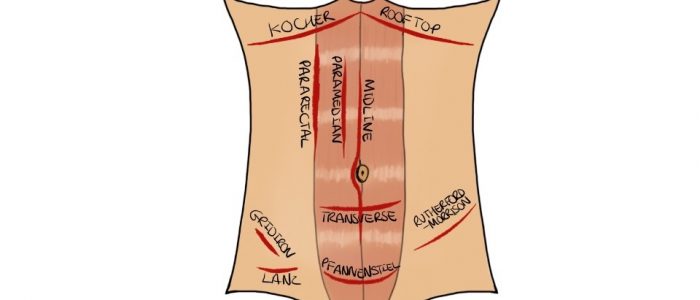
cicatrizes relevantes para patologia renal
- Rutherford-Morrison (‘hockey-stick’) cicatriz: sugestiva de um transplante renal anterior.
- cicatrizes fossas ilíacas bilaterais: sugestivas de um transplante simultâneo de pâncreas-rim (para um paciente com diabetes tipo 1).
- cicatriz Umbilical: sugestiva de inserção prévia de cateter de diálise peritoneal.
- cicatriz do flanco: sugestiva de nefrectomia anterior.
- marcas de lipodistrofia: causadas por injeção repetida de insulina em pacientes diabéticos.
-
 Inspecionar o abdômen
Inspecionar o abdômen
Preparação
Antes de iniciar a palpação abdominal:
- o paciente já deve estar posicionado deitado na cama.
- Pergunte ao paciente se ele está ciente de alguma área de dor abdominal (se presente, examine essas áreas por último).
- ajoelhe-se ao lado do paciente para realizar a palpação e observar seu rosto durante todo o exame para sinais de desconforto.
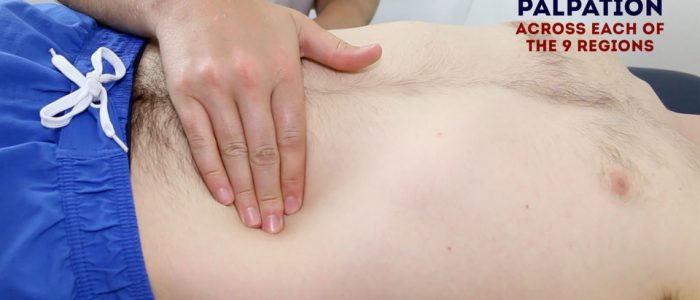
palpação leve do abdome
palpar levemente cada uma das nove regiões abdominais, avaliando sinais clínicos sugestivos de doença renal:
- ternura: observe a(s) Região (s) abdominal (s) envolvida (s) e a gravidade da dor.
- massas: massas grandes ou superficiais (por exemplo, hérnias) podem ser observadas à palpação leve.
palpação profunda do abdome
palpar cada uma das nove regiões abdominais novamente, desta vez aplicando maior pressão para identificar massas mais profundas. Avise o paciente que isso pode se sentir desconfortável e peça que ele informe se deseja que você pare. Você também deve monitorar cuidadosamente o rosto do paciente em busca de evidências de desconforto (pois eles podem não vocalizar isso).
se alguma massa for identificada durante a palpação profunda, avalie as seguintes características:
- localização: as massas renais são tipicamente palpáveis no flanco.
- tamanho e forma: avalie o tamanho e a forma aproximados da massa.Consistência: avalie a consistência da massa (por exemplo, rins policísticos aumentados podem ser irregulares em sua consistência).Mobilidade: as massas renais serão fixas e elas se moverão superiormente e inferiormente com a respiração.
-
 Executar luz palpação abdominal
Executar luz palpação abdominal
Votação rins
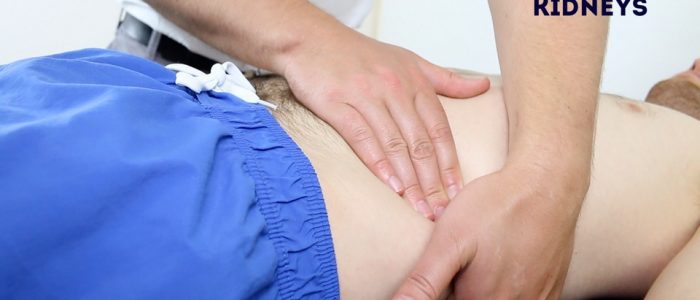
1. Coloque a mão esquerda atrás das costas do paciente, abaixo das costelas e embaixo do flanco direito.
2. Em seguida, coloque a mão direita na parede abdominal anterior logo abaixo da margem costal direita no flanco direito.
3. Empurre os dedos juntos, pressionando para cima com a mão esquerda e para baixo com a mão direita.
4. Peça ao paciente que respire fundo e, à medida que o fazem, sinta o pólo inferior do rim descendo entre os dedos. Este método bimanual de palpação renal é conhecido como votação.
5. Se um rim é ballotable, descreva seu tamanho e consistência.
6. Repita este processo no lado oposto para votar no rim esquerdo.
em indivíduos saudáveis, os rins geralmente não são ballotable, no entanto, em pacientes com baixo índice de massa corporal, o pólo inferior às vezes pode ser palpado durante a inspiração.
causas de rins aumentados
- rins bilateralmente aumentados e balotáveis podem ocorrer em doença renal policística ou amiloidose.
- um rim ballotable unilateralmente aumentado pode ser causado por um tumor renal.
-
 Votação os rins
Votação os rins
Percussão
Mudando o torpor
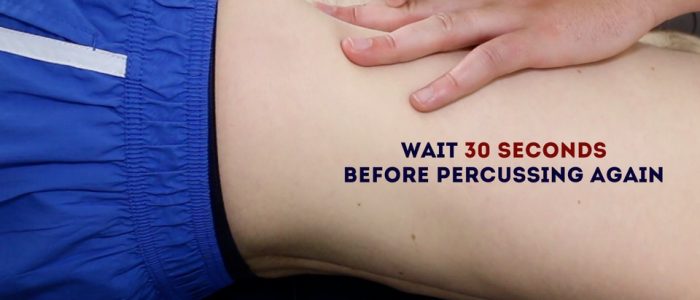
Percussão também pode ser utilizado para avaliar a presença de ascite, identificando mudança torpor:
1. Percuss da região umbilical para o flanco esquerdo do paciente. Se o embotamento for observado, isso pode sugerir a presença de líquido ascítico no flanco.
2. Enquanto mantém os dedos sobre a área em que a nota de percussão ficou opaca, peça ao paciente que role para o lado direito (em sua direção para obter estabilidade).
3. Mantenha o paciente do lado direito por 30 segundos e repita a percussão na mesma área.
4. Se a ascite estiver presente, a área que antes era monótona deve agora ser ressonante (ou seja, o embotamento mudou).
-
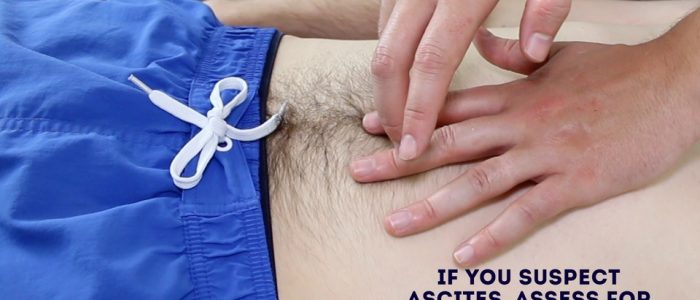 Avaliar para mudar o torpor
Avaliar para mudar o torpor
Ausculta
Ouvir ruído
Auscultar sobre as artérias renais para identificar vascular de ruído sugestivos de fluxo sangüíneo turbulento:
- Auscultar 1-2 cm superior ao umbigo e ligeiramente lateral à linha média em cada lado.
- um bruit neste local pode estar associado à estenose da artéria renal (uma possível causa de hipertensão e insuficiência renal).
-
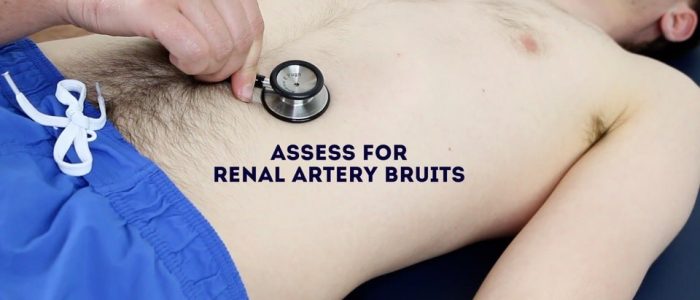 Auscultar de artéria renal de ruído
Auscultar de artéria renal de ruído
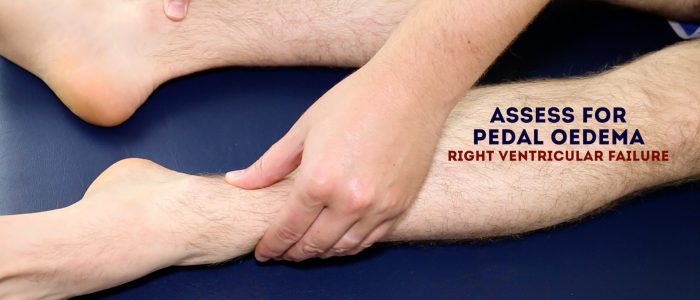
Periféricos e edema sacral
Avaliar o paciente a parte inferior das pernas e sacro provas de pitting edema, o que pode sugerir hypoalbuminaemia (e.g. doença renal em estágio final, síndrome nefrótica).
-
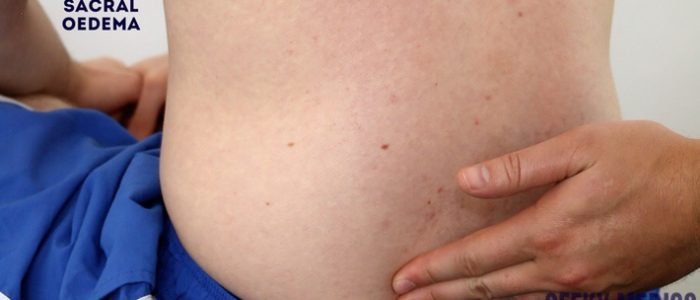 Avaliar edema sacral
Avaliar edema sacral
Para concluir este exame…
Explicar ao paciente que o exame está agora a terminar.
Agradeça ao paciente por seu tempo.
descarte o EPI adequadamente e lave as mãos.
resumir suas descobertas.
outras avaliações e investigações
- medição da pressão arterial: se ainda não for realizado (não execute no lado de uma fístula arteriovenosa).
- fundoscopia: para avaliar evidências de retinopatia (por exemplo, diabética, hipertensiva).
- Análise de urina: para rastrear a infecção do trato urinário e avaliar hematúria/proteinúria associada à doença glomerular.
- coleta de urina de 24 horas: avaliar vários compostos urinários e auxiliar no cálculo da relação proteína-creatinina e/ou albumina-creatinina.
- cultura de urina: se houver suspeita de infecção do trato urinário.
- U & Es: para avaliar a função renal.
- bicarbonato: para avaliar a evidência de acidemia.
- perfil ósseo: para avaliar os níveis de cálcio, fosfato e PTH (para rastrear hiperparatireoidismo secundário e terciário).
Revisores
Dr Ian Logan
Consultor de Nefrologista
o Dr. Paul Callan
Cardiologista Consultor
Mostrar referências
- James Heilman, MD. Adaptado por médicos Geeky. Pedal edema. Licença: CC BY-SA.
- Fythrion. Adaptado por médicos Geeky. Geada uraêmica. Licença: CC BY-SA.
- Shanelkalicharan. Adaptado por médicos Geeky. Máquina de hemodiálise. Licença: CC BY-SA.
- Blausen.com pessoal. Galeria médica de Blausen Medical 2014. Adaptado por médicos Geeky. Diálise Peritoneal. Licença: CC BY.
- James Heilman, MD. Adaptado por médicos Geeky. Palidez periférica. Licença: CC BY-SA.
- Michael. Adaptado por médicos Geeky. Gouty tophi das pontas dos dedos. Licença: CC BY 2.0.
- CHeitz. Adaptado por médicos Geeky. Koilonychia. Licença: CC BY 2.0.
- BrotherLongLegs. Adaptado por médicos Geeky. Leuconíquia. Licença: CC BY-SA.
- LynnMcCleary. Adaptado por médicos Geeky. As falas do Beau. Licença: CC BY-SA.
- Nickyay. Adaptado por médicos Geeky. As unhas da Lindsay. Licença: CC BY-SA.
- Pravdaz. Adaptado por médicos Geeky. AV fístula. Licença: CC BY-SA.
- James Heilman, MD. Adaptado por médicos Geeky. Carcinoma basocelular. Licença: CC BY.
- Klaus D. Peter, Gummersbach, Alemanha. Adaptado por médicos Geeky. Melanoma. Licença: CC BY 3.0 DE.
- Ozlem Celik, Mutlu Niyazoglu, Hikmet Soylu e Pinar Kadioglu. Adaptado por médicos Geeky. Cushingoid aparência facial. Licença: CC BY.
- Imrankabirhossain. Adaptado por médicos Geeky. Ceratopatia da banda. Licença: CC BY-SA.
- síndrome nefrótica. Adaptado por médicos Geeky. Licença: CC BY-SA.
- adaptado por médicos Geeky. Gengivite. Licença: CC BY-SA.
- Blausen.com pessoal. Galeria médica de Blausen Medical 2014. Adaptado por médicos Geeky. Cateter venoso Central. Licença: CC BY.
- James Heilman, MD. Adaptado por médicos Geeky. Ascite. Licenca: CC POR 3.0.
- PanaromicTiger. Adaptado por médicos Geeky. Estria. Licença: CC BY-SA.