en undersökning av njursystemet innebär att man letar efter kliniska ledtrådar och tecken relaterade till njursjukdom i slutstadiet (t.ex. fistel, dialyskateter, njurtransplantation), komplikationer med njursvikt (t. ex. vätskeöverbelastning, uremi), transplanterade immunsuppressionsbiverkningar (t. ex. tremor, striae, steroidfacier) och orsaker till njursjukdom (t. ex. diabetes, hypertoni, polycystisk njursjukdom).
denna OSSE-guide ger en allmän översikt över de potentiella tecken du kan identifiera hos en patient med njursjukdom. De vanligaste njurpatienterna du kommer att stöta på är de med polycystisk njursjukdom, en njurtransplantation och/eller njursjukdom i slutstadiet vid dialys.
- Inledning
- allmän inspektion
- kliniska tecken
- föremål och utrustning
- händer
- inspektion
- Nagelskyltar
- Asterixis (flapping tremor)
- hudturgor
- armar
- inspektera armarna
- Excoriation
- blåmärken
- hudskador
- arteriovenös fistel
- radiell puls
- blodtryck
- Ansikte
- allmänt
- hudfärg och hudskador
- Cushingoid ansiktsutseende
- hypertrichos
- hörapparat
- Ögon
- konjunktival pallor
- Bandkeratopati
- periorbitalt ödem
- mun
- Gingival hypertrofi
- uremisk fetor
- hals
- Mät JVP
- JVP-Tolkning
- andra saker att leta efter i nacken
- bröstkorg
- inspektion
- Excoriation
- blåmärken
- hudskador
- slagverk
- slagverksteknik
- områden att percuss
- Tolkning
- Palpate
- Apex beat
- auskultera hjärtat
- Tolkning
- auskultera lungbaserna
- buken
- ärr som är relevanta för njurpatologi
- förberedelse
- lätt palpation av buken
- djup palpation av buken
- rösta njurarna
- orsaker till förstorade njurar
- slagverk
- skiftande slöhet
- auskultation
- lyssna efter bruits
- perifert och sakralt ödem
- för att slutföra denna undersökning…
- ytterligare bedömningar och undersökningar
- granskare
- Dr Ian Logan
- Dr Paul Callan
Inledning
tvätta händerna och don PPE vid behov.
presentera dig själv för patienten inklusive ditt namn och din roll.
bekräfta patientens namn och födelsedatum.
förklara kortfattat vad undersökningen kommer att innebära med hjälp av patientvänligt språk.
få samtycke för att fortsätta med undersökningen.
justera sängens huvud till en vinkel på 45 kg och be patienten lägga sig på sängen.
exponera patientens buk tillräckligt för undersökningen från midjan och uppåt (Erbjud en filt för att tillåta exponering endast vid behov). Exponering av patientens underben kan också vara till hjälp för att bedöma perifert ödem.
fråga patienten om de har någon smärta innan du fortsätter med den kliniska undersökningen.
allmän inspektion
kliniska tecken
inspektera patienten från slutet av sängen medan du är i vila och letar efter kliniska tecken som tyder på underliggande patologi:
- minskad medvetenhetsnivå: kan vara en funktion av njursjukdom i slutstadiet.
- uppenbara ärr: kan ge ledtrådar angående tidigare bukoperation.
- blekhet: en blek hudfärg som kan tyda på underliggande anemi (t.ex. erytropoietinbrist).
- andnöd: kan bero på lungödem sekundärt till avancerad njursjukdom. Tachypnoea kan också bero på metabolisk acidos sekundär till njursvikt.
- ödem: uppträder vanligtvis som svullnad i lemmarna (t.ex. pedalödem) och buken (dvs. ascites). I samband med en undersökning av njursystemet kan Möjliga orsaker inkludera nefrotiskt syndrom och njursjukdom i slutstadiet (på grund av anuri).
- kakexi: pågående muskelförlust som inte är helt omvänd med näringstillskott. Kakexi är vanligtvis associerad med njursvikt i slutstadiet på grund av protein-energiavfall (PEW).
- uremisk hy: en gul färg på huden orsakad av uremi vid avancerad kronisk njursjukdom.
- Cushingoid utseende: i samband med en undersökning av njursystemet kan detta bero på användning av kortikosteroider med hög dos för immunsuppression av njurtransplantation eller glomerulonefrit.
föremål och utrustning
leta efter föremål eller utrustning på eller runt patienten som kan ge användbar inblick i deras medicinska historia och nuvarande kliniska status:
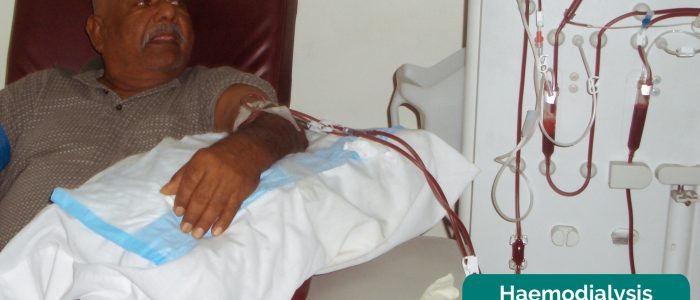
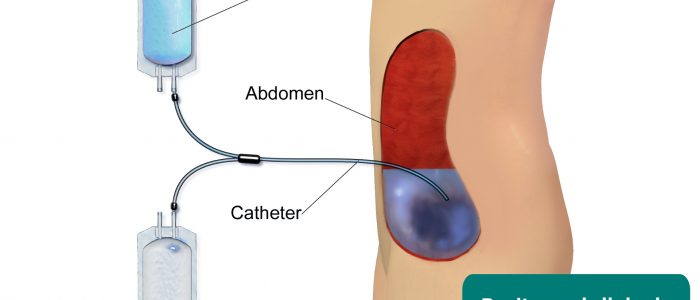
- medicinsk utrustning: exempel inkluderar kompletterande syre, intravenösa läkemedel, urinkatetrar, nefrostomiavlopp och hemodialys/peritonealdialysmaskiner.
- mobilitetshjälpmedel: föremål som rullstolar och gånghjälpmedel ger en indikation på patientens nuvarande mobilitetsstatus.
- vitala tecken: diagram på vilka vitala tecken registreras kommer att ge en indikation på patientens nuvarande kliniska status och hur deras fysiologiska parametrar har förändrats över tiden.
- vätskebalans: vätskebalansdiagram ger en indikation på patientens nuvarande vätskestatus som kan vara relevant om en patient verkar överbelastad eller uttorkad.
- recept: förskrivningsdiagram eller personliga recept kan ge användbar information om patientens senaste mediciner.
-
 allmän inspektion
allmän inspektion
händer
händerna kan ge massor av kliniskt relevant information och därför a fokuserad, strukturerad bedömning är avgörande.
inspektion
inspektera händerna för något av följande tecken:
- blekhet: indikerar underliggande anemi (t.ex. erytropoietinbrist).
- Fingerprickmärken: sekundärt till upprepade kapillärblodglukostester hos patienter med diabetes.
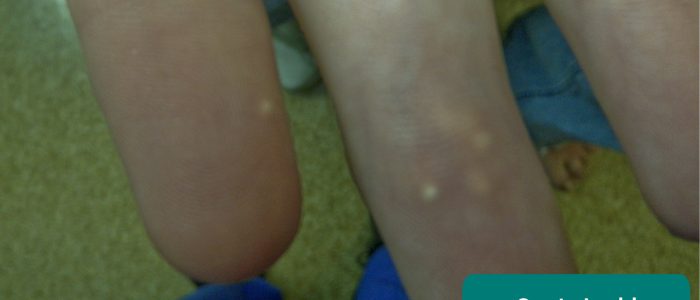
- Gouty tophi: nodulära massor av mononatriumuratkristaller avsatta i kroppens mjuka vävnader, vanliga vid avancerad kronisk njursjukdom.
- Tremor: kan orsakas av immunsuppressiva läkemedel som ciklosporin hos njurtransplanterade patienter.
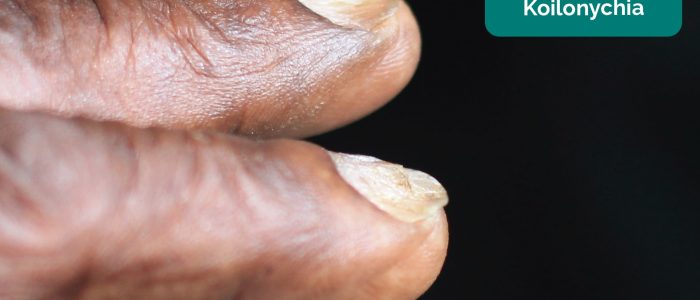
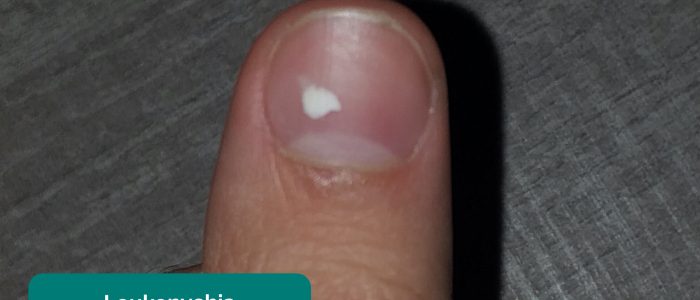
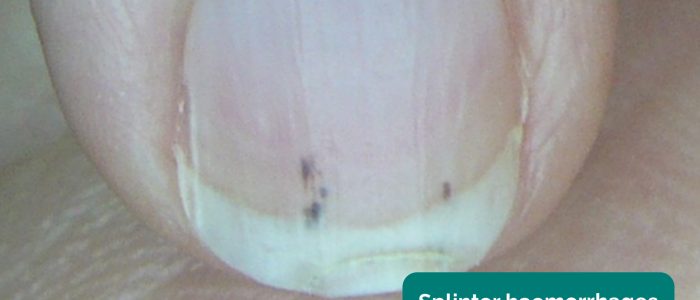
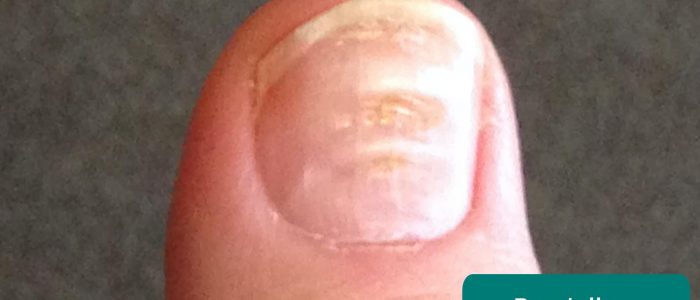
Nagelskyltar
inspektera naglarna för något av följande tecken:
- Koilonychia: skedformade naglar, associerade med järnbristanemi (t.ex. erytropoietinbrist).
- Leukonychia: blekning av nagelbädden, associerad med hypoalbuminemi (t.ex. njursjukdom i slutstadiet, nefrotiskt syndrom).
- splinterblödningar: en longitudinell, rödbrun blödning under en spik som ser ut som en träsplinter. Orsaker inkluderar lokalt trauma, infektiv endokardit (t.ex. dialyskateterassocierade infektioner), sepsis, vaskulit och psoriasis nagelsjukdom.
- Beaus linjer: en eller flera påtagliga tvärgående åsar i nagelplattan som sträcker sig över nageln associerad, i vissa fall, med undernäring och systemisk sjukdom.
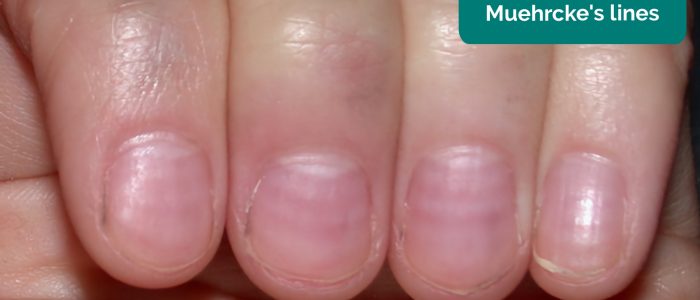
- Muehrkes linjer: ett eller flera bleka tvärgående band (inte palpabla som Beaus linjer) sträcker sig hela vägen över nageln associerad med hypoalbuminemi.
- Lindsays halv och halv naglar: vit missfärgning av den proximala delen av nageln och röd / brun missfärgning av den distala delen med en skarp avgränsningslinje mellan halvorna. Vanligt förekommande hos hemodialyspatienter.
-
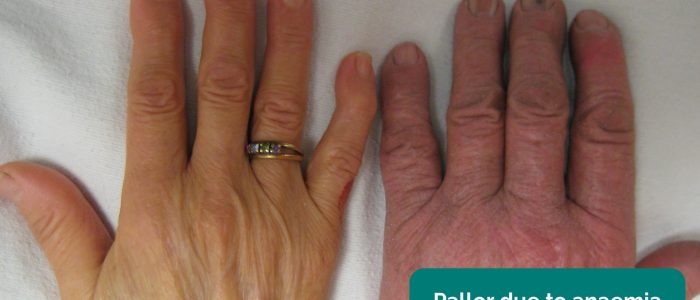 perifer blekhet 5
perifer blekhet 5
Asterixis (flapping tremor)
Asterixis (även känd som ’flapping tremor’) är en typ av negativ myoklonus som kännetecknas av oregelbundna bortfall av hållning som orsakar en flappande rörelse i händerna. I samband med en undersökning av njursystemet är den mest sannolika bakomliggande orsaken uremi sekundär till njursvikt. CO2 retention sekundär till typ 2 andningsfel och hyperammonemi sekundär till leversvikt är också orsaker till asterixis.
för att bedöma för asterixis:
1. Be patienten att sträcka ut armarna framför dem.
2. Be dem sedan att kuka händerna bakåt vid handleden och hålla positionen i 30 sekunder.
3. Observera för bevis på asterixis under denna tidsperiod.
hudturgor
Bedöm hudturgor genom att försiktigt klämma i en hudveck (detta kan göras på baksidan av handen), hålla i några sekunder och sedan släppa huden. Välhydrerad hud bör springa tillbaka till sin tidigare position omedelbart, medan uttorkad hud långsamt återgår till normal (känd som minskad hudturgor).
bedömning av hudturgor är användbar som en del av en övergripande bedömning av hydrering.
-
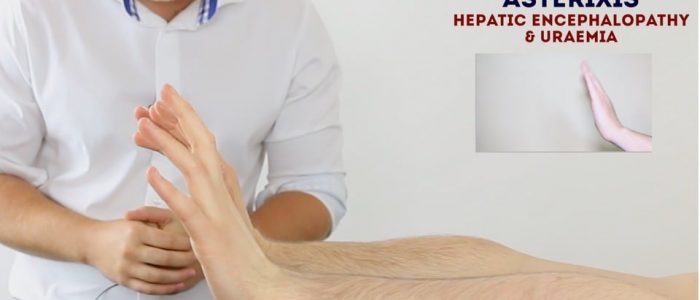 Asterixis
Asterixis
armar
inspektera armarna
Excoriation
Excoriation kan indikera pruritis sekundärt till uremi (t.ex. njursjukdom i slutstadiet).
blåmärken
blåmärken kan bero på överdriven kortikosteroidanvändning (t.ex. immunsuppression i samband med njurtransplantation) eller trombocytdysfunktion sekundär till uremi.
hudskador
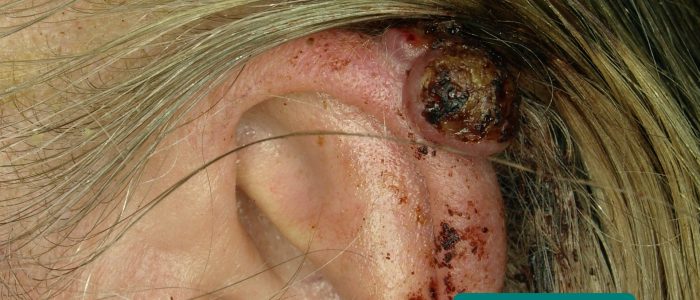
inspektera för uppenbara vårtor eller hudcancer som kan associeras med immunsuppression (t.ex. njurtransplanterade patienter).
arteriovenös fistel
inspektera för en arteriovenös (AV) fistel i handleden (radio-cephalic fistel) och antecubital fossa (brachio-cephalic eller brachio-basilic fistel) eller närvaron av ett syntetiskt PTFE-transplantat i antecubital fossa (nu vanligt vid hemodialys). Om en av-fistel är närvarande indikerar det att patienten får hemodialys.
synliga nålmärken över av-fisteln indikerar ny användning.
palpera av-fisteln för en spänning och auskultera för en bruit (båda frånvarande om fisteln tromboseras eller kirurgiskt ligeras, såsom efter njurtransplantation).
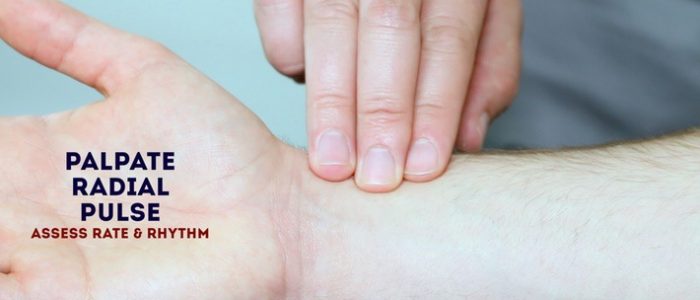
radiell puls
palpera patientens radiella puls, belägen vid den radiella sidan av handleden, med spetsarna på pekfingret och långfingrarna i längdriktningen under artärens gång.
när du har hittat den radiella pulsen, bedöma hastigheten och rytmen.
blodtryck
erbjudande att mäta patientens blodtryck:
- blodtrycket bör inte utföras på sidan av en av-fistel om det finns.
- orsaker till hypertoni kan inkludera kronisk njursjukdom, njurtransplantatavstötning, kortikosteroidanvändning och takrolimus eller ciklosporin användning för njurtransplantation immunsuppression.
- sällan kan pulsus paradoxus (förändring i BP >10 mmHg under andning) uppstå på grund av uremisk hjärttamponad (associerad med lågt jugulärt venetryck).
- se vår blodtrycksmätningsguide för mer information.
-
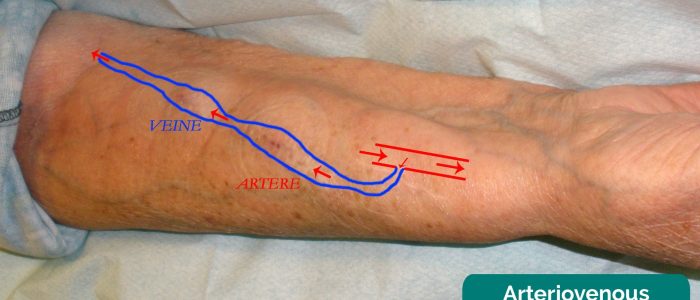 arteriovenös fistel 11
arteriovenös fistel 11
Ansikte
allmänt
hudfärg och hudskador
kontrollera patientens hud och notera eventuella hudskador:
- gulaktig hud (även känd som en uremisk hud): associerad med kroniskt njursvikt.
- uremisk frost: kristalliserade ureaavlagringar som finns på huden hos patienter med kronisk njursjukdom som är kroniskt uremiska.
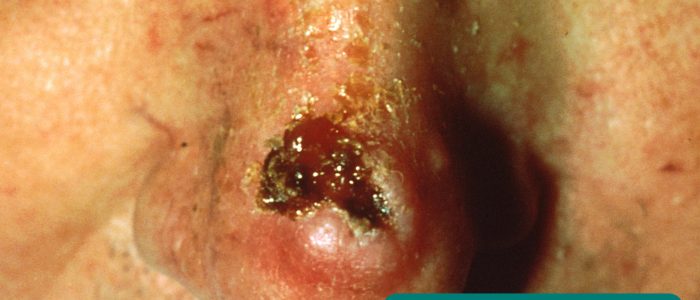
- hudskador: kan utvecklas sekundärt till immunsuppression (t.ex. skivepitelcancer, basalcellscancer, herpetisk gingivostomatit).
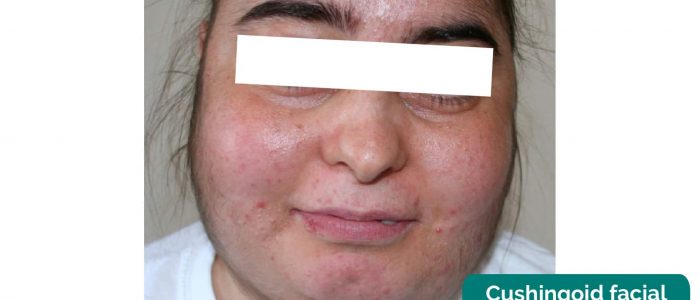
Cushingoid ansiktsutseende
inspektera patientens ansikte för cushingoidfunktioner (dvs. ett månformat utseende) orsakat av behandling med högdos kortikosteroider (t.ex. immunsuppression av njurtransplantation, behandling av glomerulonefrit).
hypertrichos
hypertrichos avser överdriven >hårväxt utöver det normala för ålder, kön och ras för en individ. Hypertrichos är en bieffekt av ciklosporin behandling för njurtransplantation immunsuppression.
hörapparat
om patienten bär en hörapparat, överväga Alport syndrom. Alports syndrom är en genetisk sjukdom som kännetecknas av glomerulonefrit, njursjukdom i slutstadiet och hörselnedsättning.
Ögon
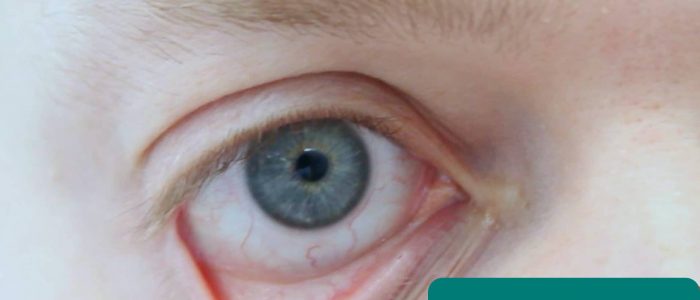
konjunktival pallor
be patienten att försiktigt dra ner det nedre ögonlocket så att du kan inspektera konjunktiva för blekhet som indikerar anemi.
anemi är vanligt hos patienter med kronisk njursvikt på grund av erytropoietisk brist.
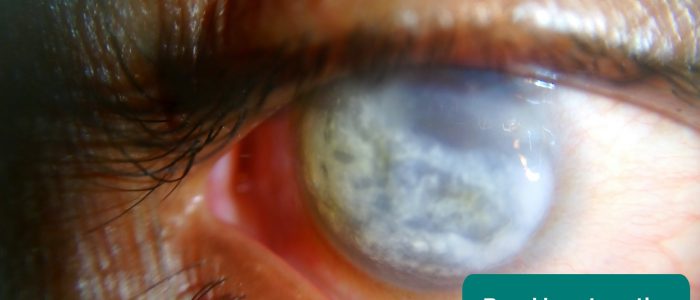
Bandkeratopati
Bandkeratopati är en hornhinnesjukdom orsakad av avsättning av kalcium i den centrala hornhinnan. Symtom inkluderar ögonsmärta och minskad synskärpa.
Bandkeratopati har ett brett spektrum av orsaker, men i samband med en undersökning av njursystemet är kronisk hyperkalcemi den mest troliga orsaken.
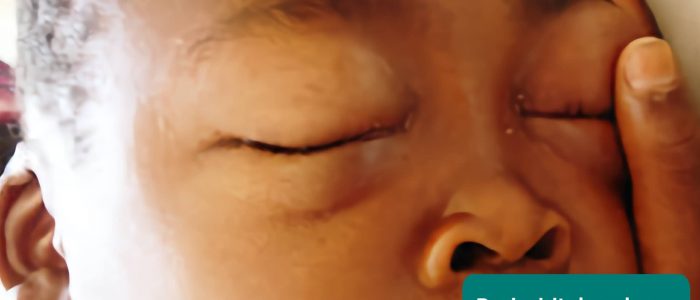
periorbitalt ödem
periorbitalt ödem (svullnad runt ögonen) är ett vanligt kliniskt kännetecken för nefrotiskt syndrom.
mun
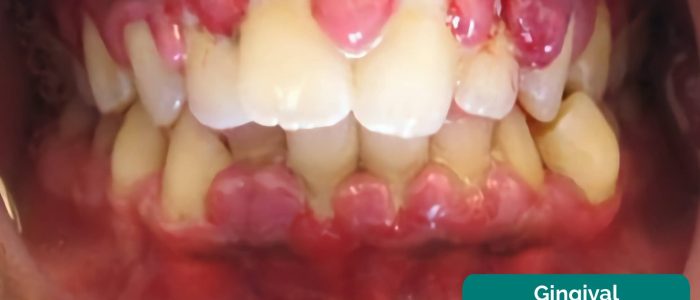
Gingival hypertrofi
Gingival hypertrofi är en ökning av tandköttets storlek som kan orsakas av tandköttssjukdom samt vissa mediciner som ciklosporin.
uremisk fetor
uremisk fetor är en urinliknande (dvs. ammoniak) lukt av andningen typiskt associerad med njursjukdom i slutstadiet.
-
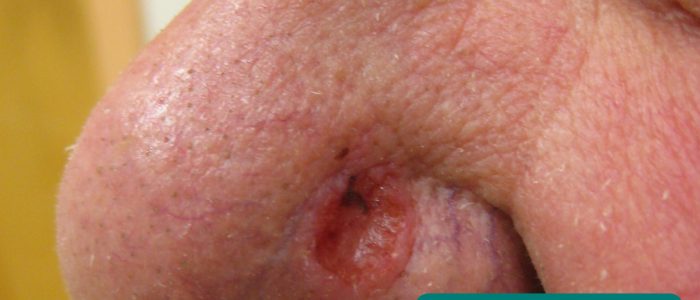 Basal cell carcinoma 12
Basal cell carcinoma 12
hals
jugulärt venetryck (JVP) ger ett indirekt mått på centralt venetryck. Detta är möjligt eftersom den inre halsvenen (IJV) ansluter till det högra atriumet utan några mellanliggande ventiler, vilket resulterar i en kontinuerlig blodkolonn. Närvaron av denna kontinuerliga kolonn av blod innebär att förändringar i höger förmakstryck återspeglas i IJV (t. ex. upphöjt höger förmakstryck resulterar i distension av IJV).
IJV löper mellan den mediala änden av nyckelbenet och öronloben, under den mediala aspekten av sternocleidomastoid, vilket gör det svårt att visualisera (dess dubbla vågformspulsering är emellertid ibland synlig på grund av överföring genom sternocleidomastoidmuskeln).
på grund av oförmågan att enkelt visualisera IJV är det frestande att använda den externa jugularvenen (EJV) som en proxy för bedömning av centralt venetryck under klinisk bedömning. Men eftersom EJV typiskt grenar sig i rätt vinkel från subklavianvenen (till skillnad från IJV som sitter i en rak linje ovanför höger atrium) är det en mindre tillförlitlig indikator på centralt venetryck.
se vår guide till jugulärt venöst tryck (JVP) för mer information.
Mät JVP
1. Placera patienten i en semi-liggande position (vid 45 kcal).
2. Be patienten att vända huvudet något till vänster.
3. Inspektera för bevis på IJV, som löper mellan den mediala änden av nyckelbenet och öronloben, under den mediala aspekten av sternocleidomastoid (det kan vara synligt mellan strax ovanför nyckelbenet mellan sternala och klavikulära huvuden på sternocleidomastoid. IJV har en dubbel vågformspulsering, vilket hjälper till att skilja den från pulseringen av den yttre halspulsådern.
4. Mät JVP genom att bedöma det vertikala avståndet mellan sternvinkeln och toppen av pulseringspunkten för IJV (hos friska individer bör detta inte vara större än 3 cm).
JVP-Tolkning
en förhöjd JVP indikerar ökat centralt venetryck sekundärt till vätskeöverbelastning. Patienter med njursjukdom i slutstadiet blir anuriska och utvecklar ofta vätskeöverbelastning, vilket resulterar i en upphöjd JVP.
andra saker att leta efter i nacken
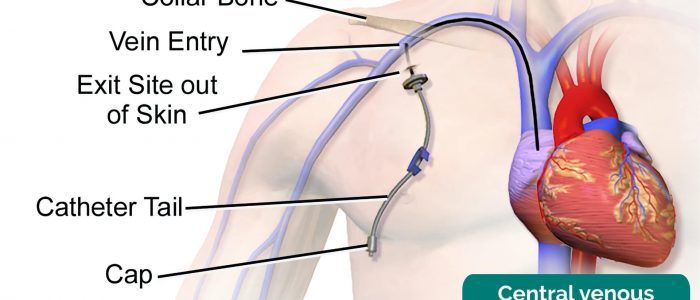
inspektera för närvaron av en inneboende dialyskateter vid basen av nacken eller på den främre delen av bröstväggen (notera också eventuella ärr på dessa platser som tyder på tidigare dialyskateterinsättning).
inspektera för ett litet horisontellt ärr vid basen av nacken som tyder på en tidigare parathyroidektomi (utförd för renal hyperparathyroidism).
-
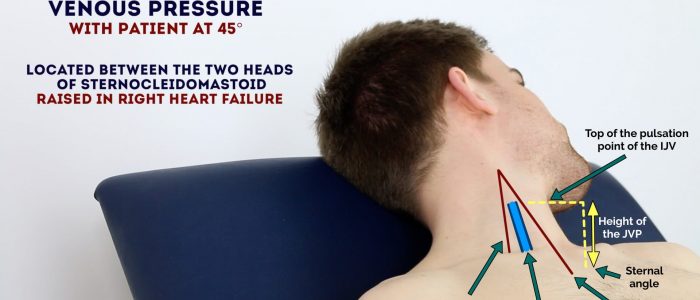 utvärdera JVP
utvärdera JVP
bröstkorg
inspektion
Excoriation
Excoriation kan indikera pruritis sekundärt till uremi (t.ex. njursjukdom i slutstadiet).
blåmärken
blåmärken kan bero på överdriven kortikosteroidanvändning (t.ex. immunsuppression i samband med njurtransplantation) eller trombocytdysfunktion sekundär till uremi.
hudskador
inspektera för uppenbara vårtor eller hudcancer som kan associeras med immunsuppression (t.ex. njurtransplanterade patienter).
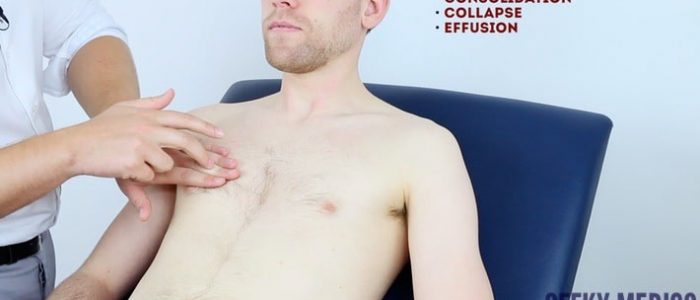
slagverk
slagverk i bröstet innebär att lyssna på volymen och tonhöjden av slagverk över bröstet för att identifiera underliggande patologi. Korrekt teknik är avgörande för att generera effektiva slagverk.
slagverksteknik
1. Placera din icke-dominerande hand på patientens bröstvägg.
2. Placera långfingret över det område du vill percussa, tryck hårt mot bröstväggen.
3. Med din dominerande handens långfinger, slå den mellersta falangen på din icke-dominerande handens långfinger med en svängande rörelse i handleden.
4. Det slående fingret ska tas bort snabbt, annars kan du dämpa den resulterande slagverksanteckningen.
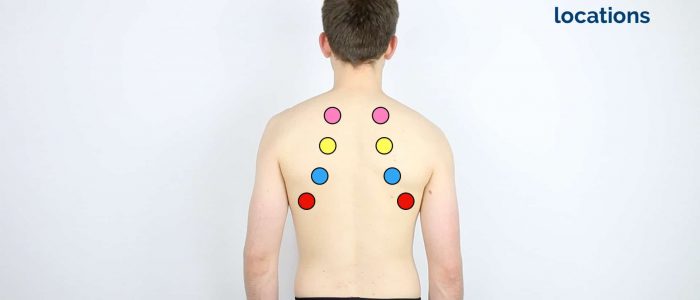
områden att percuss
Percuss följande områden i bröstet, jämföra sida till sida som du framsteg:
- supraklavikulära regionen: lung apices
- Infraklavikulära regionen
- främre bröstväggen: percuss över 3-4 platser bilateralt
- Axilla
- bakre bröstväggen: percuss över 3-4 platser bilateralt inklusive lungbaser
Tolkning
en stenig tråkig slagverksanteckning indikerar pleural effusion som kan förekomma hos patienter med vätskeöverbelastning (t. ex. njursjukdom i slutstadiet) eller nefrotiskt syndrom (hypoalbuminemi).
-
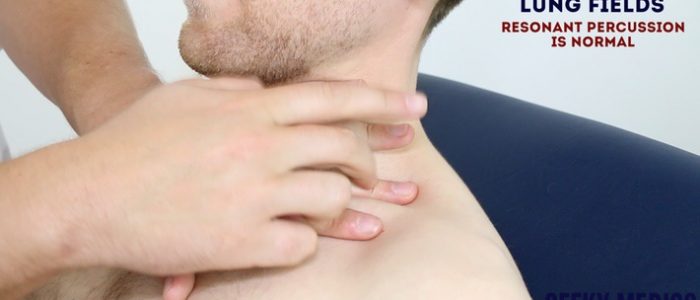 Percuss lungfälten
Percuss lungfälten
Palpate
Apex beat
Palpate apex beat med fingrarna placerade horisontellt över bröstet.
hos friska individer ligger det vanligtvis i 5: e interkostalrummet i midklavikulärlinjen. Be patienten att lyfta bröstet för att möjliggöra palpation av lämpligt område om det är relevant.
förskjutning av toppslaget från dess vanliga plats kan uppstå på grund av ventrikulär hypertrofi.
-
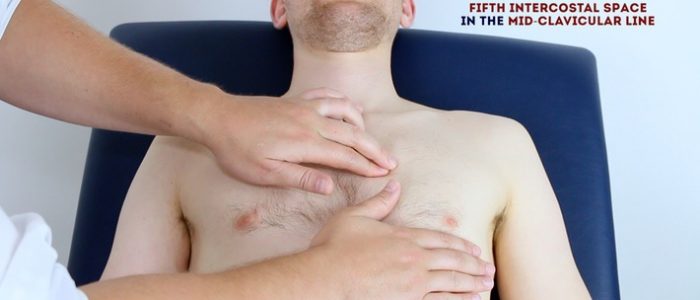 Palpate apex beat
Palpate apex beat
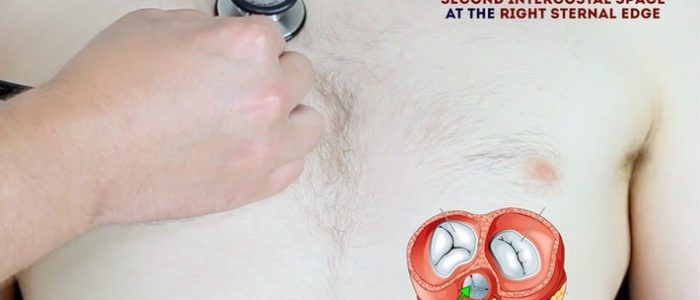
auskultera hjärtat
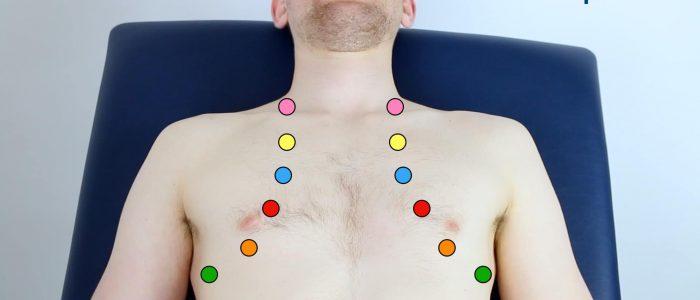
en systematisk rutin kommer att se till att du kommer ihåg alla steg samtidigt som du ger dig flera chanser att lyssna på varje ventilområde. Din rutin bör undvika överdriven upprepning medan varje steg bör ’bygga’ på den information som samlats in av de tidigare stegen. Be patienten att lyfta bröstet för att möjliggöra auskultation av lämpligt område om det är relevant.
1. Palpera Halspulsen för att bestämma det första hjärtljudet.
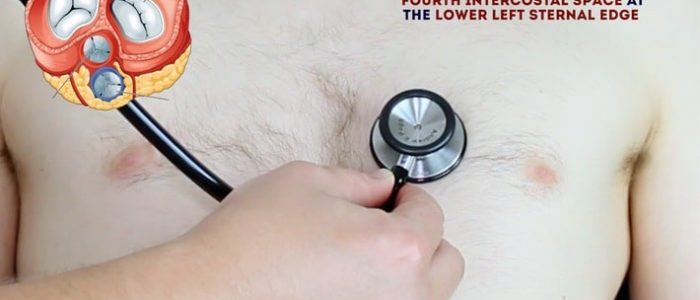
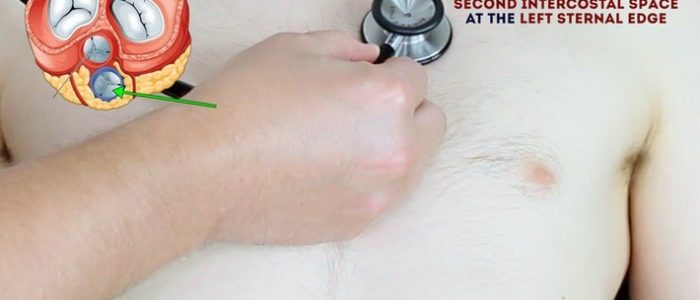
2. Auskultera ’uppåt’ genom ventilområdena med hjälp av stetoskopets membran medan du fortsätter att palpera Halspulsen:
- mitralventil: 5: e interkostalrummet i midklavikulärlinjen.
- tricuspidventil: 4: e eller 5: e interkostalrummet i nedre vänstra sternalkanten.
- lungventil: 2: a interkostalrummet vid vänster sternalkant.
- aortaklaffen: 2: a interkostalrummet vid den högra sternala kanten.
3. Upprepa auskultation över de fyra ventilerna med stetoskopets klocka.
Tolkning
närvaron av en galopprytm (ytterligare S3-och S4-hjärtljud) är associerad med hjärtsvikt.
en friktionsgnugga kan noteras vid uremisk perikardit.
-
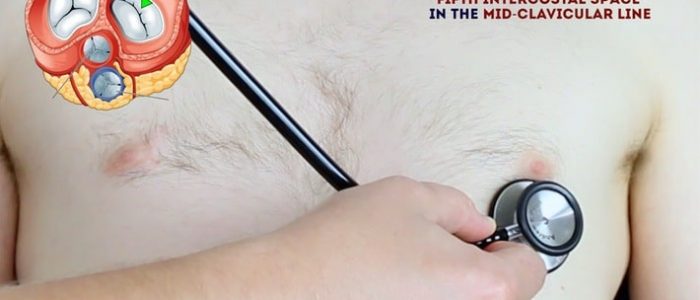 auskultera mitralisklaffen
auskultera mitralisklaffen
auskultera lungbaserna
auskultera lungfälten bakåt:
- grova sprickor tyder på lungödem (t.ex. vätskeöverbelastning vid njursjukdom i slutstadiet, hypoalbuminemi vid nefrotiskt syndrom).
- frånvarande Luftinträde och stenig slöhet på slagverk tyder på en underliggande pleural effusion.
-
 auskultera de bakre lungfälten
auskultera de bakre lungfälten
buken
placera patienten liggande platt på sängen, med armarna vid sidorna och benen korsade för bukinspektion och efterföljande palpation.
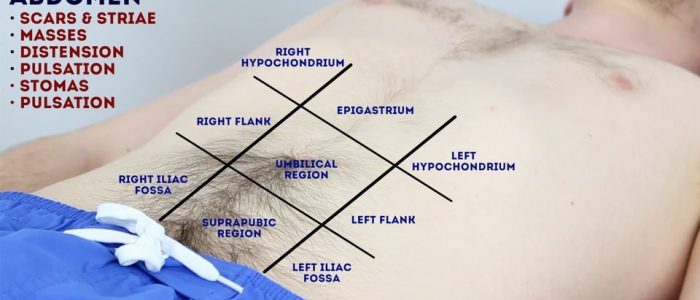
inspektera patientens buk för tecken som tyder på njurpatologi:
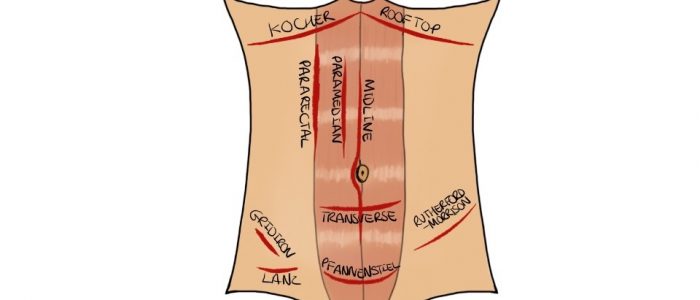
- ärr: det finns många olika typer av bukärr som kan ge ledtrådar till patientens tidigare kirurgiska historia (se nedan för exempel).
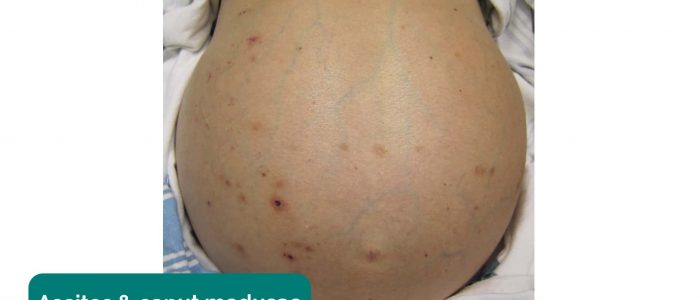
- bukdistension: kan orsakas av en intrabdominal massa (t.ex. polycystiska njurar), ascites (t. ex. sekundär till nefrotiskt syndrom) eller inneboende peritoneal dialysvätska (leta efter en perifer dialyskateter).
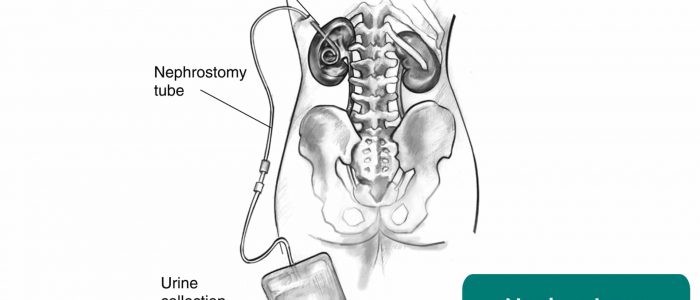
- nefrostomi-rör: en kateter införd genom flankmuskulaturen och in i njurbäckenet som möjliggör avledning av urindränering i samband med obstruktion (t.ex. sekundär till malignitet).
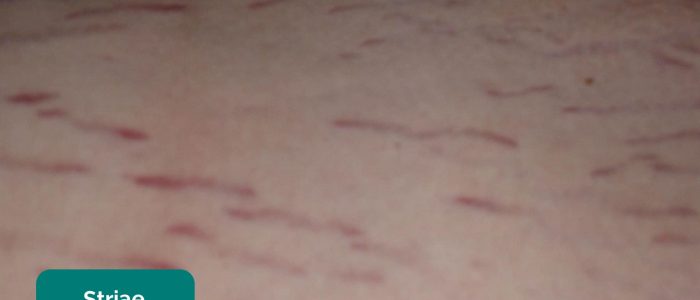
- Striae (streckmärken): orsakad av rivning under snabb tillväxt eller översträckning av huden (t.ex. ascites, intrabdominal malignitet, Cushings syndrom, fetma, graviditet).
ärr som är relevanta för njurpatologi
- Rutherford-Morrison (’hockey-stick’) ärr: tyder på en tidigare njurtransplantation.
- bilaterala iliac fossae ärr: tyder på en samtidig bukspottkörtel-njurtransplantation (för en patient med typ 1-diabetes).
- Navelärr: tyder på tidigare peritonealdialyskateterinsättning.
- Flank ärr: tyder på en tidigare nefrektomi.
- Lipodystrofimärken: orsakad av upprepad insulininjektion hos diabetespatienter.
-
 inspektera buken
inspektera buken
förberedelse
innan du börjar abdominal palpation:
- patienten bör redan placeras liggande på sängen.
- fråga patienten om de är medvetna om några områden med buksmärta (om de finns, undersök dessa områden sist).
- knä bredvid patienten för att utföra palpation och observera ansiktet under hela undersökningen för tecken på obehag.
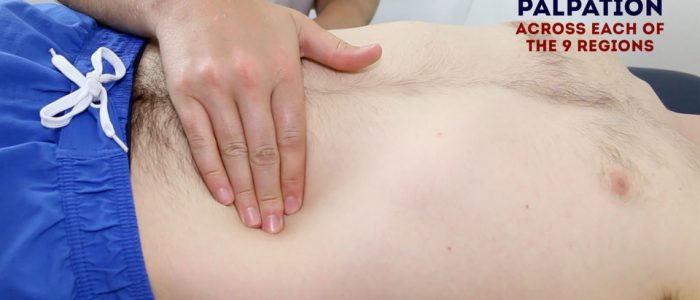
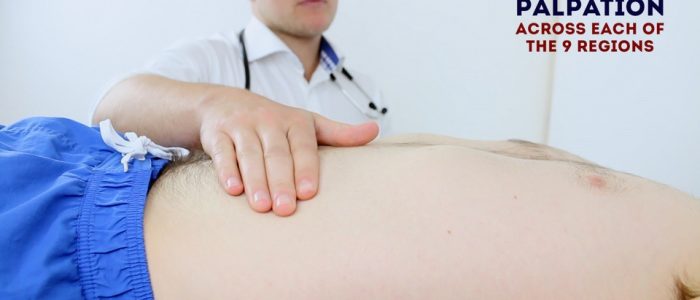
lätt palpation av buken
lätt palpera var och en av de nio bukregionerna, bedöma för kliniska tecken som tyder på njursjukdom:
- ömhet: notera bukregionen (er) inblandade och svårighetsgraden av smärtan.
- massor: stora eller ytliga massor (t.ex. bråck) kan noteras vid lätt palpation.
djup palpation av buken
palpera var och en av de nio bukregionerna igen, den här gången applicerar större tryck för att identifiera djupare massor. Varna patienten detta kan känna sig obekväm och be dem att låta dig veta om de vill att du ska sluta. Du bör också noggrant övervaka patientens ansikte för tecken på obehag (eftersom de kanske inte vocalise detta).
om några massor identifieras under djup palpation, bedöma följande egenskaper:
- plats: njurmassor är vanligtvis palpabla i flanken.
- storlek och form: bedöma massans ungefärliga storlek och form.
- konsistens: bedöma massans konsistens (t.ex. förstorade polycystiska njurar kan vara oregelbundna i sin konsistens).
- rörlighet: njurmassor kommer att fixas och de kommer att röra sig överlägset och underlägset med andning.
-
 utför lätt abdominal palpation
utför lätt abdominal palpation
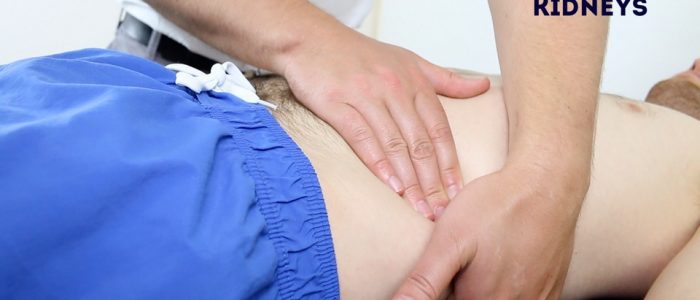
rösta njurarna
1. Placera din vänstra hand bakom patientens rygg, under revbenen och under höger flank.
2. Placera sedan din högra hand på den främre bukväggen strax under höger kantmarginal i höger flank.
3. Tryck ihop fingrarna, tryck uppåt med vänster hand och nedåt med höger hand.
4. Be patienten att ta ett djupt andetag och när de gör detta känner för den nedre polen av njuren rör sig ner mellan fingrarna. Denna bimanuella metod för njurpalpation är känd som omröstning.
5. Om en njure är omröstbar, beskriv dess storlek och konsistens.
6. Upprepa denna process på motsatt sida för att rösta vänster njure.
hos friska individer är njurarna vanligtvis inte röstbara, men hos patienter med lågt kroppsmassindex kan den underlägsna Polen ibland palperas under inspiration.
orsaker till förstorade njurar
- bilateralt förstorade, röstbara njurar kan förekomma vid polycystisk njursjukdom eller amyloidos.
- en unilateralt förstorad, röstbar njure kan orsakas av en njurtumör.
-
 rösta njurarna
rösta njurarna
slagverk
skiftande slöhet
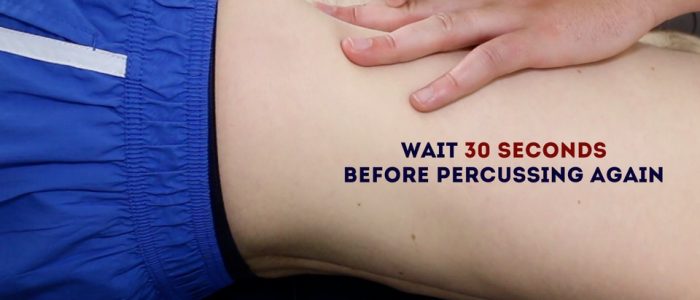
slagverk kan också användas för att bedöma förekomsten av ascites genom att identifiera skiftande slöhet:
1. Percuss från navelområdet till patientens vänstra flank. Om slöhet noteras kan detta föreslå närvaron av ascitisk vätska i flanken.
2. Samtidigt hålla fingrarna över det område där slagverk anteckningen blev tråkig, be patienten att rulla på sin högra sida (mot dig för stabilitet).
3. Håll patienten på sin högra sida i 30 sekunder och upprepa sedan slagverk över samma område.
4. Om ascites är närvarande, bör det område som tidigare var tråkigt nu vara resonant (dvs. tråkigheten har skiftat).
-
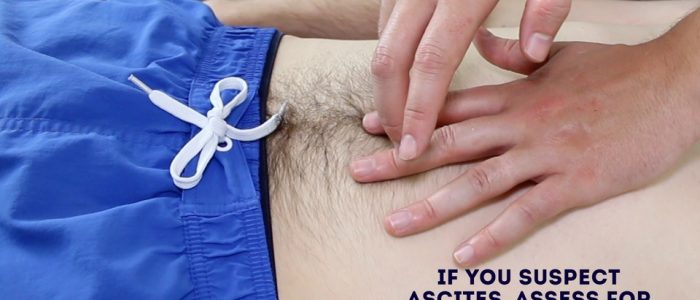 bedöma för skiftande slöhet
bedöma för skiftande slöhet
auskultation
lyssna efter bruits
auskultera över njurartärerna för att identifiera vaskulära bruits som tyder på turbulent blodflöde:
- auskultera 1-2 cm överlägsen navelsträngen och något lateralt mot mittlinjen på varje sida.
- en bruit på denna plats kan vara associerad med njurartärstenos (en möjlig orsak till hypertoni och njursvikt).
-
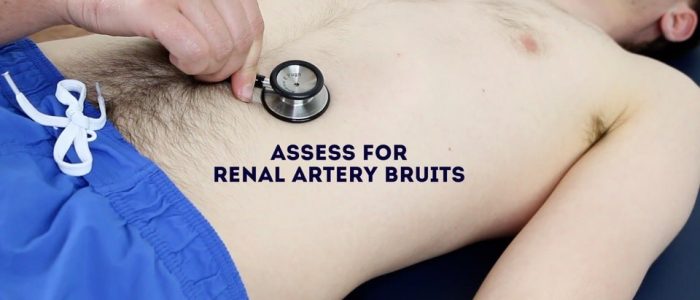 Auskultat för njurartär bruits
Auskultat för njurartär bruits
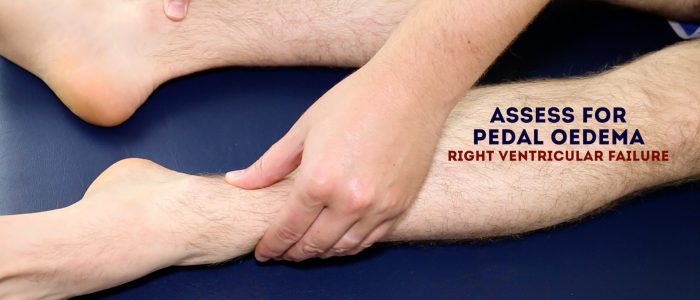
perifert och sakralt ödem
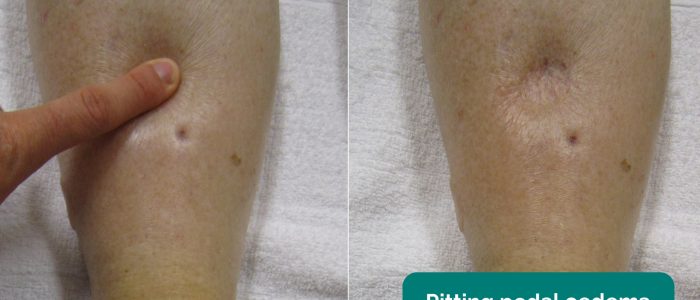
Bedöm patientens underben och korsben som tyder på pittingödem, vilket kan tyda på hypoalbuminemi (t.ex. njursjukdom i slutstadiet, nefrotiskt syndrom).
-
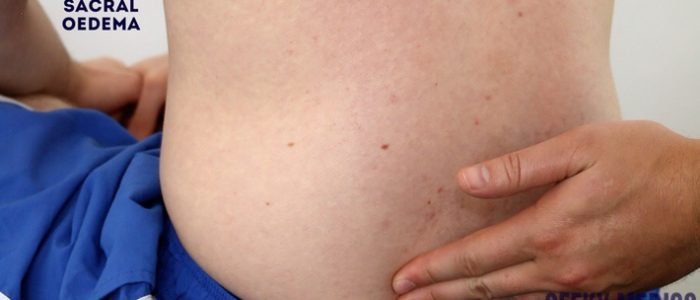 Bedöm sakral ödem
Bedöm sakral ödem
för att slutföra denna undersökning…
förklara för patienten att undersökningen nu är klar.
tacka patienten för sin tid.
kassera personlig skyddsutrustning på lämpligt sätt och tvätta händerna.
sammanfatta dina resultat.
ytterligare bedömningar och undersökningar
- blodtrycksmätning: om det inte redan utförts (utför inte på sidan av en arteriovenös fistel).
- Fundoskopi: att bedöma för tecken på retinopati (t.ex. diabetiker, hypertensiv).
- urinanalys: för screening för urinvägsinfektion och för att bedöma hematuri/proteinuri som är associerad med glomerulär sjukdom.
- 24-timmars urinsamling: för att bedöma olika urinföreningar och hjälpa till vid beräkning av proteinkreatinin och/eller albumin-kreatininförhållande.
- urinodling: om en urinvägsinfektion misstänks.
- U& Es: för att bedöma njurfunktionen.
- bikarbonat: att bedöma för bevis på acidemi.
- Benprofil: för att bedöma nivåerna av kalcium, fosfat och PTH (för att screena för sekundär och tertiär hyperparathyroidism).
granskare
Dr Ian Logan
konsult Nephrologist
Dr Paul Callan
konsult kardiolog
Visa referenser
- James Heilman, MD. Anpassad av nördiga läkare. Pedalödem. Licens: CC BY-SA.
- Fythrion. Anpassad av nördiga läkare. Uremisk frost. Licens: CC BY-SA.
- Shanelkalicharan. Anpassad av nördiga läkare. Hemodialysmaskin. Licens: CC BY-SA.
- Blausen.com personal. Medicinsk galleri av Blausen Medical 2014. Anpassad av nördiga läkare. Peritonealdialys. Licens: CC BY.
- James Heilman, MD. Anpassad av nördiga läkare. Perifer pallor. Licens: CC BY-SA.
- Michael. Anpassad av nördiga läkare. Gouty tophi av fingertopparna. Licens: CC BY 2.0.
- CHeitz. Anpassad av nördiga läkare. Koilonychia. Licens: CC BY 2.0.
- BrotherLongLegs. Anpassad av nördiga läkare. Leukonychia. Licens: CC BY-SA.
- LynnMcCleary. Anpassad av nördiga läkare. Beaus linjer. Licens: CC BY-SA.
- Nickyay. Anpassad av nördiga läkare. Lindsays naglar. Licens: CC BY-SA.
- Pravdaz. Anpassad av nördiga läkare. Av-fistel. Licens: CC BY-SA.
- James Heilman, MD. Anpassad av nördiga läkare. Basalcellscancer. Licens: CC BY.
- Klaus D. Peter, Gummersbach, Tyskland. Anpassad av nördiga läkare. Melanom. Licens: CC BY 3.0 DE.
- Ozlem Celik, Mutlu Niyazoglu, Hikmet Soylu och Pinar Kadioglu. Anpassad av nördiga läkare. Cushingoid ansiktsutseende. Licens: CC BY.
- Imrankabirhossain. Anpassad av nördiga läkare. Band keratopati. Licens: CC BY-SA.
- nefrotiskt syndrom. Anpassad av nördiga läkare. Licens: CC BY-SA.
- Anpassad av nördiga läkare. Gingivit. Licens: CC BY-SA.
- Blausen.com personal. Medicinsk galleri av Blausen Medical 2014. Anpassad av nördiga läkare. Central venkateter. Licens: CC BY.
- James Heilman, MD. Anpassad av nördiga läkare. Ascites. Licens: CC AV 3.0.
- PanaromicTiger. Anpassad av nördiga läkare. Striae. Licens: CC BY-SA.