Resumen
Los leiomiosarcomas primarios de la vena cava inferior (IVC) son tumores poco frecuentes con relaciones anatómicas complejas. La resección quirúrgica sigue siendo el abordaje primario para el tratamiento, con el uso selectivo de radiación preoperatoria y quimioterapia. Dada la propensión a la invasión local de estos tumores, a menudo se requiere la resección radical de las estructuras circundantes. En este documento describimos la presentación, el análisis, el manejo quirúrgico y los resultados de estas lesiones en el caso de un paciente con un tumor que compromete el segmento medio de la IVC. Dada la extensión de la afectación, se realizó una resección IVC con nefrectomía derecha en bloque, adrenalectomía derecha y resección parcial de la vena renal izquierda con reconstrucción vascular mediante injerto protésico. Con una planificación preoperatoria adecuada y un enfoque multidisciplinario bien coordinado, la resección quirúrgica agresiva se puede realizar de forma segura y los pacientes pueden beneficiarse de una supervivencia favorable a largo plazo.
Descripción general del caso
Antecedentes
El leiomiosarcoma (LMS) de la vena cava inferior (IVC), que representa menos del 0,5% de todos los sarcomas de tejido blando, es una neoplasia poco frecuente que compromete el músculo liso de la vena.1 La enfermedad se observa con más frecuencia en mujeres (3:1) en la quinta década de vida.2 Se ha observado que el diámetro máximo del tumor oscila entre 8 y 37 centímetros.3 Además de la afectación del riñón derecho o suprarrenal, se ha observado una extensión directa al hígado derecho o izquierdo, aorta infrarrenal, región intracardíaca y pulmón derecho supradiafragmático.3 En la mayoría de los casos, los pacientes reciben un diagnóstico histológico preoperatorio mediante biopsia percutánea o laparotomía.3
Antecedentes focalizados de Paciente
Una mujer de 73 años de edad presentó antecedentes de dolor lumbar intermitente, hinchazón de las extremidades inferiores y pérdida de peso de seis libras en el transcurso de un año. Su historial médico anterior fue notable por hipertensión para la que tomó atenolol, hidroclorotiazida y nifedipina, así como reflujo para el que se mantuvo con omeprazol. Después de un examen realizado por su médico de atención primaria, se le realizó una tomografía computarizada (TC) del abdomen y la pelvis que demostró una masa a lo largo de la IVC yuxtarrenal que se biopsió y se encontró que era compatible con el leiomiosarcoma (Fig. 1).
Examen físico
El síntoma de presentación más común para los pacientes con LMS IVC es dolor abdominal (59,9%), seguido de edema de las extremidades inferiores (14,8%), pérdida de peso (11,4%), dolor de espalda (9,7%) y distensión abdominal (9,3%).1-4 Se cree que el edema de las extremidades inferiores solo ocurre en una fracción de los pacientes, probablemente debido al desarrollo de colaterales venosos en el entorno de crecimiento tumoral lento. Con mucha menos frecuencia, la trombosis venosa profunda (1,7%) o el síndrome de Budd-Chiari (1,3%) son responsables de la presentación.1-4 Signos adicionales, como arritmia cardíaca, pueden estar presentes en pacientes con diseminación tumoral intracardíaca a la aurícula derecha. Como se mencionó, nuestro paciente presentó antecedentes de dolor lumbar intermitente, hinchazón de las extremidades inferiores y pérdida de peso. En el examen físico, sin embargo, tenía buen aspecto, tenía un abdomen blando y no sensible sin hepatoesplenomegalia y se observó que tenía extremidades distales no edematosas. Por lo demás, su examen no era notable.
Imágenes
Imágenes axiales mediante TC o imágenes por resonancia magnética (RM) constituyen la modalidad de imágenes primaria para evaluar a los pacientes que presentan SML, ya que estas imágenes proporcionan detalles sobre la extensión del tumor, la invasión local y la enfermedad a distancia. En la TC, el LMS de la VCI aparece como una masa heterogénea, no calcificada con realce periférico.5 Las imágenes de resonancia magnética destacan por su baja intensidad de señal en imágenes ponderadas en T1 y alta intensidad de señal en imágenes ponderadas en T2.5 Una parte de los pacientes también puede recibir ultrasonido abdominal, donde el Doppler en tiempo real puede delinear el grado de obstrucción vascular y trombosis. Aunque los estudios invasivos como la cavografía ascendente o retrógrada y la arteriografía selectiva han sido defendidos por algunos autores3,se están volviendo menos comunes dado el aumento de la resolución y las reconstrucciones que se pueden obtener a través de imágenes axiales no invasivas. Las imágenes de TC se pueden mejorar aún más con imágenes de fase tardía o de fase venosa que pueden delinear mejor la IVC y la luz de flujo residual. Por último, en los pacientes en los que existe preocupación por la extensión intracardiaca del tumor, se debe obtener ecocardiografía transesofágica preoperatoria.
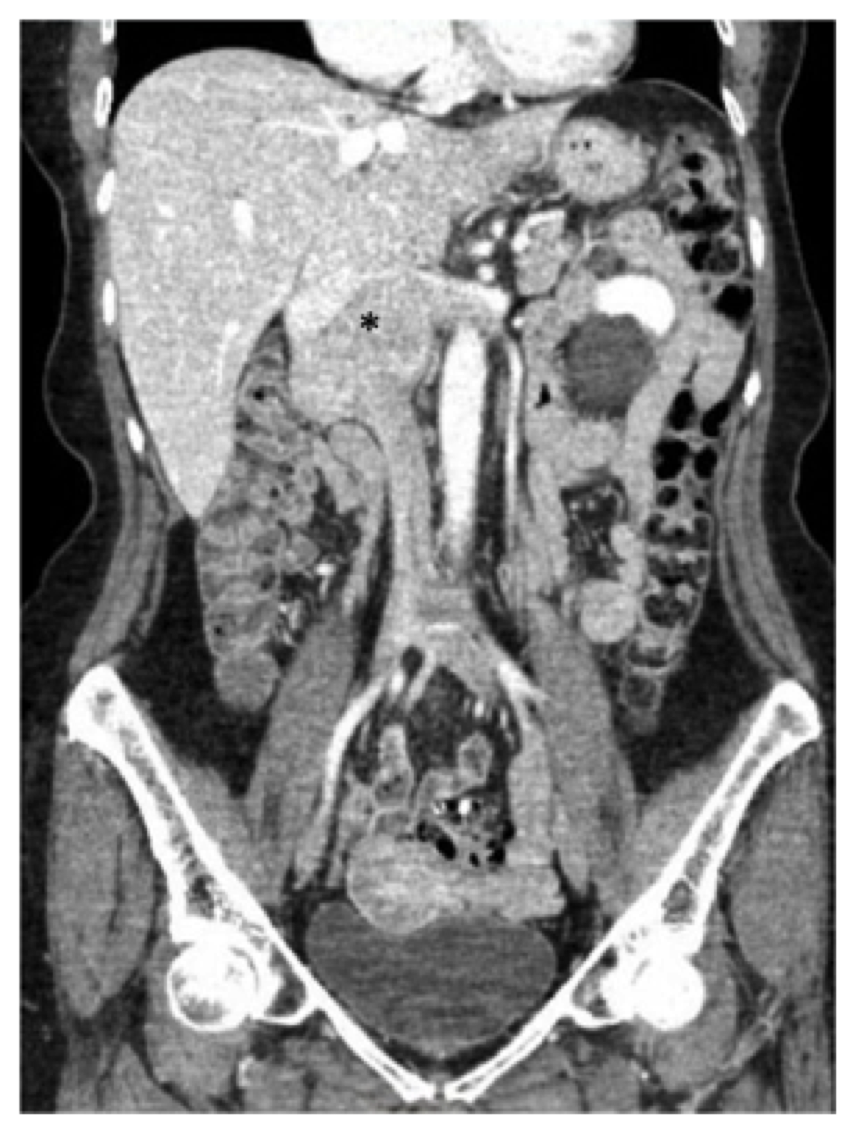 Fig. 1, Tomografía computarizada (TC) preoperatoria del abdomen y la pelvis que demuestra el leiomiosarcoma conocido centrado en la vena cava inferior infrarrenal (asterisco), que se extiende por encima hasta el nivel de la confluencia hepática y lateralmente hacia las venas renales.
Fig. 1, Tomografía computarizada (TC) preoperatoria del abdomen y la pelvis que demuestra el leiomiosarcoma conocido centrado en la vena cava inferior infrarrenal (asterisco), que se extiende por encima hasta el nivel de la confluencia hepática y lateralmente hacia las venas renales. El paciente de este informe se sometió a una tomografía computarizada con contraste del abdomen y la pelvis, y se observó una masa de 7,5 cm que afectaba a la VCI comenzando a nivel de las venas renales (la vena renal derecha estaba ampliamente afectada y también había compromiso del origen de la vena renal izquierda) a nivel de las venas hepáticas, pero no afectaba (Fig. 1). Se observó que el duodeno y el páncreas estaban desplazados anteriormente sin evidencia de invasión directa.
Historia natural
Se ha encontrado que el LMS primario de CIV es uniformemente mortal y sin supervivencia a 3 años en pacientes que recibieron resección incompleta.1 En el análisis agrupado, en los pacientes sometidos a resección quirúrgica, se observó que la supervivencia libre de enfermedad (SSE) a 1 y 5 años era baja (57 y 6%, respectivamente). Sin embargo, la supervivencia global ha sido favorable (92% y 55%, respectivamente).2
Opciones de tratamiento
La resección quirúrgica completa es el tratamiento preferido para los pacientes que pueden tolerar la cirugía y, a menudo, requieren resección en bloque de los órganos adyacentes comprometidos. La resección con ligadura de la IVC se puede realizar para tumores infrarrenales o aquellos que requieren resección del riñón derecho en los que se han formado colaterales sustanciales para el riñón izquierdo. En aproximadamente una cuarta parte de los pacientes, se puede realizar una resección parcial de la VCI.3 Se ha sugerido que si se extirpa el 75% de la circunferencia, se necesita una resección y reconstrucción completas.6 Para aquellos que requieren reconstrucción, una prótesis anillada de politetrafluoroetileno (PTFE) se puede dimensionar para que coincida y se puede suturar en su lugar con una sutura de polipropileno 4-0 o 5-0. El uso de quimioterapia o radioterapia, ya sea como terapia neoadyuvante o adyuvante, puede tener un papel creciente. Sin embargo, dada la rareza de esta enfermedad y la escasez de datos de resultados del tratamiento disponibles hasta la fecha, estas modalidades se adaptan actualmente a cada paciente individual después de una discusión multidisciplinaria, y hay variabilidad en su aplicación.
Justificación del tratamiento
Dada la rareza del LMS primario de CIV, hay estudios limitados que apoyan un abordaje no quirúrgico, y la resección quirúrgica completa sigue siendo la estrategia de manejo óptima.2 En los esfuerzos por disminuir el riesgo de recidiva en el margen retroperitoneal, así como la siembra tumoral de la cavidad peritoneal en el momento de la resección quirúrgica, nuestra práctica institucional para el tratamiento del sarcoma retroperitoneal incluye radioterapia neoadyuvante seguida de resección radical y quimioterapia, si se considera necesario, después de revisar y discutir la patología del explante final. Específicamente, nuestro paciente se inscribió en un ensayo patrocinado por el Instituto Nacional del Cáncer (NCI) (DFCI/HCC 12-100) en el que se trató con 63 Gray (Gy) hasta el margen retroperitoneal y 50.4 Gy a toda el área del tumor usando protones de exploración con haz de lápiz durante cinco semanas. La paciente lo toleró bien, se sometió a una nueva estadificación estable y, posteriormente, procedió a la resección radical de su sarcoma retroperitoneal con resección en bloque del riñón derecho, la glándula suprarrenal derecha, la vena cava inferior y una parte de la vena renal izquierda, como se detalla a continuación (Consulte el Esquema del Procedimiento).
Discusión
La primera descripción de un LMS primario de CIV fue en 1871 por Perl7, seguido de la primera resección por Melchior en 1928 en la que el paciente falleció 2 semanas después de la cirugía.8 Con los avances que permiten la planificación preoperatoria, el refinamiento de la técnica quirúrgica y la exposición, y las mejoras en la atención crítica, la mortalidad perioperatoria a 30 días después de la resección de LMS IVC es ahora del 1,9%.2 Sin embargo, sigue habiendo una morbilidad considerable a los 30 días (24,7%).2 Sin embargo, la resección quirúrgica sigue siendo la estrategia de tratamiento principal. Con este enfoque, se ha observado que la SSE a largo plazo a 5 años es baja (6%), mientras que la supervivencia general a 5 años ha sido favorable (55%).2
Hasta hace poco, un número de reportes en la literatura que estudiaban el LMS IVC estaban limitados por tamaños de muestra pequeños. Un análisis conjunto de Wachtel et al. ha permitido el estudio más completo que incluyó a 377 pacientes.2 Tras el análisis ajustado, los factores que se identificaron como factores que llevaron a una disminución de la supervivencia general incluyeron un tamaño tumoral grande (≥9 cm), una edad más avanzada (≥55 años), la necesidad de resección en bloque, el estado del margen positivo, la quimioterapia adyuvante y la ubicación del tumor. Específicamente, los leiomiosarcomas primarios IVC se clasifican según el grado de compromiso venoso y se describen por el límite superior del tumor y el grado de extensión del tumor. Utilizando este sistema de clasificación, los tumores del segmento I son infrarrenales, los del segmento II son interrenales y/o suprarrenales hasta las venas suprahepáticas, pero sin incluir, y los del segmento III son aquellos que se extienden hasta las venas suprahepáticas y tienen posible extensión intracardíaca. Los tumores del segmento II, o segmento medio, son los más comunes y se ha encontrado que tienen mejores desenlaces que los que surgen en el segmento I o en el segmento III 2,9.En parte, se cree que esto se debe al reconocimiento temprano de los tumores en el segmento II debido a una proximidad anatómica más cercana de estos tumores a múltiples órganos, lo que puede provocar dolor u obstrucción.2 El tumor de nuestro paciente podría clasificarse mejor como una lesión del segmento II.
Algunos comentarios sobre el procedimiento quirúrgico para la resección y reconstrucción de LMS IVC merecen una discusión adicional. En cuanto a la exposición, se ha utilizado un abordaje abdominal (laparotomía mediana o incisión subcostal derecha) en la mayoría de los casos (60%), mientras que se puede emplear un abordaje toracoabdominal con posible esternotomía según la anatomía distinta del tumor que se resecará.3 En concreto, para tumores que se extienden hacia la vena cava retrohepática o suprahepática, puede ser necesaria la exclusión hepática total mediante la sujeción de la VCI por encima y por debajo del hígado, además de la sujeción de la vena porta. En pacientes con extensión intracardíaca, puede estar justificada una exposición adecuada para permitir la circulación extracorpórea. En general, los pacientes con tumores aislados en el cava infrahepático y pararrenal probablemente tolerarán el pinzamiento cruzado completo de la VCI sin alteraciones hemodinámicas significativas, siempre que se garantice una precarga adecuada con una reanimación intraoperatoria adecuada por parte del equipo de anestesia. En cuanto a la técnica, en pacientes con hipertensión venosa (presiones venosas proximales de 30 mmHg o mayores), se recomienda la reconstrucción (a diferencia de la ligadura, la resección primaria o la cavoplastia) para prevenir el edema postoperatorio de las extremidades inferiores.3 Además, la reimplantación de las venas renales o hepáticas puede ser necesaria dependiendo de la extensión del tumor resecado. Actualmente no existe un estándar para el manejo de la anticoagulación postoperatoria, y la terapia antiagregante plaquetaria con aspirina, como se utilizó en nuestro paciente que recibió el alta con 325 mg de aspirina al día, se asocia con bajas tasas de trombosis postoperatoria del injerto.10
Es posible que nunca se publiquen ensayos controlados aleatorizados que evalúen la eficacia de la quimioterapia o la radioterapia en el tratamiento del LMS IVC debido a la rareza de la enfermedad. La patología final de nuestro paciente fue notable por un leiomiosarcoma de grado 2/3 (yPT2bN0) con márgenes negativos. Después de hablar con oncología médica, decidimos que no necesitaba ninguna terapia adyuvante adicional. Con respecto al seguimiento, se deben utilizar tomografías computarizadas de intervalo para evaluar la recidiva local y la metástasis a distancia en función del riesgo de recidiva.6 Obtuvimos nuestro primer escáner de vigilancia a los 3 meses, y fue normal. En casos de recidiva a distancia, se recomienda la resección quirúrgica, así como el uso de terapia sistémica para aquellos que no pueden tolerar una operación.4
Es posible una supervivencia prolongada en pacientes con LMS IVC y requiere un abordaje multidisciplinario. Aunque la cirugía sigue siendo la piedra angular del tratamiento, se alienta la participación de la oncología médica y radioterápica, así como de múltiples subespecialidades quirúrgicas (por ejemplo, oncología quirúrgica y cirugía de trasplante) para administrar e individualizar de manera óptima el tratamiento para pacientes con esta neoplasia maligna rara.
Divulgaciones
Los autores no tienen divulgaciones relevantes.
Declaración de consentimiento
El paciente al que se hace referencia en este video artículo ha dado su consentimiento informado para ser filmado y es consciente de que la información y las imágenes se publicarán en línea.
Citas
- Hollenbeck ST, Grobmyer SR, Kent KC, Brennan MF. Tratamiento quirúrgico y desenlaces de pacientes con leiomiosarcoma primario de vena cava inferior. J Am Coll Surg. 2003; 197 (4): 575-579. doi: 10.1016 / S1072-7515 (03)00433-2.
- Wachtel H, Gupta M, Bartlett EK, et al. Desenlaces después de la resección de leiomiosarcomas de vena cava inferior: análisis de datos agrupados de 377 casos. Surg Oncol. 2015;24(1):21-27. doi: 10.1016 / j. suronc.2014.10.007.
- Kieffer E, Alaoui M, Piette JC, Cacoub P, Chiche L. Leiomiosarcoma de vena cava inferior: experiencia en 22 casos. Ann Surg. 2006; 244 (2): 289-295. doi: 10.1097 / 01.sla.0000229964.71743.db.
- Cananzi FCM, Mussi C, Bordoni MG, et al. Papel de la cirugía en el tratamiento multimodal del leiomiosarcoma primario y recidivante de la vena cava inferior. J Surg Oncol. 2016;114(1):44-49. doi: 10.1002 / jso.24244.
- Ganeshalingam S, Rajeswaran G, Jones RL, Thway K, Moskovic E. Leiomiosarcomas de la vena cava inferior: características diagnósticas en imágenes transversales. Clin Radiol. 2011;66(1):50-56. doi: 10.1016 / j.crad.2010.08.004.
- Dull BZ, Smith B, Tefera G, Weber S. Manejo quirúrgico del leiomiosarcoma retroperitoneal que surge de la vena cava inferior. J Cirugía Gastrointestinal 2013; 17 (12): 2166-2171. doi: 10.1007 / s11605-013-2385-0.
- Perl L, Virchow R. Un caso de sarcoma de vena cava inferior. Archiv für pathologische Anatomie und Physiologie und für klinische Medicin. 1871;53(4):378-383. doi: 10.1007 / BF01957198.
- Melchior E. Sarcoma de vena cava inferior. Revista Alemana de Cirugía. 1928;213(1-2):135-140. doi: 10.1007 / BF02796714.
- Mingoli A, Cavallaro A, Sapienza P, Di Marzo L, Feldhaus RJ, Cavallari N. Registro internacional de leiomiosarcoma de vena cava inferior: análisis de una serie mundial de 218 pacientes. Anticancer Res. 1996; 16 (5B): 3201-3205.
- Fiore M, Colombo C, Locati P, et al. Técnica quirúrgica, morbilidad y desenlace del sarcoma retroperitoneal primario que compromete la vena cava inferior. Ann Surg Oncol. 2012;19(2):511-518. doi:10.1245 / s10434-011-1954-2.