Abstrakt
Primære leiomyosarkomer av inferior vena cava (IVC) er sjeldne svulster med komplekse anatomiske forhold. Kirurgisk reseksjon forblir den primære tilnærmingen for styring, med selektiv bruk av preoperativ stråling og kjemoterapi. Gitt tilbøyelighet til lokal invasjon av disse svulstene, er radikal reseksjon av omgivende strukturer ofte nødvendig. Her beskriver vi presentasjonen, arbeidet, operativ ledelse og utfall av disse lesjonene gjennom tilfelle av en pasient med en svulst som involverer det midtre segmentet AV IVC. GITT omfanget av involvering ble IVC reseksjon med en bloc høyre nefrektomi, høyre adrenalektomi og delvis venstre renal venereseksjon utført med vaskulær rekonstruksjon ved bruk av protese. Med riktig preoperativ planlegging og en godt koordinert tverrfaglig tilnærming kan aggressiv kirurgisk reseksjon utføres trygt, og pasienter kan dra nytte av gunstig langsiktig overlevelse.
Case Oversikt
Bakgrunn
Som Representerer mindre enn 0,5% av alle bløtvevssarkomer, er leiomyosarcoma (lms) av den inferior vena cava (IVC) en uvanlig neoplasma som involverer glatt muskel i venen.1 sykdommen er mer vanlig sett hos kvinner (3: 1) i det femte tiåret av livet.2 Maksimal tumordiameter har blitt notert for å variere mellom 8-37 centimeter.3 i tillegg til involvering av høyre nyre eller binyre, har direkte forlengelse til høyre eller venstre lever, infrarenal aorta, intrakardial region og supradiafragmatisk høyre lunge blitt notert.3 i de fleste tilfeller får pasientene en preoperativ histologisk diagnose ved enten perkutan biopsi eller laparotomi.3
Fokusert Pasienthistorie
en 73 år gammel kvinne presentert med en historie med intermitterende ryggsmerter, hevelse i nedre ekstremiteter og et seks pund vekttap i løpet av et år. Hennes tidligere medisinske historie var kjent for hypertensjon som hun tok atenolol, hydroklortiazid og nifedipin samt refluks som hun ble opprettholdt på omeprazol. Ved opparbeidelse av hennes primære omsorg lege, fikk hun en computertomografi (CT) skanning av magen og bekkenet demonstrere en masse langs juxtarenal IVC som ble biopsiert og funnet å være i samsvar med leiomyosarcoma(Fig. 1).
Fysisk Eksamen
det vanligste presenteringssymptomet for pasienter MED IVC LMS er magesmerter (59,9%), etterfulgt av ødem i nedre ekstremiteter (14,8%), vekttap (11,4%), ryggsmerter (9,7%) og abdominal distensjon (9,3%).1-4 Nedre ekstremitetsødem antas å bare forekomme hos en brøkdel av pasientene, sannsynligvis på grunn av utvikling av venøse collaterals i innstillingen av langsom tumorvekst. Mye sjeldnere er dyp venøs trombose (1,7%) eller budd-Chiari syndrom (1,3%) ansvarlig for presentasjon.1-4 Ekstra tegn som hjertearytmi kan være tilstede hos pasienter med intrakardial tumorforlengelse i høyre atrium. Som nevnt, vår pasient presentert med en historie med intermitterende korsryggsmerter, nedre ekstremitet hevelse, og vekttap. På fysisk eksamen, derimot, hun var godt vises, hadde en myk, ikke-øm mage uten hepatosplenomegali, og ble kjent for å ha ikke-ødematøse distale ekstremiteter. Hennes eksamen var ellers unremarkable.
Avbildning
Aksial avbildning ved HJELP AV CT eller magnetisk resonansavbildning (mri) utgjør den primære avbildningsmodaliteten for å evaluere pasienter som presenterer LMS, da disse skanningene gir detaljer om omfanget av svulst, lokal invasjon og fjern sykdom. PÅ CT ser LMS AV IVC ut som en heterogen, ikke-forkalket masse med perifer forbedring.5 MR-bilder er kjent for lav signalintensitet på t1-vektede bilder og høy signalintensitet på T2-vektede bilder.5 en del av pasientene kan også få abdominal ultralyd, hvor sanntids Doppler kan avgrense graden av vaskulær obstruksjon og trombose. Selv om invasive studier som stigende eller retrograd cavografi og selektiv arteriografi har blitt fremmet av noen forfattere, 3 de blir mindre vanlig gitt økt oppløsning og rekonstruksjoner som kan oppnås gjennom ikke-invasiv aksial avbildning. CT-bilder kan bli ytterligere forbedret av forsinkede fase-eller venefasebilder som bedre kan avgrense IVC og reststrømslumen. Til slutt, hos pasienter der det er bekymring for intrakardial forlengelse av tumor, bør transesofageal ekkokardiografi oppnås preoperativt.
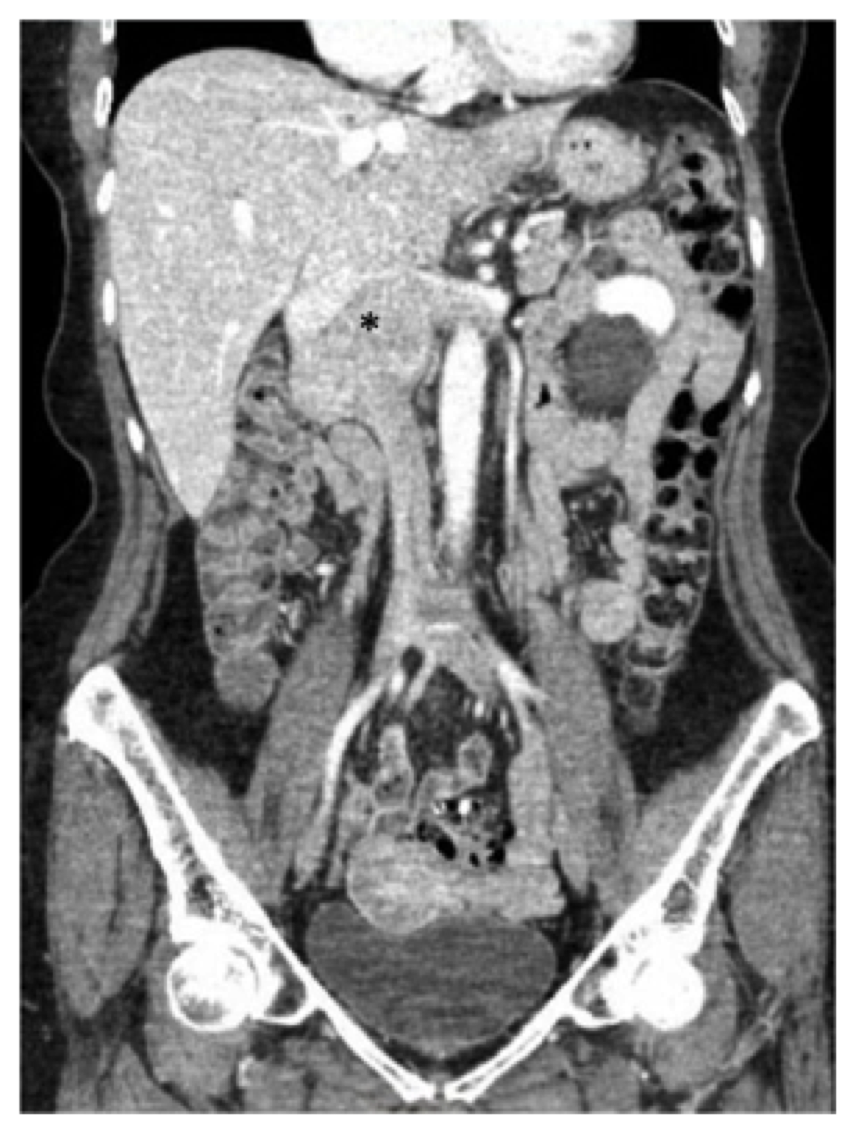 Fig. 1, Preoperativ computertomografi (CT) skanning av magen og bekkenet demonstrere den kjente leiomyosarcoma sentrert i infrarenal inferior vena cava (stjerne), som strekker seg overlegent til nivået av hepatisk samløpet og sideveis inn i nyrevenene.
Fig. 1, Preoperativ computertomografi (CT) skanning av magen og bekkenet demonstrere den kjente leiomyosarcoma sentrert i infrarenal inferior vena cava (stjerne), som strekker seg overlegent til nivået av hepatisk samløpet og sideveis inn i nyrevenene. pasienten i denne rapporten gjennomgikk EN CT-skanning med kontrast av buk og bekken, og vi merket en 7,5 cm masse som involverte IVC som begynte på nivået av nyrene (den høyre nyrevenen var omfattende involvert og det var også involvering av opprinnelsen til venstre nyrevein) til nivået av – men ikke involverer-levervenene (Fig. 1). Duodenum og bukspyttkjertel ble notert å være forskjøvet anteriorly uten tegn på direkte invasjon.
Naturhistorie
Primær IVC LMS er funnet å være ensartet dødelig og uten 3 års overlevelse hos pasienter som fikk ufullstendig reseksjon.1 ved samlet analyse, hos pasienter som gjennomgår kirurgisk reseksjon, er 1 – og 5-års sykdomsfri overlevelse (DFS) observert å være lav (henholdsvis 57% og 6%). Imidlertid har total overlevelse vært gunstig (henholdsvis 92% og 55%).2
Behandlingsalternativer
Komplett kirurgisk reseksjon er den foretrukne behandlingen for pasienter som tåler kirurgi og ofte krever en blokkreseksjon av involverte tilstøtende organer. Reseksjon med ligering AV IVC kan utføres for infrarenale svulster eller de som krever reseksjon av høyre nyre der betydelige collaterals for venstre nyre har dannet seg. Hos omtrent en fjerdedel av pasientene kan delvis IVC reseksjon utføres.3 det har blitt foreslått at hvis 75% av omkretsen er fjernet, er det nødvendig med fullstendig reseksjon og rekonstruksjon.6 for de som krever rekonstruksjon, KAN EN ringet polytetrafluoretylen (PTFE) protese dimensjoneres for å matche og kan sutureres på plass med en 4-0 eller 5-0 polypropylen sutur. Bruk av kjemoterapi eller strålebehandling enten som neoadjuvant eller adjuvant behandling kan ha en økende rolle. Men gitt sjeldenhet av denne sykdommen og mangel på behandlingsresultatdata tilgjengelig til dags dato, er disse modaliteter for tiden skreddersydd for hver enkelt pasient etter tverrfaglig diskusjon, og det er variabilitet i deres anvendelse.
Begrunnelse For Behandling
Gitt sjeldenhet av primær IVC LMS, er det begrensede studier som støtter en ikke-operativ tilnærming, og fullstendig kirurgisk reseksjon forblir den optimale ledelsesstrategien.2 i arbeidet med å redusere risikoen for tilbakefall ved retroperitonealmarginen samt svulstsåing i bukhulen ved kirurgisk reseksjon, involverer vår institusjonelle praksis for behandling av retroperitoneal sarkom neoadjuvant strålebehandling etterfulgt av radikal reseksjon og kjemoterapi hvis det anses nødvendig etter gjennomgang og diskusjon av endelig eksplantpatologi. Spesielt ble vår pasient registrert i En National Cancer Institute (NCI) sponset studie (DFCI/HCC 12-100) der de ble behandlet med 63 Grå (Gy) til retroperitonealmarginen og 50.4 Gy til hele tumorområdet ved hjelp av blyantstråle skanning protoner over fem uker. Pasienten tolererte denne brønnen, hadde en stabil re-staging scan, og deretter fortsatte med radikal reseksjon av hennes retroperitoneal sarkom med en bloc reseksjon av høyre nyre, høyre binyrene, den nedre vena cava, og en del av venstre renal vene som beskrevet nedenfor (Se Prosedyre Disposisjon).
Diskusjon
Den første beskrivelsen av en primær IVC LMS var I 1871 Av Perl, 7 etterfulgt Av Den første Reseksjonen Av Melchior i 1928 hvor pasienten døde 2 uker postoperativt.8 med fremskritt som åpner for preoperativ planlegging, forbedring av kirurgisk teknikk og eksponering, og forbedringer i kritisk omsorg, er 30-dagers perioperativ dødelighet etter reseksjon AV IVC LMS nå 1.9%.2 det er imidlertid fortsatt betydelig 30-dagers sykelighet (24,7%).2 likevel forblir kirurgisk reseksjon den primære behandlingsstrategien. Med denne tilnærmingen har langsiktig 5-årig DFS blitt notert å være lav (6%) mens 5-års total overlevelse har vært gunstig (55%).2
Inntil nylig var en rekke rapporter i litteraturen som studerte IVC LMS begrenset av små utvalgsstørrelser. En samlet analyse Av Wachtel et al. har tillatt for den mest omfattende studien, inkludert 377 pasienter.2 ved justert analyse inkluderte faktorer identifisert som fører til redusert total overlevelse stor tumorstørrelse (≥9 cm), eldre alder (≥55 år), behov for en blokkreseksjon, positiv marginstatus, adjuvant kjemoterapi og tumorplassering. Spesielt er primære IVC leiomyosarkomer klassifisert i henhold til omfanget av venøs involvering og er beskrevet av øvre grense for svulsten og graden av tumorutvidelse. Ved hjelp av dette klassifiseringssystemet er segment i-tumorer infrarenale, segment II er interrenale og/eller suprarenale inntil, men ikke inkludert suprahepatiske vener, og segment III er de som strekker seg inn i suprahepatiske vener og har mulig intrakardial forlengelse. Segment II, eller midtre segment, svulster er de vanligste og har vist seg å ha bedre resultater enn de som oppstår i enten segment I ELLER SEGMENT III. 2,9 Delvis, dette antas å være på grunn av tidlig gjenkjennelse av svulster I Segment II på grunn av en nærmere anatomisk nærhet av disse svulstene til flere organer som kan føre til smerte eller obstruksjon.2 vår pasients svulst kan best klassifiseres som en segment II-lesjon.
noen kommentarer om operativ prosedyre FOR IVC LMS reseksjon og rekonstruksjon garanterer videre diskusjon. Når det gjelder eksponering, har en abdominal tilnærming (median laparotomi eller høyre subcostal snitt) blitt brukt i de fleste tilfeller (60%), mens en thoracoabdominal tilnærming med mulig sternotomi kan benyttes avhengig av den distinkte anatomien til svulsten som resekteres.3 Spesifikt, for tumorer som strekker seg inn i den retrohepatiske eller suprahepatiske vena cava, kan total hepatisk ekskludering ved hjelp AV klemming AV IVC over og under leveren i tillegg til klemming av portalvenen være nødvendig. Hos pasienter med intrakardial forlengelse kan tilstrekkelig eksponering for kardiopulmonal bypass være berettiget. Generelt vil pasienter med svulster isolert til infrahepatisk og pararenal cava sannsynligvis tolerere fullstendig kryssklemming av IVC uten signifikante hemodynamiske endringer så lenge tilstrekkelig forspenning sikres med passende intraoperativ gjenopplivning av anestesiteamet. Med hensyn til teknikk, hos pasienter med venøs hypertensjon (proksimalt venetrykk på 30 mmHg eller høyere), anbefales rekonstruksjon (i motsetning til ligering, primær reseksjon eller cavoplasty) for å forhindre postoperativ nedre ekstremitetsødem.3 videre kan reimplantasjon av nyre-eller leverenårer være nødvendig avhengig av omfanget av tumorresektert. Det er for tiden ingen standard for postoperativ antikoagulasjonsstyring, og antiplatelet aspirin terapi, som ble brukt i vår pasient som ble tømt på 325 mg aspirin daglig, er forbundet med lave frekvenser av postoperativ graft trombose.10
Randomiserte kontrollerte studier som evaluerer effekten av kjemoterapi eller strålebehandling ved BEHANDLING AV IVC LMS, kan aldri bli publisert på grunn av sjeldenhet av sykdom. Endelig patologi av vår pasient var kjent for en grad 2/3 leiomyosarcoma (yPT2bN0) med negative marginer. Etter diskusjon med medisinsk onkologi bestemte vi oss for at hun ikke trengte ytterligere adjuvant behandling. Når DET gjelder oppfølging, bør intervall-CT-skanninger brukes til å evaluere lokal residiv og fjernmetastase basert på risiko for residiv.6 vi fikk vår første overvåkingsskanning på 3 måneder, og det var normalt. Ved fjern gjentakelse anbefales kirurgisk reseksjon som bruk av systemisk terapi for de som ikke tåler en operasjon.4
Forlenget overlevelse hos pasienter MED IVC LMS er mulig og krever en tverrfaglig tilnærming. Selv om kirurgi fortsatt er hjørnesteinen i behandlingen, er involvering av medisinsk og stråling onkologi samt flere kirurgiske underspesialiteter (f. eks kirurgisk onkologi og transplantasjon kirurgi) oppfordres til å optimalisere og individualisere behandling for pasienter med denne sjeldne malignitet.
Avsløringer
forfatterne har ingen relevante avsløringer.
Samtykkeerklæring
pasienten nevnt i denne videoartikkelen har gitt sitt informerte samtykke til å bli filmet og er klar over at informasjon og bilder vil bli publisert på nettet.
Sitater
- Hollenbeck ST, Grobmyer SR, Kent KC, Brennan MF. Kirurgisk behandling og utfall av pasienter med primær inferior vena cava leiomyosarcoma. J Am Coll Surg. 2003; 197(4): 575-579. doi:10.1016/S1072-7515 (03) 00433-2.
- Wachtel H, Gupta M, Bartlett EK, et al. Utfall etter reseksjon av leiomyosarcomas av inferior vena cava: en samlet dataanalyse av 377 tilfeller. Surg Oncol. 2015;24(1):21-27. doi: 10.1016 / j.suronc.2014.10.007.
- Kieffer E, Alaoui M, Piette JC, Cacoub P, Chiche L. Leiomyosarcoma av den nedre vena cava: erfaring i 22 tilfeller. Ann Surg. 2006;244(2):289-295. doi: 10.1097 / 01.sla.0000229964.71743.dB.
- Cananzi FCM, Mussi C, Bordoni MG, Et al. Operasjonens rolle i multimodal behandling av primær og tilbakevendende leiomyosarkom av den dårligere vena cava. J Surg Oncol. 2016;114(1):44-49. doi: 10.1002 / jso.24244.
- Ganeshalingam S, Rajeswaran G, Jones RL, Thway K, Moskovic E. Leiomyosarcomas av inferior vena cava: diagnostiske funksjoner på tverrsnittsbilder. Clin Radiol. 2011;66(1):50-56. doi: 10.1016 / j. krad.2010.08.004.
- Kjedelig BZ, Smith B, Tefera G, Weber S. Kirurgisk behandling av retroperitoneal leiomyosarkom som oppstår fra den inferior vena cava. J Gastrointestinal Kirurgi 2013;17(12): 2166-2171. doi: 10.1007 / s11605-013-2385-0.
- Perl L, Virchow R. et tilfelle av sarkom av den dårligere vena cava. Arkiv fü patologisk Anatomie og fysiologi ogü klinisk medisin. 1871;53(4):378-383. doi:10.1007 / BF01957198.
- Melchior E. Sarkom av den dårligere vena cava. Tysk Tidsskrift For Kirurgi. 1928;213(1-2):135-140. doi:10.1007 / BF02796714.
- Mingoli A, Cavallaro A, Sapienza P, Di Marzo L, Feldhaus RJ, Cavallari N. Internasjonalt register for inferior vena cava leiomyosarcoma: analyse av en world series på 218 pasienter. Anticancer Res. 1996; 16 (5B): 3201-3205.
- Fiore M, Colombo C, Locati P, Et al. Kirurgisk teknikk, sykelighet og utfall av primær retroperitoneal sarkom som involverer inferior vena cava. Ann Surg Oncol. 2012;19(2):511-518. doi: 10.1245 / s10434-011-1954-2.